宫颈液基细胞学检查、人乳头瘤病毒检测与宫颈活检组织病理学诊断的关系
2021-03-06陈玉英郭慧曹秋霞
陈玉英,郭慧,曹秋霞
宫颈癌是妇科疾病中一种最常见且发病率较高的恶性肿瘤。相比于其他的妇科疾病,宫颈癌对女性的伤害较大[1]。宫颈癌可能是由病毒感染、分娩次数较多、性行为过早及其他的生物因素(吸烟、沙眼衣原体等病原体感染)导致,人乳头瘤病毒(HPV)是宫颈癌发病的主要影响因素[2]。宫颈病变主要为子宫颈癌和癌前病变2种表现。宫颈癌前病变也可称为宫颈重度上皮内瘤样病变(CINⅢ),即在癌变发生前引起的病变,进而引发癌变[3-4]。宫颈癌的潜伏期较长,其发生和发展有一个较为漫长的时期,甚至长达十几年,严重威胁女性的健康。在宫颈癌的演变过程中,由前期的轻度,逐渐转变为重度上皮内瘤样变[5-7]。因此,对女性宫颈癌的诊断和检查必不可少,及时、准确、有效地检查出宫颈癌,对患者日后的治疗起到重要作用。本文选择7 557例宫颈癌筛查患者作为研究对象,分析宫颈液基细胞学检查(TCT)、HPV检测及宫颈活检组织病理检查在宫颈癌筛查中的临床应用价值,现报道如下。
1 资料与方法
1.1 一般资料 选择2018年1月-2019年1月广东省韶关市第一人民医院收治的行宫颈癌筛查患者7 557例,年龄20~61(43.12±2.14)岁;首次性生活年龄17~30(23.12±1.34)岁;妊娠次数1~4(1.23±0.91)次;生产次数1~5(2.12±0.16)次。
1.2 选择标准[8]纳入标准:(1)患者处于非经期;(2)患者检查前3 d未进行性行为;(3)无严重的精神病史;(4)出现白带异常、阴道瘙痒及阴道内不规则出血等;(5)患者知情并同意。排除标准:(1)子宫切除患者;(2)有其他器官功能障碍患者;(3)宫腔内进行过化疗的患者。
1.3 方法 行TCT检查患者7 207例,行HPV检测患者350例,对TCT检查阳性患者和HPV检测阳性患者均行宫颈活检组织病理学检查,同时,对TCT阳性患者行HPV检测,分析TCT、HPV检测与宫颈活检组织病理学诊断的关系。
1.3.1 TCT检查:对采集部位及周围进行无菌消毒处理,使用扩阴器暴露子宫颈部。将宫颈表面的分泌物擦拭干净,用专业的宫颈刷在宫颈脱落细胞的同一位置处旋转8圈左右。将宫颈刷刷取下来的细胞放进装有细胞保存液的采集瓶,将宫颈刷在瓶内搅拌数十秒后拿出,漂洗滤出瓶内杂质。取上层细胞清液成直径为20 mm薄层细胞于载玻片上,并将玻片用95%乙醇固定,巴氏染色,最后进行固定放在显微镜上观察。以非典型鳞状细胞(ASCUS)及以上者为TCT检查阳性。
1.3.2 HPV检测:对采集部位及周围进行无菌消毒处理,使用扩阴器暴露子宫颈部。将患者宫颈表面的分泌物擦拭干净,用专业的宫颈刷在宫颈内刷取分泌物,将宫颈刷放入无菌玻璃管中,密封保存,送到检测室进行检测。利用定量荧光PCR仪器进行HPV-DNA含量测定。诊断标准:以HPV-DNA含量≥5.0×102copies为阳性。
1.3.3 宫颈活检组织病理检查:由专业技术人员对HPV检测阳性、TCT检查阳性患者利用阴道镜进行活体细胞学检查,先认真仔细观察宫颈表面情况,再分别以3%醋酸和卢戈碘液,在不变色区域(即碘实验阳性区)取出适当活体组织并送病例实验室由经验丰富的病理医师完成病理学检查。判断标准参考《乳腺与女性生殖系统肿瘤病理与遗传学》相关诊断标准,宫颈活检病理诊断≥CINⅠ为阳性。
1.4 诊断标准 (1)TCT诊断标准:非典型鳞状细胞和腺细胞(ASCUS+AGCUS),含上皮内高度病变的不典型鳞状细胞(ASC-H),低度鳞状上皮内病变(LSIL),高度鳞状上皮内病变(HSIL),鳞状细胞癌(SCC),腺癌(AC)。(2)宫颈活检组织病理学诊断:炎性反应、宫颈上皮内瘤变(CIN)、宮颈癌,宮颈上皮内瘤变可分为轻度不典型性增生(CINⅠ级)、中度不典型性增生(CINⅡ级)和重度不典型性增生及原位癌(CINⅢ级),为统一细胞学、组织学术语,将LSIL归为CINⅠ级,HSIL归为CINⅡ级、CINⅢ级。
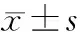
2 结 果
2.1 TCT与HPV检测结果比较 TCT检查阳性562例,阳性率为7.80%(562/7 207);HPV检测阳性81例,阳性率为23.14%(81/350)。TCT检查阳性率低于HPV检测(χ2=152.362,P<0.01)。
2.2 TCT检查阳性患者和HPV检测阳性患者宫颈活检组织病理学检查结果 见表1。
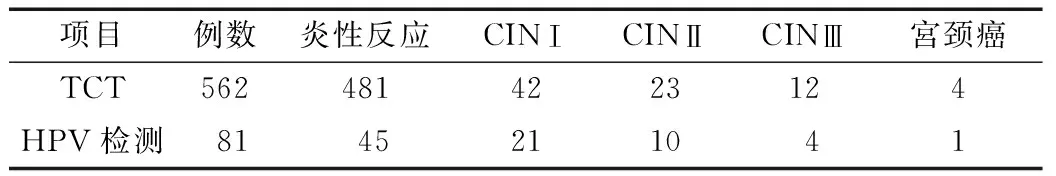
表1 TCT、HPV检测阳性患者宫颈活检组织病理学检查结果 (例)
2.3 TCT分级检查结果与HPV检测阳性结果比较 TCT分级越高,HPV检测阳性率越高(χ2=9.362,P<0.01)。见表2。

表2 TCT分型检查结果与HPV检测阳性结果 比较 [例(%)]
3 讨 论
近年来,宫颈癌发病率不断升高,成为现代最常见危害女性健康的一大恶性肿瘤,严重威胁女性的生命安全。宫颈癌早期症状不明显,很容易被患者忽视,另外,宫颈癌的发展较为漫长,及时发现和治疗可有效防止进一步恶化[9]。HPV病毒是一种在人类皮肤黏膜上增殖的球形DNA病毒,属乳多空病毒科的乳头瘤空泡病毒A属。持续HPV感染不仅可引起宫颈癌,还可引发直肠癌、口腔癌及扁桃体癌等,严重危害患者的身体健康。HPV感染的潜伏期较长,发展为浸润期的时间较为漫长,因此,行宫颈癌筛查时,准确诊断可有效控制HPV感染的进一步发展。当女性患者阴道分泌物增多,并伴有异味等现象,或出现一系列妇科疾病,阴道伴有不规则出血时,女性患者应引起重视,及时到医院就诊,以免进一步恶化引起宫颈癌。
经研究表明,TCT检测阳性率低于HPV检测;TCT检测阳性患者宫颈活检组织病理检查结果显示,炎性反应481例,CINⅠ42例,CINⅡ23例,CINⅢ12例,宮颈癌4例;HPV检测阳性患者宫颈活检组织病理检查结果显示,炎性反应45例,CINⅠ21例,CINⅡ10例,CINⅢ4例,宮颈癌1例;对TCT检查≥ASCUS的患者行HPV检测结果显示,TCT分级越高,宫颈活检组织病理学检查阳性率越高。表明TCT检查及HPV检测可准确有效对宫颈癌进行筛查,防止宫颈癌的进一步发展,对女性健康起到了重要的作用。同时,当患者TCT分级越严重时,HPV阳性率越高,说明HPV病毒的演变与宫颈癌的发生有一定关联,因此,及时做好宫颈癌筛查和HPV检测是必不可少的环节。
综上所述,在宫颈癌筛查中,TCT检查、HPV检测联合宫颈活检组织病理检查的检出率较高,是宫颈癌检测的重要诊断指标,可及时有效地诊断宫颈癌,减少病理检查的失误,提高诊断效率,值得在临床上广泛推广。
