宫腔镜联合腹部超声治疗子宫切口妊娠的临床分析
2021-02-26马金兰
马金兰
(循化县人民医院妇产科,青海 循化)
0 引言
具有剖宫产史患者若再次妊娠时,胚胎着床于剖宫产子宫切口处,则临床称为剖宫产术后切口妊娠,该妊娠属于罕见性宫内妊娠,极易诱发子宫破裂等严重性并发症[1]。本文探讨分析将宫腔镜联合腹部超声应用于子宫切口妊娠患者的临床治疗对其临床疗效的影响及应用意义。
1 资料与方法
1.1 临床资料
抽取的46例临床资料为本院妇产科2019年1月至2020年6月收诊的子宫切口妊娠患者,将其以入院时间均分为常规治疗组(n=23)与探究治疗组(n=23)。两组患者临床资料基本情况,见表1,即P>0.05,不存在统计学差异。

表1 两组患者临床资料基本情况比较
1.2 方法
常规治疗组给予患者实施常规清宫术进行治疗,探究治疗组给予患者实施宫腔镜联合腹部超声行清宫术进行治疗。
术前准备[2]:两组患者术前均接受肌肉注射甲氨蝶呤以及血常规、血HCG、肝功能常规检查,同时,均口服米非司酮75mg/d;当患者经B超检查,其包块周边血流量锐减,且HCG水平<1000U/L时,方可对其行手术治疗。
常规治疗组[3]:予患者常规清宫术治疗,且术后就患者的病灶组织行病理检验。
探究治疗组[4-6]:一是术前有效明确患者子宫位置与大小、妊娠病灶及前壁峡部厚度。二是予患者扩宫前及手术时,需对其行宫颈注射垂体后叶素,其注射剂量通常控制在5-10单位之间;待对患者子宫大小、深度以及方向明确后,对其宫口进行扩张,并将宫腔镜置入其中;在宫腔镜推进过程中,超声监测需以宫腔镜、膨宫液为参照物;移动镜体,以细致观察患者宫腔形态变化情况,直至切口妊娠病灶处。三是严格监测子宫浆膜层,行钳抓,以剪刀将病灶组织彻底清除。四是患者手术过程中需持续静脉滴注缩宫素欣以及深部肉注射肌母沛,以促进收缩子宫止血,若患者术后仍有局部渗血,则可以通过自制球囊,即以橡皮导尿管向气囊内注入生理盐水,以压迫患者创面止血。五是术后就患者切除后的病灶组织进行病理检查。
1.3 观察指标
(1)观察分析治疗后两组患者手术时间、术中出血量情况。
(2)观察分析治疗后两组患者并发症发生情况。
1.4 统计学方法
本次所涉及的观察指标均通过统计学软件SPSS24.0对相关数据进行分析处理,其中计数资料以(%)表示,计量资料以(±s)表示,分别通过χ2和t检验组间各指标对比情况,若P<0.05时,则表明有统计学差异[7]。
2 结果
2.1 治疗后两组患者手术时间、术中出血量情况比较
患者手术时间、术中出血量情况对比,见表2,探究治疗组手术时间长,但术中出血量少,常规治疗组则反之,且组间各指标数据对比结果P<0.05,有统计学差异。
表2 治疗后两组患者手术时间、术中出血量情况对比(±s)
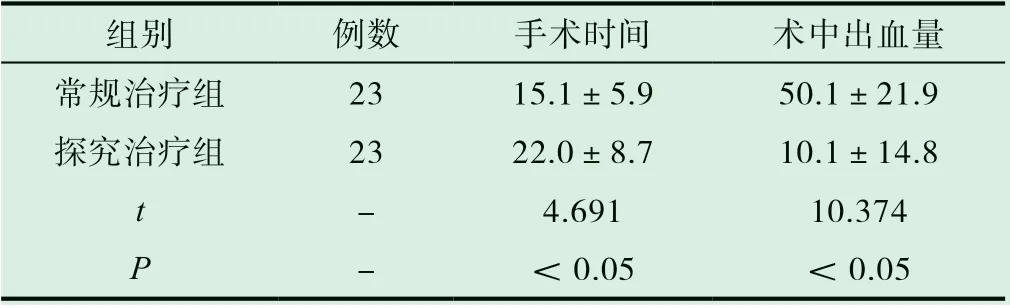
表2 治疗后两组患者手术时间、术中出血量情况对比(±s)
组别 例数 手术时间 术中出血量常规治疗组 23 15.1±5.9 50.1±21.9探究治疗组 23 22.0±8.7 10.1±14.8 t-4.691 10.374 P-<0.05 <0.05
2.2 治疗后两组患者并发症发生情况比较
经分析,两组患者治疗后并发症发生率对比,探究治疗组为8.70%(2/23),常规治疗组为30.43%(7/23),常规治疗组明显高于探究治疗组,且组间各指标数据对比结果P<0.05,有统计学差异。
3 讨论
作为罕见性异位妊娠,目前临床对于剖宫产术后切口妊娠的发病机制尚不明确,通常认为是受子宫切口愈合缓慢、子宫内膜损伤以及反复人工流产等因素所致[8]。另外,相关临床研究也表明,该病症多发于患者接受剖宫产术后7个月以内,由此可见,与子宫切口愈合之间存在一定的关联性。目前临床对于该病症的诊断主要采用超声检查,这主要是因在手术过程中,超声检查可通过变换位置,准确定位病灶,且能够准确反映患者子宫及其宫腔内真实情况,明确胎囊与周边组织之间的关系,以帮助医生就胎囊部位肌层厚度做出准确判断[9]。
本次探讨分析结果表明,接受宫腔镜联合腹部超声行清宫术治疗患者的临床疗效明显优于接受常规清宫术治疗的患者。分析结果提示[10,11]:一是在行宫腔镜检查过程中,采用超声检查进行诊断,利于改善医生检查时视野的局限性,可以促其有效掌握胎囊生长方向,准确判断出患者病灶实际情况,对医生手术方式的择取帷有重要的指导意义。二是采用宫腔镜联合腹部超声行清宫术治疗,有利于医生全面了解与掌握患者子宫肌层及其妊娠病灶情况,以确保其所实施的手术对患者的损伤程度降至最低,大概率地预防出现子宫穿孔等术后并发症,从而确保手术治疗效果。
综上所述,将宫腔镜联合腹部超声应用于子宫切口妊娠患者的临床治疗,获得良好的临床疗效,较于常规清宫术治疗,该治疗方法疗效确切,且安全性更高,更利于有效缩短手术时间,减少患者术后出血量,改善患者预后质量,同时,极大降低患者并发症发生率[12]。
