益气解毒活络方对早期糖尿病肾病肾小管损伤的影响Δ
2021-02-26杨玉琴张淑英
杨 静,杨玉琴,叶 军,张淑英
(1.金昌市人民医院药剂科,甘肃 金昌 737100;2.芜湖市第二人民医院药剂科,安徽 芜湖 241000)
糖尿病肾病是由糖尿病引起的肾脏疾病,以持续性蛋白尿为主要临床表现,是糖尿病的主要并发症,也是糖尿病患者死亡的重要原因[1]。1型和2型糖尿病均可导致糖尿病肾病的发生,长期高血糖会引起肾脏葡萄糖代谢异常和血流动力学改变,造成一系列后续的肾脏病变。糖尿病肾病预后差,会在较短时间内进展为肾功能不全、尿毒症等。肾小管损伤是早期糖尿病肾病的主要表现之一,对疾病的进展起主要作用,改善肾小管损伤是糖尿病肾病治疗的靶点之一。中医药以整体、辨证论治为原则,擅长从多靶点、多途径治疗疾病,在早期糖尿病肾病的预防和治疗中具有独到的优势[2]。根据李敬林教授“脾肾气化失常,瘀毒损伤肾络”的病机理论,采用益气解毒活络中药治疗糖尿病肾病,已在多项动物实验中显示出良好的效果[3]。本研究采用益气解毒活络方对53例患者进行治疗,并以53例常规西医治疗的患者作为对照组,观察益气解毒活络方对糖尿病肾病患者临床疗效、肾病肾小管损伤、外周血单个核细胞磷酸化c-Jun氨基末端激酶(p-JNK)、免疫球蛋白G4(IgG4)和β2微球蛋白(β2-MG)的影响,现报告如下。
1 资料与方法
1.1 资料来源
本研究获得医院伦理委员会讨论通过。所有病例均为2018年10月至2020年1月金昌市人民医院收治的早期糖尿病肾病患者,共106例,其中门诊患者41例,住院患者65例。
西医诊断标准:符合《临床诊疗指南·肾脏病学分册》[4]中相关标准。(1)临床诊断,①糖尿病确诊>5年,或发生糖尿病视网膜病变;②持续微量蛋白尿;③排除其他肾脏或尿路疾病。(2)病理诊断,①弥漫性病变,即弥漫性的系膜区增宽、基质增多和肾小球基底膜增厚;②结节性病变,系膜区扩张和基底膜增厚,由20~200 nm的致密结节(K-W结节)形成;③渗出性病变,即肾小囊滴状改变和纤维素样帽状沉积。中医诊断标准:符合《糖尿病肾脏疾病中医诊疗标准》[5]中相关标准。(1)有糖尿病病史。(2)临床表现,即早期除口渴多饮、尿量频多和形体消瘦等糖尿病症状外,一般缺乏典型症状;临床期可出现水肿、乏力、腰腿酸软和头晕等症状,或伴有高度水肿、恶心呕吐、纳差、胸闷和手足抽搐等。辨证为气阴两虚兼痰浊瘀阻证,主症为咽干口燥,尿浊,四肢乏力;次症为气短懒言,五心烦热,肌肤甲错,舌有瘀点;舌脉为舌质淡,有齿痕,舌苔厚腻,脉沉细。
纳入标准:(1)符合西医诊断标准和中医证候诊断标准;(2)临床分期为早期(隐性或微量白蛋白期),轻度肾功能不全(血肌酐<265 μmol/L);(3)年龄18~70岁;(4)自愿参与本研究,签署知情同意书。排除标准:(1)原发性肾小球疾病、高血压肾损害、肾淀粉样变性、肥胖相关性肾病和尿路感染等其他肾脏疾病者;(2)近期内有糖尿病酮症酸中毒等急性代谢紊乱,血糖波动大者;(3)合并其他严重原发疾病者;(4)妊娠期或哺乳期妇女;(5)有精神疾病史或其他原因导致的无法配合完成治疗和相关调查者;(6)过敏体质或对本研究药物过敏者;(7)配合度低,无法进行规范饮食运动和药物应用者;(8)合并脑卒中、恶性肿瘤和帕金森等可导致外周血单核细胞p-JNK水平升高的疾病者。
按照随机数字表法将患者分为观察组和对照组。观察组53例患者中,男女比例为22∶31;平均年龄为(56.85±8.16)岁;糖尿病平均病程为(7.45±2.18)年。对照组53例患者中,男女比例为20∶33;平均年龄为(57.30±8.58)岁;糖尿病平均病程为(7.18±1.96)年。两组患者的一般资料相似,具有可比性。
1.2 方法
所有患者给予糖尿病饮食、戒烟戒酒和加强体育锻炼等生活方式干预,并进行低蛋白饮食,保持每日蛋白摄入量为0.6~0.8 g/kg。
对照组患者在基础治疗的基础上,口服盐酸二甲双胍片(规格:0.85 g)控制血糖[空腹血糖(FBG)稳定在4.4~7.2 mmol/L],1日0.5 g,分2次服用;口服氯沙坦钾片(规格:50 mg)控制血压[血压(收缩压/舒张压)保持在<130/80 mm Hg(1 mm Hg=0.133 kPa)],1次50 mg,1日1次;口服氟伐他汀钠缓释片(规格:80 mg)纠正血脂紊乱,1次20 mg,1日1次,剂量根据个体化和动态差异进行调整。药物的选择均以不影响糖脂代谢和避免肾损伤为标准。
观察组患者在对照组的基础上给予益气解毒活络方内服。组方:黄芪30 g,黄精、虎杖各20 g,人参、泽兰各15 g,枸杞子、陈皮、麦冬和半夏各10 g,黄连、水蛭各6 g;1日1剂,水煎至400 ml,分早晚2次口服。
两组患者均以8周为1个疗程,共观察1个疗程。
1.3 观察指标
(1)治疗前后抽取患者外周空腹静脉血5 ml,测定FBG、糖化血红蛋白(HbA1c)和肌酐(CREA)水平;制备外周血单个核细胞,采用酶联免疫吸附试验检测外周血单个核细胞p-JNK水平,严格按照试剂盒说明书操作。(2)治疗前后采集患者5 ml尿液标本,采用全自动生化分析仪检测IgG4、β2-MG水平,采用酶联免疫吸附试验检测肾损伤分子1(KIM-1)、中性粒细胞明胶酶相关脂质运载蛋白(NGAL)水平,收集24 h尿液检测24 h尿蛋白定量(24 hPRO)、尿微量白蛋白(mAlb)。(3)参考《中药新药临床指导原则:试行》[6]对气阴两虚兼痰浊瘀阻证的主症和次症进行分级量化评分,舌脉仅作观察,不进行评分;各中医症状按无、轻、中和重4个程度进行评分,主症为0~6分(2分为1个等级),次症为0~3分(1分为1个等级),分数相加即为中医证候积分,得分越高表示中医症状越严重。
1.4 疗效评定标准
显效:症状和体征大幅度改善,中医证候积分减分率≥70%,24 hPRO恢复至正常范围或降低≥50%;有效:症状和体征好转,中医证候积分降低≥30%且<70%,24 hPRO接近正常范围或降低≥30%且<50%;无效:未达有效标准,或者病情进一步加重[6]。总有效率=(显效病例数+有效病例数)/总病例数×100%。
1.5 统计学方法
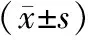
2 结果
2.1 两组患者治疗前后FBG、HbA1c水平比较
治疗后,两组患者的FBG、HbA1c水平明显低于本组治疗前,且观察组患者明显低于对照组,差异均有统计学意义(P<0.05),见表1。

表1 两组患者治疗前后FBG、HbA1c水平比较
2.2 两组患者治疗前后尿液IgG4、β2-MG和外周血单个核细胞p-JNK水平比较
治疗后,两组患者尿液IgG4、β2-MG和外周血单个核细胞p-JNK水平明显低于本组治疗前,且观察组患者明显低于对照组,差异均有统计学意义(P<0.05),见表2。

表2 两组患者治疗前后尿液IgG4、β2-MG和外周血单个核细胞p-JNK水平比较
2.3 两组患者治疗前后CREA、24 hPRO和mAlb水平比较
治疗后,两组患者24 hPRO、mAlb水平相较于治疗前均明显降低,且观察组患者明显低于对照组,差异均有统计学意义(P<0.05);两组患者CREA水平与治疗前的差异无统计学意义(P>0.05),见表3。

表3 两组患者治疗前后CREA、24 hPRO和mAlb水平比较
2.4 两组患者治疗前后KIM-1、NGAL水平比较
治疗后,两组患者的KIM-1、NGAL水平明显低于本组治疗前,且观察组患者明显低于对照组,差异均有统计学意义(P<0.05),见表4。

表4 两组患者治疗前后KIM-1、NGAL水平比较
2.5 两组患者治疗前后中医证候积分比较
治疗后,两组患者中医证候积分较治疗前明显降低,且观察组患者较对照组明显更低,差异均有统计学意义(P<0.05),见表5。

表5 两组患者治疗前后中医证候积分比较分)
2.6 两组患者临床疗效比较
观察组患者的总有效率为94.34%(50/53),明显优于对照组的77.47%(40/53),差异有统计学意义(P<0.05),见表6。
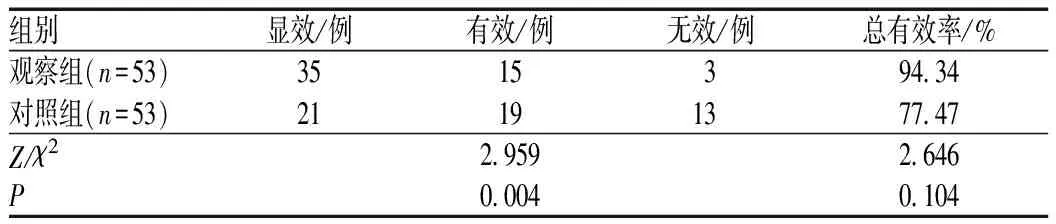
表6 两组患者临床疗效比较
2.7 安全性
所有患者均未出现严重不良反应。
3 讨论
3.1 西医对糖尿病肾病的认识
目前关于糖尿病肾病发病机制的认识尚未完全明确,多认为是许多因素和作用途径共同导致的结果,主要涉及遗传易感性、肾血流动力学异常、糖代谢异常、脂代谢紊乱、生长因子、炎症机制和氧化应激等多方面[7]。临床上的主要治疗方法包括低蛋白饮食、控制血糖、降脂、抗氧化应激和抗炎,给予血管紧张素Ⅱ受体阻断剂、血管紧张素转换酶抑制剂和蛋白激酶抑制剂等。高血糖是糖尿病肾病的始动因素,肾血流动力学异常是糖尿病肾病早期的重要特点,相关的生长因子和细胞因子相互影响,构成复杂的调控网络,在糖尿病肾病的发生发展中发挥重要作用[8]。细胞凋亡是保持细胞群体动态平衡的主要因素之一,肾脏具有的特定生理功能的细胞凋亡被认为是糖尿病肾病发生的重要标志[9]。肾小球、肾间质和肾小管细胞的凋亡与增殖失衡导致肾组织结构功能丧失,诱发肾功能持续损伤。JNK属于丝裂原活化蛋白激酶家族,在多种细胞外刺激诱导的细胞凋亡中发挥作用。ROS/JNK信号通路参与肾脏组织凋亡过程,通过活化的p-JNK上调凋亡蛋白的表达,进一步导致依赖该信号蛋白的细胞凋亡,促使肾脏功能细胞凋亡,导致糖尿病肾病患者肾功能损伤[10]。调整ROS/JNK信号通路抑制肾脏细胞的过度凋亡是糖尿病肾病治疗的靶点之一。
3.2 中医对糖尿病肾病的认识及方义分析
糖尿病在中医理论中属于“消渴”的范畴,历代文献对其病因、病机、临床表现和治疗方法等均有全面的论述。糖尿病肾病是现代医学的病名,并未在古代文献中发现相关记载。但古代医家对于消渴并发的水肿、尿浊、肾消和虚劳等多个并发症亦有充分的认识。现代中医认为,糖尿病肾病的基本病因为禀赋不足、五脏虚弱、外感六淫、饮食不节、情志内伤和劳欲过度等[11];病变涉及脾肺肾三脏,犹以脾肺为甚;主要病机为本虚标实、虚实夹杂,本虚以气虚、阴虚和精气亏损为多见,兼有湿邪、痰浊和瘀毒等病理产物为标实;以“毒损肾络”为主要病机和致病特点。毒不仅指各种原因产生的病理产物,更代表一种缠绵难愈、病势胶着的病理状态[12]。糖尿病日久不愈,致气阴两虚,经脉脏腑失养,病理产物化为毒浊瘀阻脉络,损伤经络正常功能,诱发病理改变,导致糖尿病肾病的发生。本研究采用益气解毒活络方治疗该病,补肾益气以治其本,解毒活络以治其标。益气解毒活络方以李敬林教授临床验方为基础,结合消渴汤等经典名方化裁而成。《本草纲目》中记载,黄芪“为补药之长”;《本草逢原》中记载,“黄芪能补五脏诸虚”。《本草纲目》中记载,黄精“补诸虚……填精髓”。《名医别录》中记载,人参“调中,止消渴”;《神农本草经》中记载,人参“补五脏,安精神……止惊悸”。黄芪、黄精和人参补气养阴,生津行血,可气阴两补,共为君药。《本草经疏》云:“枸杞子,润而滋补,兼能退热,而专于补肾、润肺、生津、益气。”《外台秘要》谓麦冬“养阴清心”。枸杞、麦冬为臣药,补益精气、养阴生津,助君药补气,使气旺津行。《名医别录》云陈皮“下气,止呕”。《药性论》中记载,半夏“消痰涎,开胃健脾,止呕吐,去胸中痰满”。《滇南本草》中记载,虎杖“攻诸肿毒,治咽喉疼痛,利小便,走经络”。《本草纲目》云:“黄连大苦大寒,用之降火燥湿。”《本草纲目》中记载,泽兰、防己,等分为末,每服二钱,醋酒送下,可治血虚、瘀肿。《伤寒论》中记载,抵当汤(水蛭、虻虫、桃仁和大黄)“治伤寒蓄血发狂,少腹满痛”。陈皮、半夏燥湿化痰,疏通湿浊,虎杖、黄连、泽兰和水蛭清热利湿、活血散瘀、泻火解毒、祛瘀消痈、利水通络,同为佐使药。全方共奏补益气阴、活血解毒、化痰通络之功,扶正而不留邪,祛邪而不伤正,刚柔并济,标本兼治。研究结果显示,黄芪多糖、黄芪皂苷可延缓糖尿病肾病进展[13];黄精可调节血糖、血脂;人参皂苷在降血糖的同时可影响肾皮质基质金属蛋白酶的表达,起到保护肾脏的作用;枸杞多糖可降低单核细胞趋化蛋白-1等相关因子的表达,发挥抗炎效果,延缓糖尿病肾病的进展;麦冬中的有效成分可抑制肾脏结构的病理变化,保护肾功能。
3.3 研究结果分析
本研究中,观察组患者通过使用益气解毒活络方,可显著缓解气阴两虚兼痰浊瘀阻症状,效果优于单纯西医治疗,说明该方治疗早期糖尿病肾病有效。良好的血糖控制是预防、阻断早期糖尿病肾病发生发展的关键点之一,观察组患者治疗后的FBG、HbA1c水平低于对照组,提示益气解毒活络方在控制血糖方面可能也具有一定的效果,但是由于降糖方案存在个体化的差异和动态的调整,尚无法证实益气解毒活络方降糖的作用。24 hPRO是衡量糖尿病肾病治疗结果的重要指标,CREA是衡量肾功能不全程度的重要指标,mAlb是当前公认的糖尿病肾病的早期诊断指标[14]。本研究中,观察组患者治疗后24 hPRO、mAlb水平较对照组降低更明显,提示益气解毒活络方可有效降低24 hPRO、mAlb水平,抑制肾小球硬化、肾间质纤维化的进展,在改善早期糖尿病肾病肾损伤、保护肾脏功能方面具有一定的疗效。IgG4属于血浆大分子免疫球蛋白,正常情况下其在尿液中的含量微乎其微,只有肾小球滤过膜孔径变大后才会进入到尿液中,尿液中IgG4水平升高提示肾小球损伤[15]。本研究结果显示,观察组患者治疗后的IgG4水平低于对照组,侧面反映出益气解毒活络方可改善肾小球损伤。β2-MG可以从肾小球自由滤过,99.99%在近端肾小管吸收,并在肾小管上皮细胞中分解,正常人体内β2-MG的合成和从细胞膜上的释放稳定且微量,一旦尿液中β2-MG水平升高,则提示肾小管损伤或滤过负荷增加[16]。KIM-1是T细胞膜蛋白家族成员之一,发生肾损伤时其可在金属基质蛋白酶的作用下进入尿液中,可作为糖尿病肾病早期的标志物[17];NGAL主要在肾脏近端小管表达,其水平升高提示肾小管上皮细胞受到损伤性刺激[18]。本研究结果显示,观察组患者治疗后的β2-MG、KIM-1和NGAL水平低于对照组,提示益气解毒活络方可有效降低β2-MG、KIM-1和NGAL水平,改善肾小管损伤。本研究结果显示,观察组患者治疗后的p-JNK水平低于对照组,提示益气解毒活络方能够减少p-JNK,间接证明其可能通过抑制ROS/JNK信号通路保护肾脏功能。但本研究未对该通路其他相关蛋白及炎症因子进行研究,且纳入样本量也有限,其科学性需要进一步验证。
综上所述,益气解毒活络方能够显著改善早期糖尿病肾病患者的症状,保护患者的肾功能,延缓糖尿病肾病进展,其作用机制可能与干预ROS/JNK信号通路有关。
