肠系膜下动脉低、高位结扎在腹腔镜直肠癌根治术中的效果比较
2021-02-06梁正凯毛莹莹隋永领
梁正凯,毛莹莹,隋永领
(1.聊城市人民医院胃肠外科,山东 聊城,252000;2.聊城市人民医院全科医学科)
直肠癌是消化系统常见恶性肿瘤之一,在我国其发病率排在恶性肿瘤第四位[1],其临床治疗方法是以手术为主的综合治疗。有研究证实,与开腹手术相比,腹腔镜全直肠系膜切除术(total mesorectal excision,TME)治疗进展期直肠癌安全、可行,并具有术中出血少、住院时间短的优点,腹腔镜TME被认为是直肠癌的最佳治疗方法[2-3]。但目前腹腔镜直肠癌根治术中肠系膜下动脉(inferior mesenteric artery,IMA)低位、高位两种结扎方式的选择仍存在争议。由于IMA根部淋巴结被认为是进展期直肠癌转移最主要的途径[4],因此,既往为了完整清扫IMA周围淋巴结,多行IMA高位结扎不保留左结肠动脉。但有研究发现两种结扎方式在清扫淋巴结方面无明显差异,而且低位结扎吻合口漏的发生率更低[5]。因此,为探讨腹腔镜直肠癌根治术IMA结扎水平与手术效果之间的关系,现对笔者所在医院收治的215例患者的临床资料进行回顾性分析,以期为临床治疗提供参考。
1 资料与方法
1.1 临床资料 选择2014年1月至2017年1月聊城市人民医院胃肠外科收治的215例直肠癌患者,按术中IMA结扎方式分为低位结扎组(n=98)与高位结扎组(n=117)。两组患者性别、年龄及肿瘤分期差异无统计学意义(P>0.05),具有可比性,见表1。纳入标准:术前经结肠镜、病理检查证实为直肠癌;肿瘤距肛门边缘5~15 cm;行腹腔镜直肠癌低位直肠前切术且为初次手术;术前无远处转移;可获得完整的临床病理及随访数据。排除标准:由于肿瘤局部浸润无法进行根治性手术;合并严重的心血管、脑血管、肝、肾、肺等原发性疾病;有其他恶性肿瘤病史;由于肠穿孔或肠梗阻行急症手术;术前接受放化疗。
1.2 手术方法 均行腹腔镜直肠癌低位直肠前切除术。全麻下患者取头低足高截石位,观察孔位于脐上5 mm,气腹压力控制在12~15 mmHg,右下腹10 mm孔作为主操作孔,左、右脐旁腹直肌外缘2个5 mm孔、左下腹5 mm孔为辅助操作孔。通过中间入路,使用超声刀切开乙状结肠系膜,并进入Toldt间隙,然后锐性分离骶前间隙,注意识别并保护左侧输尿管、下腹神经及盆腔神经丛,继续分离结肠系膜向上至胰腺下缘约1 cm处的IMA根部,暴露出肠系膜下静脉。低位结扎组:行IMA脉络化,清扫其根部253组淋巴结直至左结肠动脉,于左结肠动脉分叉以下1 cm处结扎切断IMA,保留左结肠动脉(图1、图2)。高位结扎组:直接于IMA根部结扎切断血管,不保留左结肠动脉(图3)。清除IMA根部周围淋巴结及脂肪组织送病理。两组手术步骤均遵照TME原则进行。肿瘤切除后,在保证吻合口无张力、血运良好的情况下,经肛门放置管状吻合器行端端吻合,重建消化道。
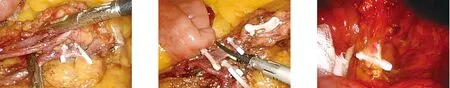
图1 脉络化IMA并清扫253组淋巴结 图2 低位结扎切断IMA并保留左结肠动脉 图3 高位结扎切断IMA血管根部
1.3 观察指标 (1)围手术期相关指标:统计两组手术时间、术中出血量、淋巴结清扫数量、IMA根部清扫淋巴结数量、肛门排气时间、住院时间、住院花费。(2)手术并发症发生率:术后吻合口漏、肠梗阻、尿潴留、泌尿系统感染发生率。(3)生存情况:3年总生存率、肿瘤远处转移率及复发率。
1.4 统计学处理 采用SPSS 20.0软件进行数据处理,计量资料的比较采用t检验,计数资料的比较采用χ2检验,P<0.05为差异有统计学意义
2 结 果
2.1 两组围手术期相关指标的比较 两组手术时间、术中出血量、淋巴结清扫数量、IMA根部淋巴结清扫数量差异无统计学意义(P>0.05);低位结扎组肛门排气时间、住院时间、住院费用优于高位结扎组,差异有统计学意义(P<0.05)。见表2。
2.2 术后并发症的比较 低位结扎组吻合口漏发生率(2% vs. 8.5%)低于高位结扎组,差异有统计学意义(P<0.05),其余手术并发症如尿潴留、肠梗阻、泌尿系感染发生率差异无统计学意义(P>0.05),见表3。
2.3 两组随访情况 术后进行3年的随访,两组3年总生存率、肿瘤远处转移率及复发率差异均无统计学意义(P>0.05),见表4。
3 讨 论
目前,尽管TME作为治疗直肠癌的标准术式已被广泛认可,但IMA结扎的理想水平仍存在争议。而且NCCN、ASCRS等相关指南也未明确提出IMA根部处理的最佳原则。本研究比较了腹腔镜TME术中采用IMA低位与高位结扎的优缺点。与高位结扎相比,低位结扎对左结肠动脉进行保护,但术者需具备较高的专业技术。尽管高位结扎使IMA根部淋巴结清扫相对简单、彻底,但增加了上腹下丛受损的风险,这可能会对远端结肠动脉灌注、泌尿生殖功能产生不利影响[6]。

表1 两组患者临床资料的比较

表2 两组患者围手术期相关指标的比较
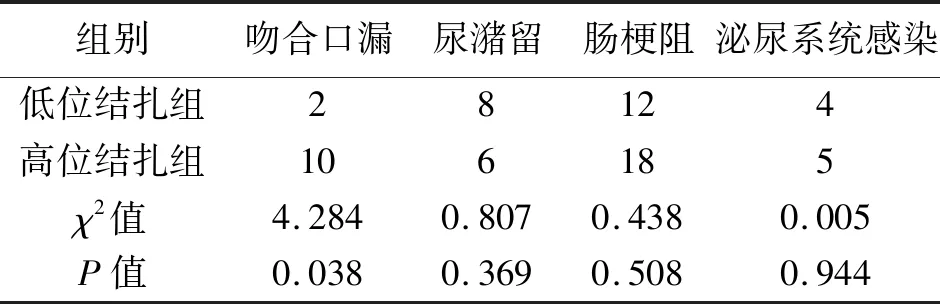
表3 两组患者并发症的比较(n)

表4 两组患者随访情况的比较(%)
淋巴结清扫是根治性手术成功的重要指标。IMA根部淋巴结即第253组淋巴结是直肠癌淋巴引流的第三站,其转移阳性与直肠癌的不良预后密切相关[7]。既往认为,IMA高位结扎操作相对简单并能彻底清扫血管根部淋巴结。但IMA低位结扎保留左结肠动脉的同时仍可彻底清扫第253组淋巴结,AlSuhaimi等[8]发现与IMA低位结扎相比,高位结扎并未增加总淋巴结数量。这与本研究结果一致,而且我们还发现两种结扎方式的IMA根部淋巴结清扫数量差异亦无统计学意义。
吻合口漏是直肠癌根治术后常见并发症之一,也是胃肠道手术成功的重要指标。研究发现,直肠癌术后吻合口漏发生率为3.2%~11.6%[9-10]。导致吻合口漏的危险因素较多,其中吻合口血供是直肠癌手术后吻合口漏的独立危险因素[11]。此外,有研究报道[12],腹腔镜直肠癌根治术中应用闭合钉切除术可明显降低术后吻合口漏发生率。随机临床试验发现,开放或腹腔镜直肠癌前切除术IMA的结扎水平不会影响吻合口漏的发生[13]。另有Meta分析发现,IMA低位结扎伴D3淋巴结清扫术的吻合口漏发生率低于高位结扎[14]。与此结果一致,本研究亦发现低位结扎组吻合口漏发生率低于高位结扎组(P=0.038)。当高位结扎IMA时,左结肠动脉也被切断,此时吻合口近端的血液供应来自结肠中动脉的边缘动脉,然而,这种血液供应有时并不充分,尤其伴有合并微血管退行性疾病的患者,甚至有的患者结肠中动脉与左结肠动脉之间无边缘动脉存在。当吻合口血供不足时会影响吻合口的愈合,是吻合口漏的重要原因。此外,当结肠残端血液供应不足时,即使达到直肠肿瘤的切除范围,也应扩大肠道切除范围。但当扩大肠切除时会增加吻合张力,这也将增加吻合口漏的发生风险。与既往研究结果一致[15-16],本研究发现低位结扎组术后排气时间短于高位结扎组,原因可能是IMA高位结扎致使左半结肠供血缺乏,严重时可使结肠蠕动减弱,导致肠道功能恢复延迟,延长了术后排气[17]。
尽管有研究认为,部分直肠癌患者行IMA高位结扎具有更好的生存获益[18],但此观点并未得到一致认可。有Meta分析显示,两种结扎方式在患者远期存活率方面差异无统计学意义[19]。本研究中两组术后随访3年,3年总生存率、肿瘤转移及复发率无明显差异,表明IMA低位与高位结扎对于直肠癌患者均具有较好的生存获益;但低位结扎的住院时间、医疗费用优于高位结扎(P<0.05)。笔者认为可能与高位结扎导致结肠血供较差、引起肠道功能恢复延迟及吻合口漏有关。
综上所述,IMA低位与高位结扎对直肠癌患者均具有较好的根治效果,但低位结扎利于术后肠道功能的恢复,并降低了吻合口漏的发生风险,从而缩短了住院时间,减少了住院花费。因此,我们建议手术治疗直肠癌时裸化IMA及其分支,清扫第253组淋巴结时保留左结肠动脉,在符合D3根治的同时保证吻合口的血运。
