实时三维超声心动图观察二尖瓣冗长影响左室流出道血流动力学的应用价值
2021-02-04黄志勇吴杰莹罗伟权吴浩堂吴汉辉
黄志勇 吴杰莹 罗伟权 吴浩堂 吴汉辉
左室流出道梗阻是肥厚型心肌病的重要临床特征之一,但肥厚型梗阻性心肌病并非左室流出道梗阻的唯一病因,高血压性心脏病、急性冠状动脉综合征、应激性心肌病、嗜铬细胞瘤等均可导致隐匿性或持续性左室流出道梗阻[1]。左室流出道是由室间隔基底段与二尖瓣前叶共同构成,二尖瓣冗长是一种先天性二尖瓣畸形,可单独存在,亦可合并高血压或肥厚型心肌病,目前国内关于二尖瓣前叶冗长对左室流出道血流动力学影响的报道较少。本研究应用实时三维超声心动图(real-time three-dimensional echocardiography,RT-3DE)观察二尖瓣冗长瓣膜立体形态及左室流出道血流动力学改变,旨在分析二尖瓣前叶冗长致左室流出道动力性梗阻的机制。
资料与方法
一、研究对象
选取2018 年2 月至2020 年3 月我院经超声心动图检查发现的二尖瓣冗长患者18例(研究组),其中男10 例,女8 例,年龄 24~62 岁,平均(41.3±15.2)岁;临床表现多为心脏Ⅱ~Ⅳ级杂音、心悸、胸闷等症状。另选同期我院体检的健康志愿者23例(对照组),其中男13例,女10例,年龄25~61岁,平均(40.7±14.6)岁。所有研究对象均排除高血压病、肥厚型心肌病、主动脉瓣狭窄、二尖瓣副瓣、二尖瓣蹼及降落伞二尖瓣畸形等。本研究经我院医学伦理委员会批准,入选者均知情同意。
二、仪器与方法
1.仪器:使用Philips EPIQ 7C、iE 33彩色多普勒超声诊断仪,S5-1 经胸探头,频率1.7~3.4 MHz;X7-2t经食管实时三维探头,频率2~7 MHz。
2.超声检查:受检者取左侧卧位,先行常规二维超声心动图检查,于左室长轴、三腔心及五腔心切面测量二尖瓣前叶长度(AMV-L)、左室流出道血流速度(LVOT-V)和压力阶差(LVOT-P)、室间隔厚度(IVS-D)、左室后壁厚度(LVPW-D)、左室舒张末期内径(LVD-D)、左室收缩末期内径(LVS-D)、左室射血分数(LVEF)、二尖瓣血流速度(MV)、心率(HR)。二维图像显示三腔心或五腔心切面,获得满意的二尖瓣结构及左室流出道三维图像后,启动“3D Zoom”显像模式,采集局部容积数据,然后切换为“Full Volume”显像模式,采集全容积数据并存储,应用QLAB 软件进行后处理分析。将三维图像在任意方位或在X、Y、Z 轴向上进行局部切割,整体显示二尖瓣与左室流出道的立体形态结构及动态改变,调节最佳显示角度,使用X-plane 截取最大显示二尖瓣前叶残余冗长部长度(AMV-eL)切面,并完成测量。
三、统计学处理
应用SPSS 22.0 统计软件,计数资料以例或率表示,组间比较行χ2检验;计量资料以表示,组间比较行t检验。相关性分析采用Pearson 相关分析法。P<0.05为差异有统计学意义。
结 果
一、两组超声心动图参数比较
1.两组二尖瓣前叶长度及左室流出道血流动力学参数比较:研究组AMV-L、LVOT-V、LVOT-P、IVS-D、LVPW-D均大于对照组,差异均有统计学意义(均P<0.05),见表1。
表1 两组二尖瓣前叶长度及左室流出道血流动力学参数比较()

表1 两组二尖瓣前叶长度及左室流出道血流动力学参数比较()
AMV-L:二尖瓣前叶长度;LVOT-V:左室流出道血流速度;LVOT-P:左室流出道压力阶差;IVS-D:室间隔厚度;LVPW-D:左室后壁厚度。1 mm Hg=0.133 kPa
LVPW-D(mm)12.03±0.83 8.33±0.81 14.308<0.001组别研究组对照组t值P值AMV-L(mm)29.51±4.00 18.98±1.68 10.467<0.001 LVOT-V(cm/s)333.06±86.10 116.70±16.70 10.508<0.001 LVOT-P(mm Hg)47.17±23.37 5.56±1.61 7.540<0.001 IVS-D(mm)12.78±0.87 9.13±0.77 14.283<0.001
2.两组左室结构及功能参数比较:两组LVD-D、LVS-D、MV、LVEF 及HR 比较,差异均无统计学意义,见表2。
表2 两组左室结构及功能参数比较()
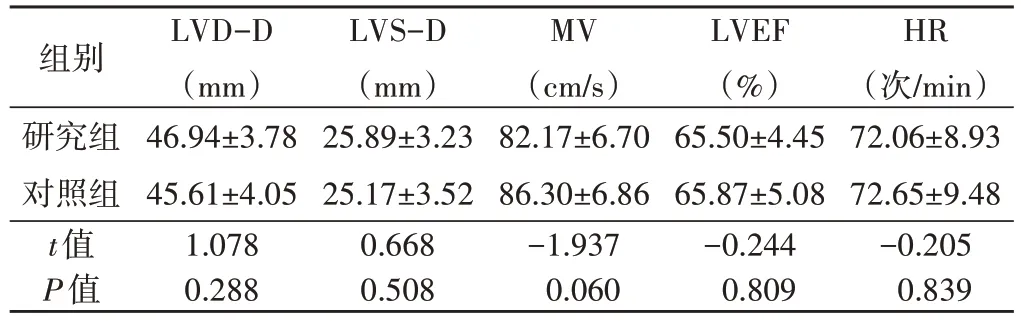
表2 两组左室结构及功能参数比较()
LVD-D:左室舒张末期内径;LVS-D:左室收缩末期内径;MV:二尖瓣血流速度;LVEF:左室射血分数;HR:心率
HR(次/min)72.06±8.93 72.65±9.48-0.205 0.839组别研究组对照组t值P值LVD-D(mm)46.94±3.78 45.61±4.05 1.078 0.288 LVS-D(mm)25.89±3.23 25.17±3.52 0.668 0.508 MV(cm/s)82.17±6.70 86.30±6.86-1.937 0.060 LVEF(%)65.50±4.45 65.87±5.08-0.244 0.809
二、二尖瓣冗长声像图表现
二尖瓣前叶冗长部在二维图像上显示为线状结构(图1),在三维图像上显示为膜状结构(图2),均出现收缩期前向运动(SAM),致左室流出道梗阻(图3)。
三、相关性分析
1.研究组AMV-eL 与左室流出道血流动力学参数的相关性:AMV-eL 与 AMV-L、LVOT-V、LVOT-P 均呈显著正相关(r=0.925、0.916、0.923,均P<0.05),见图4。

图1 二尖瓣冗长二维超声心动图表现
2.研究组IVS-D 与左室流出道血流动力学参数的相关性:IVS-D 与 LVOT-V、LVOT-P 均无相关性(r=0.163、0.182)。

图2 二尖瓣冗长RT-3DE表现
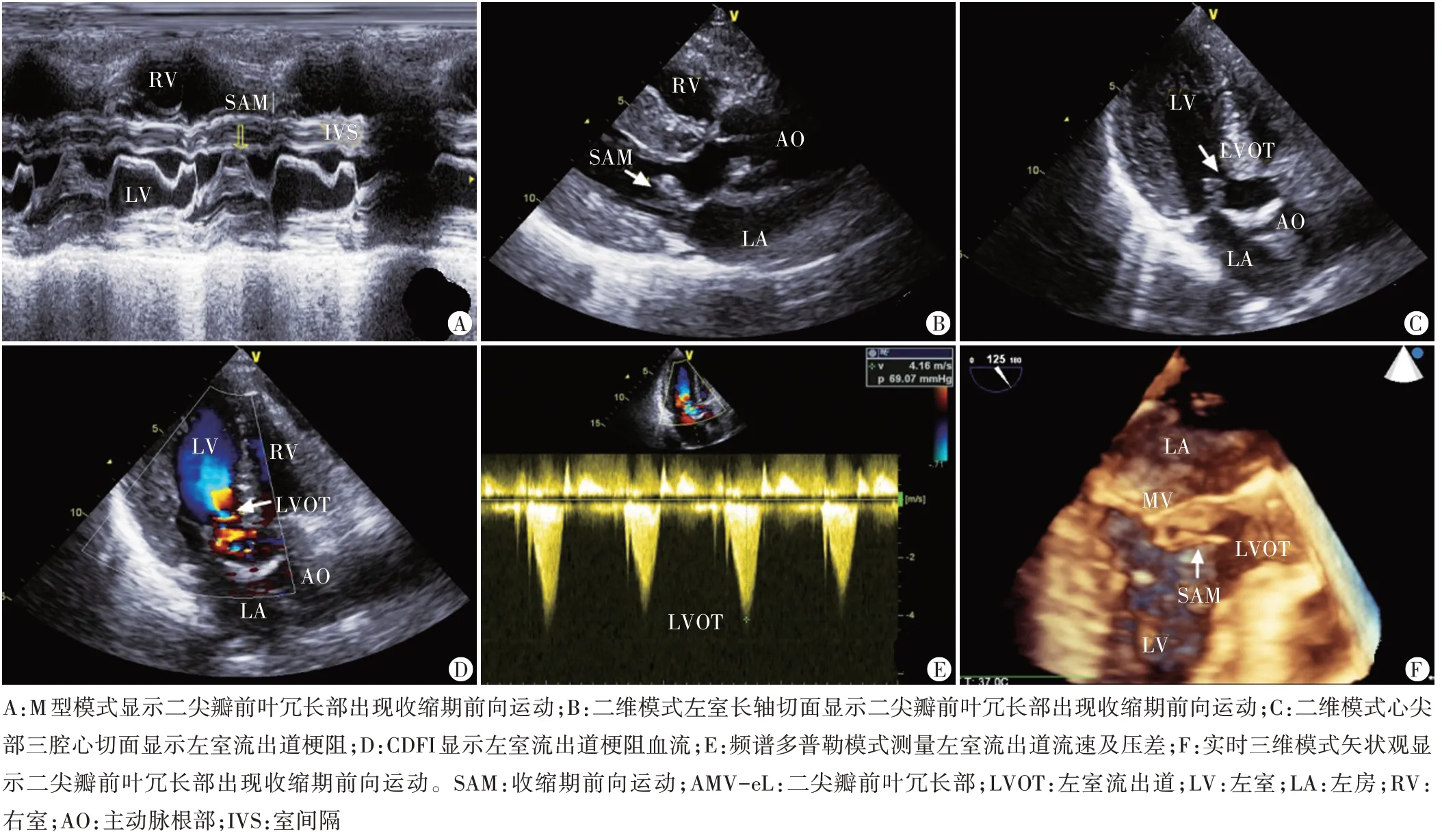
图3 二尖瓣前叶冗长部收缩期前向运动致左室流出道梗阻超声图像
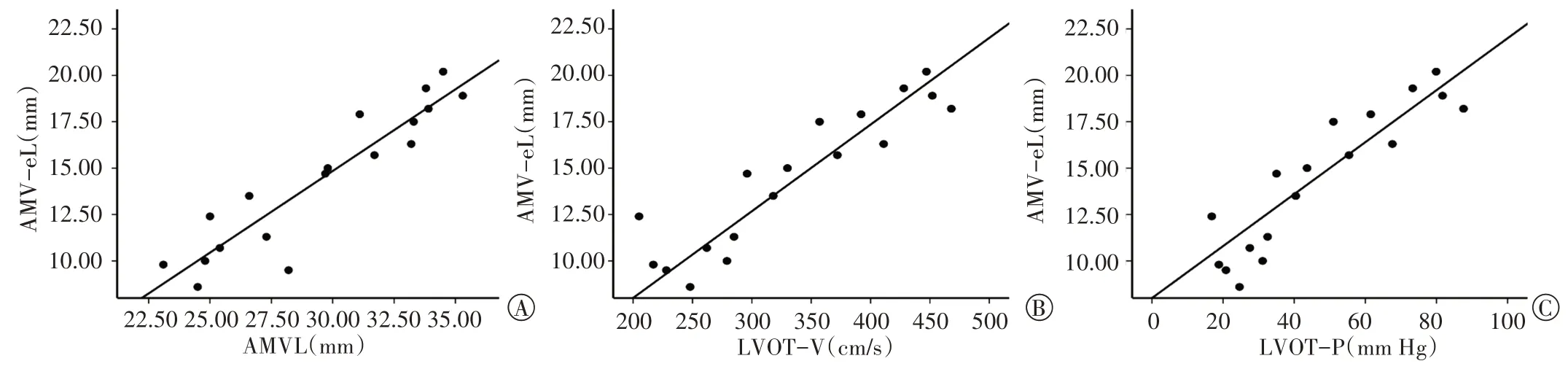
图4 AMV-eL与AMV-L、LVOT-V、LVOT-P(A~C)的相关性分析散点图
讨 论
左室流出道梗阻根据其血流动力学特点,可分为动力性梗阻和机械性梗阻,当二尖瓣前叶收缩期向左室流出道移位,即SAM[2]。左室流出道梗阻的常见病因有肥厚型心肌病、高血压性心脏病、瓣膜置换或修补术等[3-4]。但左室流出道是由室间隔基底段与二尖瓣前叶共同构成,笔者在临床工作中发现,在肥厚型心肌病、高血压性心脏病患者中,即使室间隔基底部明显增厚,也不一定发生左室流出道梗阻。国外研究[5]表明,部分肥厚型梗阻性心肌病患者存在二尖瓣前叶冗长,这种延长可通过增加二尖瓣前叶残余冗长部的活动度而促进前叶SAM,导致左室流出道梗阻。二尖瓣冗长是一种先天性二尖瓣畸形,可单独存在,亦可合并其他先天性或获得性心脏疾病,对于合并肥厚型心肌病或高血压心脏病患者,二尖瓣前叶残余冗长部SAM 是左室流出道梗阻的另一重要因素[6]。本研究发现研究组患者LVOT-V和LVOT-P均明显高于对照组(均P<0.05),其残余冗长部出现SAM,与瓣体成角折叠,呈“V”字形,说明二尖瓣冗长可导致左室流出道梗阻,其残余冗长部SAM是导致左室流出道梗阻的原因。
国内外研究[7-8]表明,二尖瓣冗长可影响左室流出道血流动力学,但并未阐述AMV-eL 与左室流出道梗阻程度的相关性。本研究结果发现,AMV-eL 与左室流出道血流动力学参数均呈正相关,说明二尖瓣残余冗长部越长,左室流出道梗阻程度越重。另外,本研究在排除高血压病和肥厚型心肌病情况下,发现研究组左室壁较对照组增厚,但其IVS-D 与左室流出道血流动力学参数均无相关性,分析原因为二尖瓣冗长致左室流出道梗阻,使左室后负荷增加,继发导致左室壁代偿性增厚。
RT-3DE能动态显示瓣膜、腱索、左室流出道的立体形态,形象直观显示二维超声心动图无法获得的二尖瓣冗长瓣膜立体结构及其空间毗邻关系,在评估二尖瓣及腱索病变方面明显优于二维超声心动图[9]。本研究结果证实,二尖瓣冗长部在常规二维超声模式上呈线状结构,极易被误认为腱索,而在三维成像模式上显示为膜状结构,腱索显示为线状结构,有利于鉴别。因此RT-3DE能更准确地显示二尖瓣的整体形态,避免因检查者的经验不足和其他客观原因而漏诊或误诊。
综上所述,二尖瓣冗长可致左室流出道梗阻,其残余冗长部SAM 是导致梗阻的原因,RT-3DE 可更加全面、客观地显示二尖瓣的空间结构,提高诊断准确率。
