抗MDA5抗体相关皮肌炎合并急进性肺间质病变的临床特点
2021-02-01童奕张昕梁军△
童 奕 张 昕 梁 军△
(1江苏大学附属宜兴医院风湿免疫科 宜兴 214200;2南京大学医学院附属鼓楼医院风湿免疫科 南京 210008)
皮肌炎是一类主要累及横纹肌,同时伴有皮肤损害的自身免疫性疾病,常并发肺间质病变。近年来陆续发现皮肌炎患者体内存在肌炎特异性抗体(myositis-specific autoantibodie,MSA),与皮肌炎独特的临床表型相关,有助于疾病诊断、分型、评估病情和判断预后[1],其中抗黑色素瘤分化相关基因5(melanoma differentiation associated gene 5,MDA 5)抗体与肺间质病变尤其是急进性肺间质病变(rapidly progressive interstitial lung disease,RPILD)高度相关[2]。抗MDA 5抗体相关皮肌炎患者常在发病初期就出现RP-ILD,激素和常规免疫抑制剂治疗效果不佳,死亡率高。有研究发现[3],病初铁蛋白增高、白蛋白降低、肺泡动脉氧分压差增大是抗MDA 5抗体阳性患者预后不良的预测因素,但国内相关报道少见。本研究通过对抗MDA 5抗体阳性的皮肌炎患者进行分析,总结其临床特征及预后不良因素。
资料和方法
研究对象回顾性分析2017年1月至2019年6月南京鼓楼医院风湿免疫科及呼吸科收住的67例抗MDA 5抗体阳性的皮肌炎患者,上述患者均满足1975 年提出的皮肌炎分类标准 Bohan 和 Peter[4]。临床无肌病皮肌炎(clinical amyopathic dermatomyositis,CADM)包括无肌病皮肌炎和低肌病皮肌炎。所有患者按有无出现RP-ILD分组。RPILD被定义为肺间质病变(interstitial lung disease,ILD)发病3个月内出现急进性呼吸衰竭,劳力性气促加重,并伴有下列任意一项:(1)肺部高分辨CT(high resolution computed tomography,HRCT)表现进展;(2)动脉血气血氧分压下降>1.33 kPa[5]。所有患者均行HRCT检查,层厚1 mm,由2名5年以上年资的影像科医师对图像进行分析:根据Fleischner协会诊断标准[6]评估病变形态特征,并根据2013年美国胸科协会更新的特发性间质性肺炎的声明[7]评价ILD类型,包括普通型间质性肺炎(usual interstitial pneumonia,UIP)、非特异性间质性肺炎(nonspecific interstitial pneumonia,NSIP)、机 化 性 肺 炎(cryptogenic organizing pneumonia,COP)、NSIPCOP和急性间质性肺炎(acute interstitial pneumonia,AIP)。
方法收集患者的一般资料(性别、年龄)、病史(病程、全身症状、肺部症状)、体征(治疗初血氧饱和度、皮疹、肌力)、实验室检查(谷丙转氨酶ALT、谷草转氨酶AST、乳酸脱氢酶LDH、谷胺酰转肽酶GGT、碱性磷酸酶ALP、白蛋白ALB、免疫球蛋白 IgA/G/M、铁蛋白、补体 C3、C4、血沉、C反应蛋白、肌酸激酶CK、淋巴细胞计数、抗MDA 5抗体、抗RO52抗体)、影像学检查及治疗方案,电话随访生存情况(是否死亡及死亡时间),观察时间18个月)。抗MDA 5抗体由欧盟公司抗肌炎抗体谱IgG检测试剂盒检测。
统计学处理应用SPSS 18.0统计软件进行数据统计分析,符合正态分布的计量资料用表示,采用t检验进行分析;定性资料采用率或构成比表示,采用χ2检验分析;多项分类资料采用二元Logistic逐步回归分析;死亡风险因素采用COX回归分析。P<0.05为差异有统计学意义。
结 果
一般情况67例患者中,女性48例,男性19例,男女比例为 1∶2.5。平均年龄 51.3(21~86)岁。从起病到诊断的平均时间3.0(1~24)个月。43例(64.2%)以皮疹乏力等症状首诊于风湿科,24例(35.8%)以发热咳嗽气喘等症状首诊于呼吸科。50例(74.6%)被诊断为CADM。所有患者均合并间质性肺炎,其中26例(38.8%)出现RP-ILD,按是否出现RP-ILD分组,两组在CADM发生率上差异有统计学意义(P<0.05),在性别、年龄、病程方面,两组差异无统计学意义(表1)。将皮肌炎和ILD发病间隔短于1个月定义为同时发病,67例患者中35例以皮肌炎症状起病,25例以皮肌炎和ILD同时起病,仅有7例以ILD症状起病。将ILD症状早于或同时于皮肌炎起病的定义为早发ILD,两组中早发ILD更易出现RP-ILD(表1)。
临床症状和体征分析67例患者中,半数以上有乏力感,40%~50%病初有发热、关节痛,31%有肌肉酸痛症状,26%查体有肌力减退(肌力<5级)。少数出现咽痛声嘶、饮水呛咳或吞咽困难(12%)。大部分患者有典型皮肌炎皮疹,其中Gottron征最多见(78%),其次为向阳疹(63%)、V字征(43%)、技工手(42%)和皮肤或指端溃疡(15%)。病初低氧血症(SPO2<90%)占31%。对临床症状和体征进行单因素分析发现,RP-ILD组的病初低氧血症发生率更高(P<0.05),而在关节痛、发热、肌力减退、咽痛声嘶、吞咽困难、特征性皮疹方面,两组差异无统计学意义(表1)。
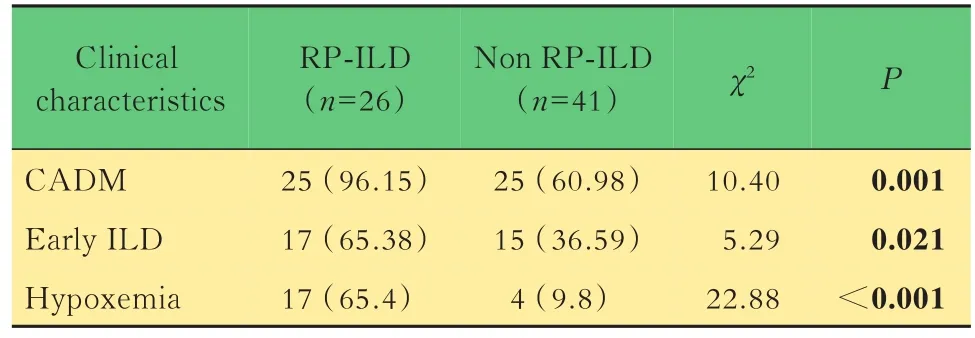
表1 RP-ILD组和非RP-ILD组临床特征比较Tab 1 Comparison of clinical characteristics between RP-ILD group and non-RP-ILD group [n(%)]
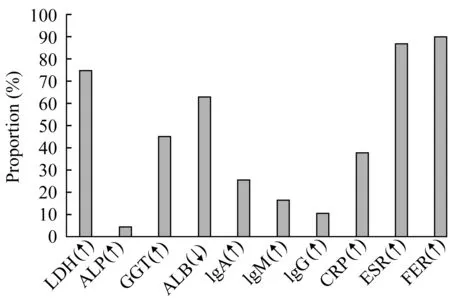
图1 67例患者的实验室检查结果Fig 1 Laboratory examination results of 67 patients
实验室检查分析大部分患者有铁蛋白、血沉升高,60%~80%出现LDH升高、淋巴细胞总数降低、白蛋白降低。半数患者有肝功能异常,主要表现为ALT、AST或GGT升高,ALP升高较少。30%~40%患者出现肌酸激酶(CK)和CRP升高,少数有免疫球蛋白增高(图1)。67例患者中合并RO52抗体阳性47例(70%)。单因素分析显示,RPILD组和非RP-ILD组的淋巴细胞总数、CD3+CD 4+T计数都偏低,淋巴细胞总数、CD3+CD4+T和发生RP-ILD呈负相关,IgM和ALP在两组患者中差异有统计学意义,但均值均在正常范围之内,有无临床意义需进一步观察(表2、图2)。两组在ALT、AST、LDH、GGT、白蛋白、IgA、IgG、铁蛋白、肌酸激酶、补体、血沉、CRP、CD3+CD8+T、B淋巴细胞、NK淋巴细胞、MDA 5抗体、RO52抗体方面,差异均无统计学意义。
表2 RP-ILD组和非RP-ILD组实验室检查比较Tab 2 Comparison of laboratory tests between RP-ILD group and non-RP-ILD group ()
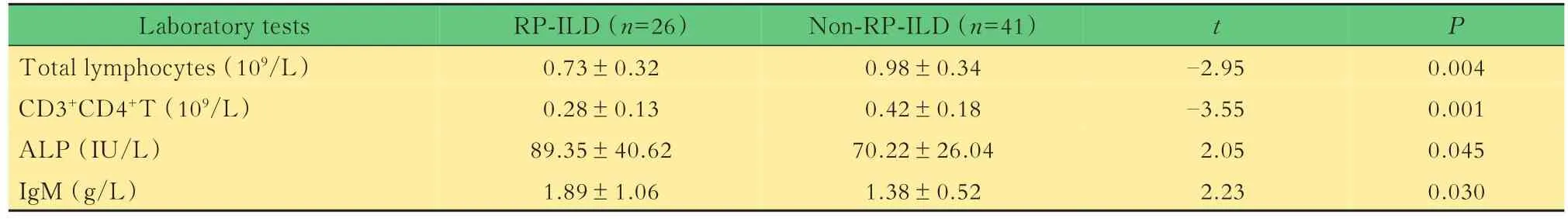
表2 RP-ILD组和非RP-ILD组实验室检查比较Tab 2 Comparison of laboratory tests between RP-ILD group and non-RP-ILD group ()
ALP:Alkaline phosphatase.
Laboratory tests Total lymphocytes(109/L)CD3+CD4+T(109/L)ALP(IU/L)IgM(g/L)t P 0.004 0.001 0.045 0.030 RP-ILD(n=26)0.73±0.32 0.28±0.13 89.35±40.62 1.89±1.06 Non-RP-ILD(n=41)0.98±0.34 0.42±0.18 70.22±26.04 1.38±0.52-2.95-3.55 2.05 2.23
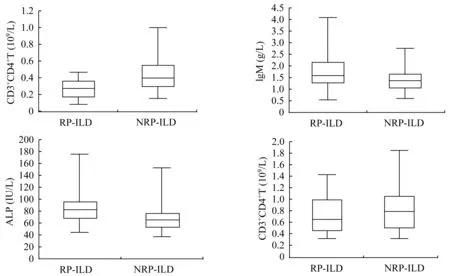
图2 RP-ILD组和非RP-ILD组的CD3+CD4+T计数、IgM、ALP和淋巴细胞总数Fig 2 CD3+CD4+T counts,IgM,ALP,total lymphocyte counts in RP-ILD group and non-RP-ILD group
影像学检查分析67例患者初次诊断ILD时影像学表现中,磨玻璃影最多见(80%),其次是网线状影(75%)、实变影(40%)、牵拉性支气管扩张(27%)、结节影(13%)、蜂窝影(9%),病程中有8例出现纵膈气肿(12%)。影像学征象的单因素分析显示,两组在实变影(58%和29%,P=0.021)、纵膈气肿(23%和5%,P=0.048)上的差异有统计学意义(图3)。因患者缺乏肺活检病理,仅根据临床和影像学检查排除6例不确定分型的,最常见的影像学分型是NSIP(46%),其次是NSIP+OP(18%)、OP(15%)、AIP(9%)和UIP(3%)。在影像学分型方面,非RP-ILD组大多为NSIP(63%),两组在NSIP和AIP分型上的差异有统计学意义(P<0.05,表3)。图4、图5为2例典型影像学征象。
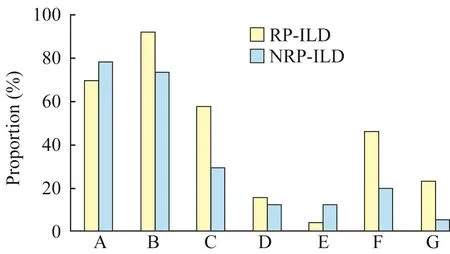
图3 RP-ILD组和非RP-ILD组各种影像学表现Fig 3 Imaging signs in RP-ILD group and non-RP-ILD group
MDA5相关皮肌炎患者出现RP-ILD的多因素分析RP-ILD组和非RP-ILD组在CADM发生率、早发ILD发生率、病初低氧血症、淋巴细胞总数、CD3+CD4+T计数、IgM、ALP、病程中纵膈气肿发生率、AIP分型方面差异有统计学意义。将CADM、早发ILD、CD3+CD4+T细胞计数下降(<0.4×109/L)、病初低氧血症、纵膈气肿等6个分类变量纳入多因素分析,将是否出现RP-ILD作为因变量,采用二元Logistic回归分析,显示CD3+CD4+T细胞计数下降、病初合并低氧血症是患者出现RPILD预后不良的因素(表4)。
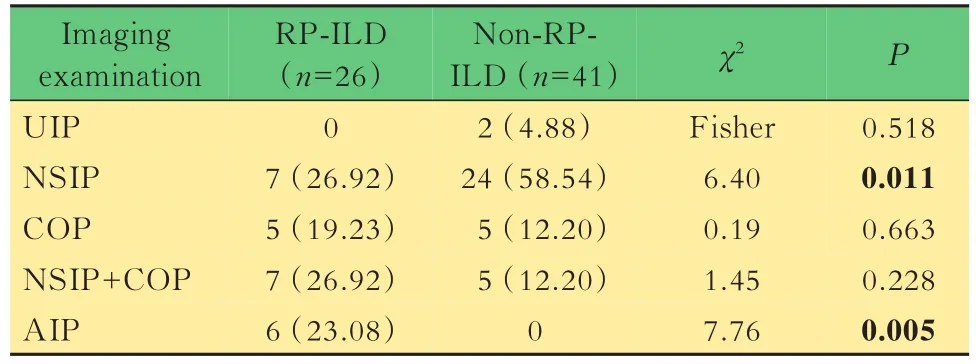
表3 RP-ILD组和非RP-ILD组影像学检查比较Tab 3 Comparison of imaging examination between RP-ILD group and non-RP-ILD group [n(%)]
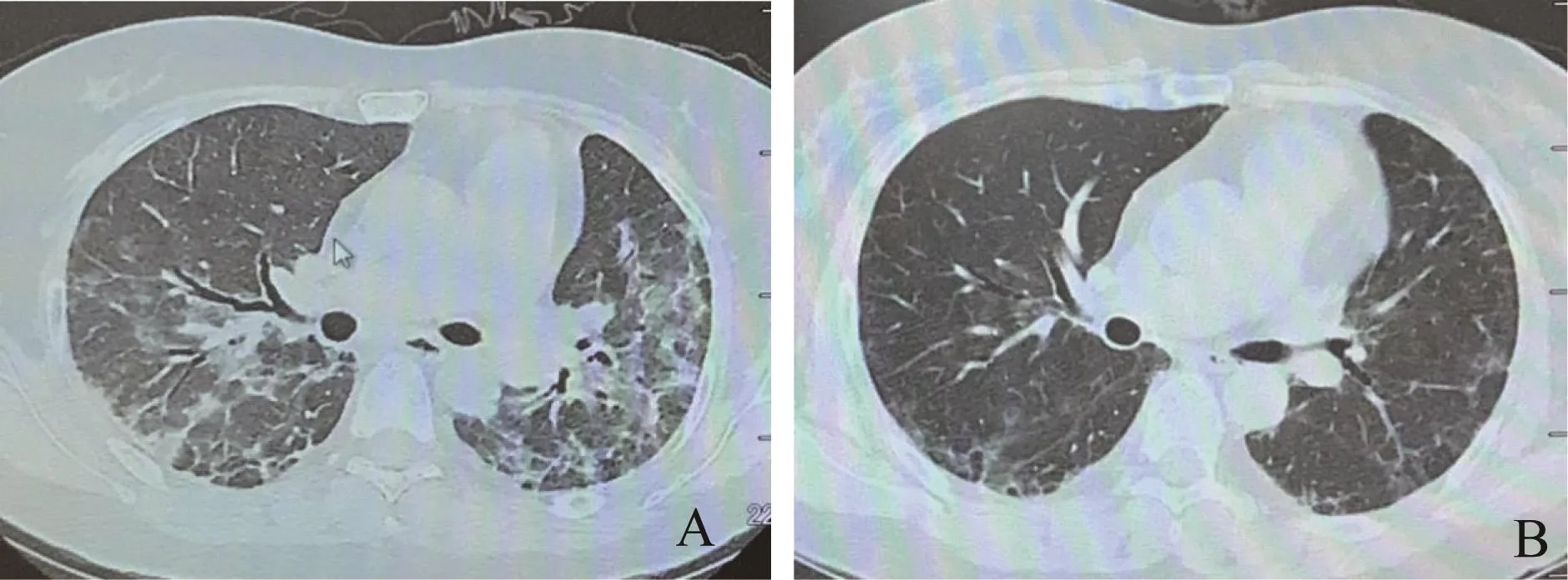
图4 1例44岁女性患者治疗前后的影像学表现Fig 4 Imaging finding of a 44-year-old female patient before and after treatment
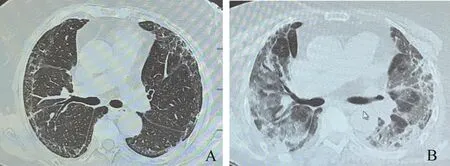
图5 1例65岁女性患者治疗前后的影像学表现Fig 5 Imaging finding of a 65-year-old female patient before and after treatment
MDA5相关皮肌炎患者死亡情况分析67例患者中,29例(43.3%)死亡,均死于ILD及其并发症。26例RP-ILD患者中有23例在诊断后4个月内死亡,3例经治疗后病情控制,41例未出现RP-ILD的患者中,3例在病情控制半年到1年后,激素及免疫抑制剂减量过程中出现ILD进展死亡,3例在治疗过程中出现重症感染死亡。死亡时患者的平均年龄为54.7(39~86)岁,诊断至死亡的平均时间为2.8(0.5~14)个月。对性别、年龄、病程、关节痛、皮肌炎分型、发热、皮肤溃疡、皮疹类型、早发ILD、ALT、AST、LDH、ALP、GGT、ALB、免疫球蛋白、补体、CK、血沉、CRP、淋巴细胞分类计数、抗MDA 5抗体、RO52抗体、病初低氧血症、ILD类型等39个因素进行单因素分析,发现年龄、病初合并低氧血症、淋巴细胞总数、CD3+CD4+T细胞计数、CD3+CD8+T细胞计数、抗MDA 5抗体滴度、影像分型为AIP等7个因素差异上的有统计学意义(表5)。排除年龄和抗MDA 5抗体滴度等混杂因素后,病初低氧血症和CD3+CD4+T计数与死亡风险相关(表6)。
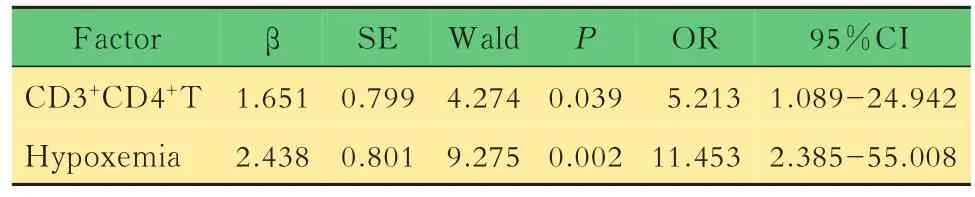
表4 MDA5相关皮肌炎患者出现RP-ILD的预后不良因素分析Tab 4 Analysis of poor prognostic factors for RP-ILD in patients with anti-MDA5 antibody-positive dermatomyositis
讨 论
抗MDA 5抗体是CADM常见的MSA,该抗体由Sato等[8]于2005年在一名日本患者中首次检出。抗MDA 5抗体相关皮肌炎在亚裔女性中多见,且病情更严重[9],本组病例男女比例为 1∶2.5,且多为CADM患者(74.6%),虽然很多患者主诉有乏力和肌肉酸痛,但客观检查并无肌力下降或仅有轻度肌力下降。在出现RP-ILD的患者中CADM比例更高(96.15%),这也和以往研究认为CADM易出现急性ILD相符。本组中,超过半数患者有肝酶(ALT、AST、LDH)升高,但未发现肝功能损害与RP-ILD相关。Nagashima等[10]研究发现,肝功能损害是抗MDA 5抗体阳性的CADM患者常见的肌肉外表现,但与急进性死亡无关。
亚裔成人抗MDA 5抗体相关皮肌炎患者的ILD发生率高达90%~95%[11],部分患者早期出现RP-ILD,是最主要的死亡原因。本组中所有患者均合并ILD。病初低氧血症和CD3+CD4+T降低是出现急进性进展及死亡的预后不良因素。本组出现RP-ILD的26例患者中,17例在就诊时合并严重低氧血症,虽经呼吸支持,强化免疫抑制及大剂量激素治疗,症状无好转,短期内死亡(2周至4个月),死亡率高与急进性病程及治疗时间有关,若已出现低氧血症甚至呼吸衰竭,则治疗反应极差。在自身免疫性疾病中,外周血淋巴细胞亚群的评估可用于指示疾病活动及判断预后,CD3+CD4+T作为辅助性T细胞在免疫疾病中发挥重要作用。有研究报道,合并ILD的抗MDA 5抗体阳性皮肌炎患者肺泡灌洗液中存在大量淋巴细胞,且CD4/CD8比例升高[12],推测大量血清中的CD4淋巴细胞迁移到肺泡,激活细胞因子形成炎症风暴,最终导致呼吸衰竭而死亡。同时,CD4+T细胞降低增加了机会性感染的风险,本组有3例患者病初未出现RP-ILD,但后期出现重症感染死亡,这3例患者初诊时CD4+T均<0.3×109/L。皮肌炎合并ILD患者后期常继发真菌感染(主要白念和卡肺),这也是导致死亡的重要原因,建议CD4+T低下患者可预防性使用复方磺胺甲恶唑。血清抗MDA 5抗体滴度被认为与疾病活动性显著相关,且可作为评估疗效的指标[13]。高滴度的血清抗MDA 5抗体和急性死亡相关,低滴度的慢性病程患者预后和无抗MDA 5抗体的皮肌炎患者类似[14]。我们的单因素分析也发现抗MDA 5抗体滴度增高和死亡风险相关。近期报道显示,RO52、抗MDA 5抗体双阳性的皮肌炎患者较单纯抗MDA 5抗体阳性的患者预后更差,死亡率更高[15-16]。本组中70.1%的患者抗MDA 5抗体、RO52双抗体阳性,但并未发现RO52抗体与死亡的相关性,有待今后延长随访时间、扩大样本量继续观察。
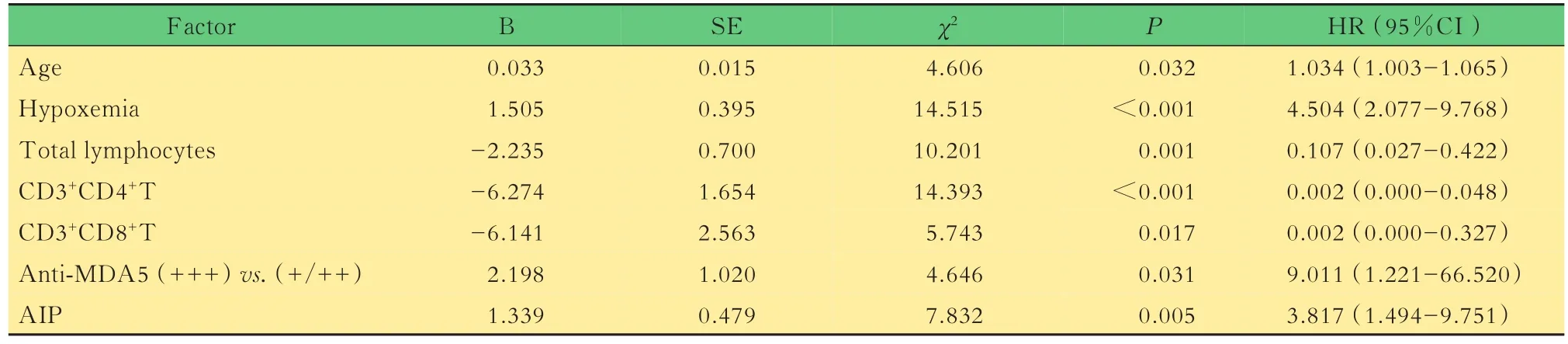
表5 MDA5相关皮肌炎患者死亡相关的单因素COX分析Tab 5 COX single factor regression analysis of death-related factorsin patients with anti-MDA5 antibody-positive dermatomyositis

表6 MDA5相关皮肌炎患者死亡风险的多因素COX分析Tab 6 COX multivariate regression analysis of death-related factors in patients with anti-MDA5 antibody-positive dermatomyositis
病理学研究表明[17],NSIP和OP是DM-ILD最常见的类型,且NSIP和OP常共存。本组67例患者的HRCT表现,以磨玻璃影和网线状影发生率最高,符合NSIP的分型。RP-ILD组实变影更多见,提示肺泡渗出明显,符合OP、NSIP+OP分型,少数RP-ILD患者在初诊时有明显咳喘、发热,影像学表现为广泛的磨玻璃影和实变影,分型为AIP,均在短期内死亡。Meta分析显示[18],抗MDA 5抗体相关皮肌炎患者纵膈气肿发生率明显增加,常和不良预后相关。推测其发生机制是肺泡损伤导致其膨胀,气体从肺泡进入间质,然后沿脉管系统向肺门和纵膈流注。本组中有8例(11.9%)在病程中出现纵膈气肿,其中6例发生RP-ILD死亡,纵隔气肿与RP-ILD风险相关。
抗MDA 5抗体相关皮肌炎合并RP-ILD目前缺乏统一的治疗方案,多基于经验性治疗。文献报道较多的是大剂量激素联合钙调磷酸酶抑制剂、环磷酰胺三联方案。一项日本的多中心前瞻性研究显示,在RP-ILD早期给予三联方案可显著提升6个月生存率[19]。有小样本研究提示对于激素和免疫抑制剂无效的RP-ILD患者,加用托法替布可改善预后[20]。仁济医院的一项单中心研究也表明,托法替布可以显著提高早期抗MDA 5抗体相关CADMILD患者的生存率[21]。本组中部分患者就诊时皮疹轻微,但已有明显低氧血症甚至呼吸衰竭,给予三联方案效果欠佳,短期内死亡,所以对于此类患者,临床上应给予足够重视,早期完善CT、肌炎抗体、淋巴细胞免疫功能、血气、肺功能等,综合评估病情,早期诊断,精准干预,提高生存率。
作者贡献声明童奕 数据采集,论文构思、撰写和修订。张昕 数据采集和整理。梁军 论文构思和修订。
利益冲突声明所有作者均声明不存在利益冲突。
