中医外治法治疗消化道肿瘤术后胃肠功能障碍Meta分析*
2021-01-30王燕陈思思江海丽李平
王燕,陈思思,江海丽,李平
1.安徽中医药大学,安徽 合肥 230000;2.安徽医科大学第一附属医院高新院区,安徽 合肥 230000
我国消化道肿瘤的发病率和病死率仅次于肺癌[1],手术切除仍是目前治疗消化道肿瘤最有效的方法,但麻醉、手术牵拉、胃肠病变、炎症刺激及术后长期卧床等因素,可导致患者胃肠功能受到抑制,出现恶心呕吐、腹胀腹痛、不能排便排气等症状,若胃肠功能持续抑制时间过长,严重者会诱发肠源性感染、肠粘连、肠梗阻等并发症[2-3]。针对这一问题,西医多采用胃肠减压、药物对症处理等方法,但往往疗效不理想、治疗时间长,而中医药在促进消化道肿瘤术后胃肠功能恢复方面有一定的优势。中医外治法(包括针灸、中药外敷、穴位贴敷、中药灌肠、推拿等)适用于消化道肿瘤术后胃肠功能尚未完全恢复的患者,临床相关此方面报道文献较多。本研究收集近年来关于中医外治法对消化道肿瘤术后胃肠功能恢复影响的随机对照试验(randomized controlled trial,RCT),采用系统评价方法分析临床疗效,以期为临床提供循证依据。
1 资料与方法
1.1 资料来源计算机检索中国知网、中国生物医学文献数据库、维普资讯、万方数据库、PubMed等为数据库,检索时限从建库至2019年12月,检索采用主题词或关键词分别组合的形式进行检索。中文检索词包括:消化道肿瘤、手术后、胃肠功能抑制、胃肠功能障碍、胃肠功能恢复、针刺、艾灸、穴位注射、中药外敷、穴位贴敷、中药灌肠、推拿;英文检索词包括:gastrointestinal cancer、postop-erative operation、gastrointestinal function inhibition、gastrointestinal dysfunctio、gastroint-estinal function recovery、acupuncture、moxibustion、acupoint injection、external application of Chinese medicine、acupoint application、Chinese medicine enema、massage等。
1.2 文献纳入标准①研究类型:均为RCT,盲法不限;②研究对象:消化道肿瘤术后出现胃肠功能障碍的患者,性别、地区不限;③干预措施:对照组给予常规治疗,包括早期禁食禁饮、持续胃肠减压、肠内营养支持、预防感染、维持水电解质酸碱平衡。观察组在常规治疗的基础上予以中医外治法干预(如针刺、艾灸、穴位注射、中药外敷、穴位贴敷、中药灌肠、推拿等);④结局指标为有效率、肛门排气恢复时间、肛门排便恢复时间、肠鸣音恢复时间、胃管留置时间、饮食恢复时间与住院时间。临床疗效评定标准参考《中医新药临床研究指导原则》[4],痊愈:患者术后排气、排便恢复正常,胃肠蠕动正常,无腹胀感;显效:患者术后排气、排便基本恢复正常,胃肠蠕动基本正常,无明显腹胀感;有效:患者术后排气、排便未完全恢复正常,胃肠蠕动略有恢复,仍有轻度腹胀,腹部膨隆。
1.3 文献排除标准①非RCT的临床研究;②其他腹部肿瘤术后而非消化道肿瘤术后患者;资料不全、重复发表的文献;③动物或细胞实验;④单纯以小儿为研究对象;⑤综述、名医经验报道及会议报告。
1.4 文献筛选、资料提取与质量评价根据文献纳入和排除标准,由2位研究者单独对检索到的文献进行筛选、资料提取和评价纳入研究的方法学质量,若有分歧由第3位研究者协助裁定。其中,RCT的质量评价标准采用Cochrane系统评价员手册5.1版[5]推荐使用的偏倚风险评估工具。
1.5 统计学方法采用RevMan 5.3软件进行数据分析,计数资料采用比值比(OR)及其95%CI为效应分析统计量,计量资料采用标准化均数差(SMD)及其95%CI为效应分析统计量。各纳入研究结果间的抑制性检验用I2为标准,若P≥0.1且I2≤50%,异质性较小,采用固定效应模型;若P<0.1或I2>50%,则存在异质性,此时分析异质性来源,若可以忽略,则采用校正后的随机效应模型分析。
2 结果
2.1 文献检索结果检索共获得文献693篇,经层层筛选后,最终纳入17个RCT[6-22],共1 388例患者,其中观察组699例,对照组689例。纳入文献基本特征见表1。
2.2 纳入研究质量评估纳入研究的偏倚风险见图1、图2。

表1 纳入文献基本特征

图1 纳入文献的偏倚风险总结图

图2 纳入文献的偏倚风险图
2.3 Meta分析结果
2.3.1 两组胃肠功能障碍患者临床疗效Meta分析 纳入17篇RCT中共6篇[6-7,10-11,19,22]提及有效率,合计样本量574例,异质性检验I2=0%,P=0.93,统计学资料具有同质性,遂采用固定效应模型。结果显示,OR=5.00,95%CI(2.93,8.53);合并效应量检验结果Z=5.89,差异有统计学意义(P<0.000 01),观察组有效率高于对照组,见图3。
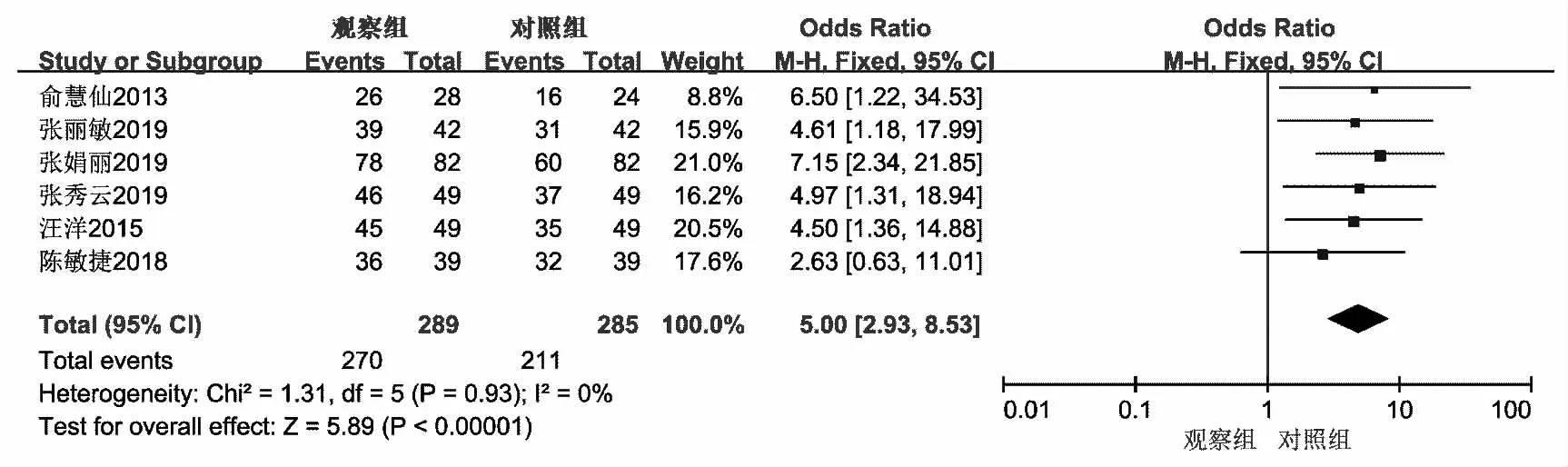
图3 两组胃肠功能障碍患者临床疗效Meta分析森林图
2.3.2 两组胃肠功能障碍患者肛门排气恢复时间Meta分析 纳入17篇文献中共15篇[6,8-10,12-22]提及肛门排气恢复时间,合计1 226例,其中观察组618例,对照组608例。将测量单位统一为h,异质性检验I2=95%,P<0.000 01,统计学资料具有异质性,故采用随机效应模型进行Meta分析。结果显示,观察组肛门排气恢复时间短于对照组[SMD=-2.33,95%CI(-2.99,-1.66),P<0.000 01],差异有统计学意义,见图4。
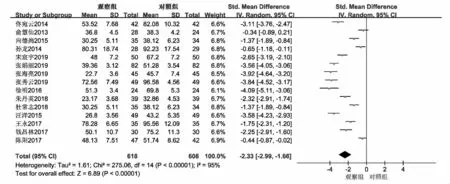
图4 两组胃肠功能障碍患者肛门排气恢复时间Meta分析森林图
2.3.3 两组胃肠功能障碍患者肛门排便恢复时间Meta分析 17项RCT中共13篇[6,9-10,12-13,15-22]提及肛门排便恢复时间,合计1 076例,其中观察组543例,对照组533例。将测量单位统一为h,异质性检验I2=96%,P<0.000 01,统计学资料具有异质性,故采用随机效应模型进行Meta分析。结果显示,观察组肛门排便恢复时间短于对照组[SMD=-2.18,95%CI(-2.98,-1.37),P<0.000 01],见图5。

图5 两组胃肠功能障碍患者肛门排便恢复时间Meta分析森林图
2.3.4 两组胃肠功能障碍患者肠鸣音恢复时间Meta分析 17项RCT中有10项RCT[6,9-11,13-15,17,19-20]报告了肠鸣音恢复时间,将测量单位统一为h,统计学检验发现存在异质性(P<0.000 01,I2=92%),故运用随机效应模型进行Meta分析。结果显示,观察组的肠鸣音恢复时间短于对照组[SMD=-2.29,95%CI(-2.91,-1.66),P<0.000 01],见图6。
2.3.5 两组胃肠功能障碍患者胃管留置时间Meta分析 有3个研究[7,16-17]提及了胃管留置时间,有2个研究[14,21]提及了胃管拔除时间,两项结局指标可进行合并,故共计5个RCT[7,14,16,21]报告了胃管留置时间,将测量单位统一为h,异质性检验P<0.000 01,I2=95%,故运用随机效应模型进行Meta分析。结果显示,观察组的肠鸣音恢复时间短于对照组[SMD=-1.72,95%CI(-2.82,-0.62),P=0.002],见图7。
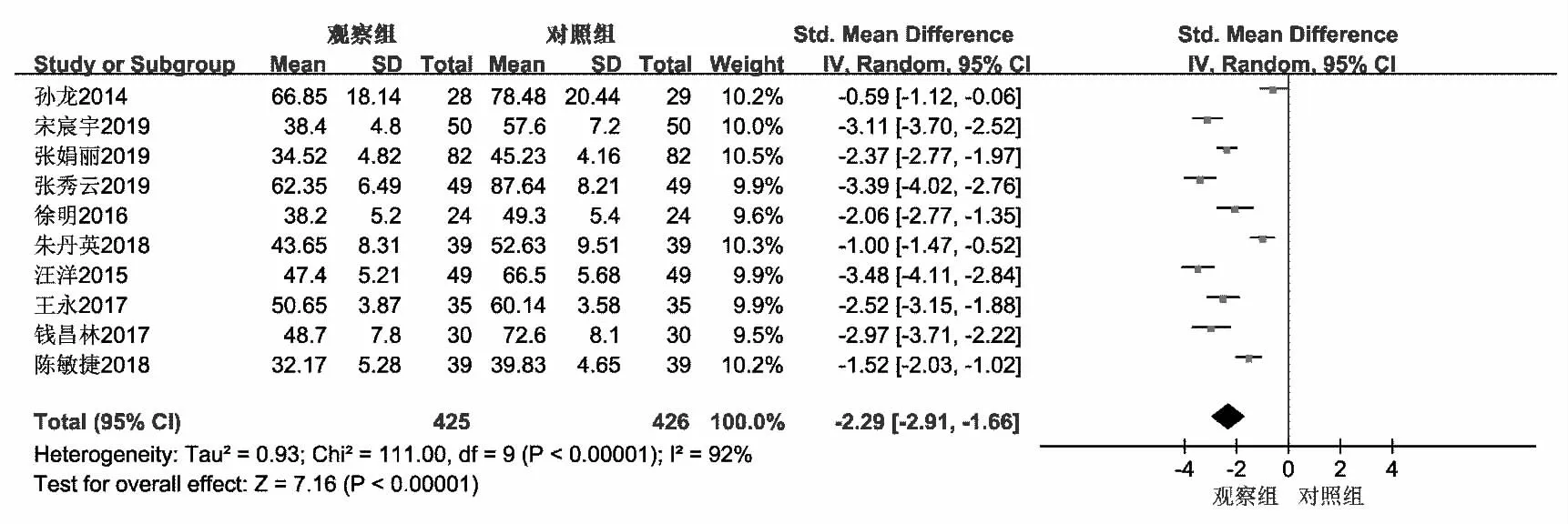
图6 两组胃肠功能障碍患者肠鸣音恢复时间Meta分析森林图

图7 两组胃肠功能障碍患者胃管留置时间Meta分析森林图
2.3.6 两组胃肠功能障碍患者饮食恢复时间Meta分析 有1项研究[6]提及了开始进固体食物时间,有1项研究[8]提及了开始进食时间,有4项研究[12,18,21-22]提及了进食流质时间,把开始进食时间、进食流质时间进行合并,故共计 5 个RCT[8,12,18,21-22]报告了饮食恢复时间,将测量单位统一为小时(h),异质性检验P=0.01,I2=69%,故采用随机效应模型进行Meta分析。结果显示,观察组的饮食恢复时间短于对照组[SMD=-0.70,95%CI(-1.09,-0.31),P=0.0004],见图8。

图8 两组胃肠功能障碍患者饮食恢复时间Meta分析森林图
2.3.7 两组胃肠功能障碍患者住院时间Meta分析 有8个[6,8,11-12,14,18-19,22]RCT报告了住院时间,将测量单位统一为天(d),统计学检验发现存在异质性(P<0.000 01,I2=90%),故采用随机效应模型进行Meta分析。结果显示,治疗组的住院时间短于对照组[SMD=-1.92,95%CI(-2.52,-1.33),P<0.000 01],见图9。
2.4 发表偏倚本篇Meta分析中纳入研究数≥10的结局指标有肛门排气恢复时间、肛门排便恢复时间和肠鸣音恢复时间,分别对这三个结局指标采用漏斗图进行发表性偏倚分析,基于肛门排气时间的漏斗图基本对称,提示其存在发表偏倚的可能性较小,基于肛门排便时间及肠鸣音恢复时间的漏斗图不对称,提示其存在发表偏倚的可能性大。见图10、图11、图12。

图9 两组胃肠功能障碍患者住院时间Meta分析森林图

图10 肛门排气恢复时间漏斗图

图11 肛门排便恢复时间漏斗图

图12 肠鸣音恢复时间漏斗图
3 讨论
临床治疗消化道肿瘤多以手术为主,而胃肠功能障碍是术后常见并发症之一,如何促进患者术后胃肠功能恢复并减少并发症发生是临床上比较棘手的问题。针对胃肠功能的恢复西医予以药物对症处理,常用药物有交感神经阻滞剂、副交感神经药、促胃动力药、5-羟色胺受体激动剂和非甾体类消炎药等[23-24],但这些药物使用不当会产生不良反应,易使患者产生依赖性,且药物的作用时间不长。
胃肠功能障碍属中医学“呕吐”“痞满”“肠痹”“肠结”等范畴。中医外治法是通过中药或配合物理器械作用于经络、穴位、皮肤、肌肉或筋骨等达到防治疾病的目的,具有疗效确切、操作简便、无不良反应、患者易于接受且治疗费用较低等优点。本项研究纳入的中医外治法主要包括针灸、中药灌肠、穴位贴敷、耳穴贴压等。魏峰等[25]通过实验发现,针刺相关穴位可明显提高胃肠动力障碍模型大鼠的胃排空率和小肠推进率。胃肠道调控由肠神经系统、自主神经系统及中枢神经系统共同调配[26],针刺相关穴位对胃肠道有良好的双向调节效应,可促进胃肠蠕动及脑肠肽分泌。常用选穴为足三里、上巨虚、下巨虚、三阴交、内关等,诸穴配伍,共同调理气机、健脾和胃,促进胃肠功能恢复[6,8,10,16,21]。中药灌肠疗法可通调肠腑、增加肠蠕动,这种给药方式能使药物直达病所,直接作用于肠黏膜被广泛吸收,药物利用度较高,避免了肝脏的首过效应,中药灌肠多用小承气汤加减[27]。穴位贴敷将药物贴敷于相应穴位,经皮肤或黏膜表面吸收后,到达脏腑经络,常选用神阙等穴,神阙穴位于脐中,其深部为小肠,表皮角质层较薄,药物在脐皮肤易于穿透吸收,用温补中药能温补元阳、健运脾胃[28]。耳穴贴压一方面可以刺激迷走神经以调节胃肠[29],另一面再通过神经内分泌途径释放胃肠激素来调节胃肠功能[20]。
本研究结果表明,中医外治法对消化道肿瘤术后胃肠功能恢复具有一定的优势。观察组有效率明显高于对照组,除了饮食恢复时间缩短不明显,其他症状的改善时间及住院时间明显缩短。中医外治法临床操作简便安全,值得临床借鉴,但本研究仍存在一定的局限性:①只收集到了中文文献,且多数文献质量及影响因子不高;②部分文献未具体描述随机分配方法,未描述是否实施分配隐匿及实施盲法;③本文研究纳入文献数量偏少,样本量少,纳入研究存在一定的偏倚;④疗效评价标准以患者自觉症状感觉等主官指标为主,评估时无法排除患者个人感受的差异,缺乏强有力的客观指标[30-31]。
综上所述,中医外治法能促进消化道肿瘤术后胃肠功能的恢复,但鉴于受纳入文献质量数量所限,故本研究所得的结论不能排除偏倚性影响,因此有待于更多高质量、大样本的循证医学研究进一步佐证。
