2型糖尿病合并大量蛋白尿患者临床病理分析
2021-01-29张雨薇郑红光
张雨薇,郑红光
1.锦州医科大学北部战区总医院 研究生规培基地,辽宁 沈阳 110016;2.北部战区总医院 肾内科,辽宁 沈阳 110016
糖尿病是一种以血糖升高为主要特征的内分泌代谢性疾病。糖尿病患者机体内环境长期处于高糖状态,可导致多种靶器官损伤,肾损伤与糖尿病病情进展及预后密切相关[1]。2型糖尿病肾损伤可分为糖尿病肾病(diabetic kidney disease,DKD)与非糖尿病肾病(nondiabetic kidney disease,NDKD)[2]。DKD是由糖尿病引发的一种慢性微血管并发症,为引起糖尿病患者死亡的主要原因之一[3]。DKD起病隐匿,早中期患者多无自觉症状,且病情进展缓慢,极易被忽视,NDKD患者检出率约为70%~90%,多有明确肾病理类型,可在进展早期进行干预,预后较好[4-5]。肾活检是目前分辨肾病理类型的金标准,但因其操作的有创性,多数临床医师选择经验用药。微量蛋白尿为临床诊断糖尿病肾病进一步分期的常用指标。本研究分析了2型糖尿病合并大量蛋白尿患者肾穿刺活检病理类型及临床特征,旨在为疾病进展中有效鉴别DKD与NDKD,改善患者预后提供临床依据。现报道如下。
1 资料与方法
1.1 一般资料 选取北部战区总医院肾内科自2015年6月至2020年5月收治的235例2型糖尿病合并大量蛋白尿患者为研究对象。纳入标准:符合美国糖尿病协会制定的2型糖尿病诊断;24 h尿蛋白定量>3.5 g;接受超声引导下肾穿刺活检术。排除标准:1型糖尿病患者;肾活检开始前已进行肾替代治疗者。根据2型糖尿病肾损伤病理类型将其分为DKD组(n=62)与NDKD组(n=173)。DKD组:男性39例,女性23例;年龄24~72岁,平均年龄(48.02±13.81)岁。NDKD组:男性92例,女性81例;年龄24~72岁,平均年龄(49.05±14.76)岁。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准。患者均签署知情同意书。
1.2 研究方法 收集所有患者的收缩压、舒张压、体质量指数(body mass index,BMI)、是否有糖尿病视网膜病变(diabetic retinopathy,DR)等临床病理资料。记录并比较两组患者空腹血糖、糖化血红蛋白(hemoglobin A1c,HbA1c)、尿素氮(blood uric nitrogen,BUN)、肌酐(creatinine,Cr)、肾小球滤过率(estimated glomerular filtration rate,eGFR)、血红蛋白(hemoglobin,Hb)、血清白蛋白(albumin,Alb)、24 h尿蛋白定量等。
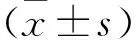
2 结果
肾穿刺活检病理结果可见,光镜下DKD组患者肾小球增生肥大,基底膜增厚,系膜基质增生。肾小囊呈裂隙状,甚至出现球囊粘连。小管间质无水肿,上皮细胞颗粒变性、浊肿,无刷状缘脱落。皮质间质炎症细胞浸润,小灶状间质纤维化。NDKD组患者病理类型分布特点见表1。DKD组患者的DR比例、收缩压、舒张压、Cr与BUN高于NDKD组,eGFR、Hb低于NDKD组,差异均有统计学意义(P<0.05)。见表2。
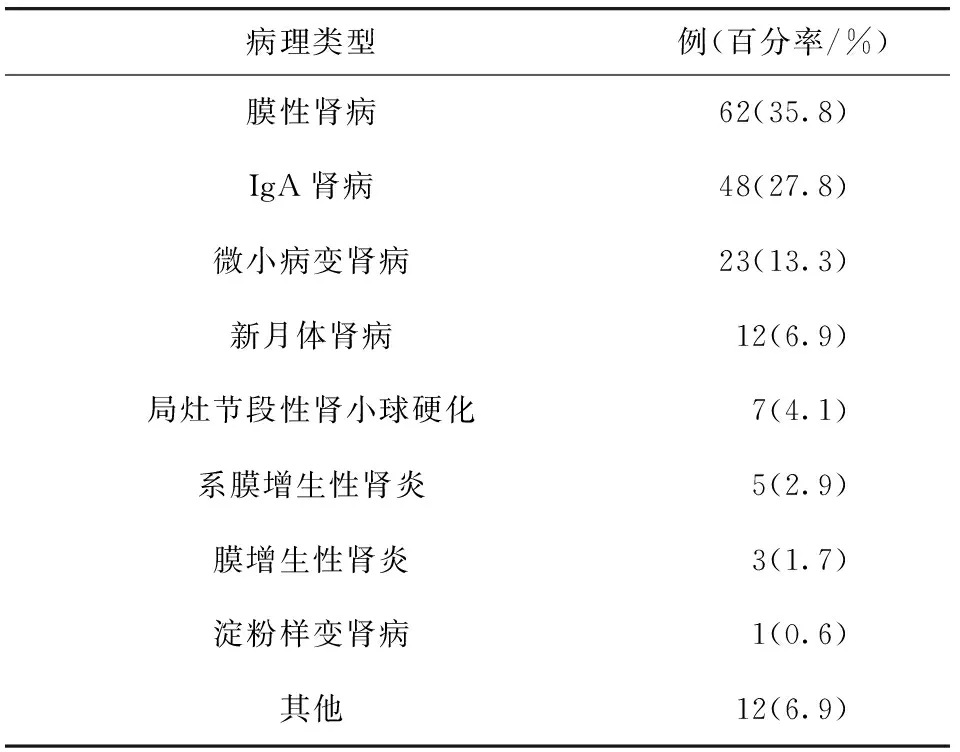
表1 NDKD组患者肾病理类型分布

表2 两组患者临床特征及生化指标比较
3 讨论
糖尿病已成为临床最为常见的慢性病之一[6-7]。在2型糖尿病患者中,确诊糖尿病的同时可能并发肾损伤,但不一定归咎于DKD。DKD与NDKD在治疗及预后上存在显著差异。肾穿刺活检病理是鉴别两者的重要方法[8]。本研究患者在肾穿刺活检时已出现大量蛋白尿,说明肾损伤已经出现,这时提高患者对疾病的认识,加强健康宣讲,督促患者积极配合治疗变得尤为重要,更应密切监测与随访,在疾病进一步进展前进行肾活检,予以针对性治疗。
本研究结果显示,DKD组患者的DR比例高于NDKD组,差异有统计学意义(P<0.05)。这一结果与DR属微血管病变密切相关,但如果单纯依靠有无伴发DR诊断鉴别DKD与NDKD,略显单薄。叶绿等[9]对2型糖尿病患者肾活检病理结果分析表明,虽然DKD患者多伴发DR,但NDKD患者DR发病率高达47.63%,说明伴发DR者不能排除NDKD的可能性。本研究结果显示,DKD组患者Cr、BUN高于NDKD组,eGFR、Hb低于NDKD组,差异均有统计学意义(P<0.05)。这表明,DKD患者在糖尿病病程进展中,肾功能水平相对较差,除肾本身损伤外,受到遗传易感、炎症、肾血流动力学紊乱等综合作用的影响,自身胰岛素细胞受体敏感性降低,胰岛功能减退,肾暴露于高糖环境的时间延长,从而导致DKD发生的危险性增大[10-11]。作为贫血相关指标,Hb等可在DKD患者中早期发现[12]。有研究显示,糖尿病患者因体内长期处于高糖状态,出现代谢紊乱,贫血可能与微血管并发症相关[13]。
综上所述,DKD与NDKD患者临床表现存在一定差异,仅凭临床表现鉴别两者仍存在误诊的可能,肾活检病理结果为鉴别DKD与NDKD的有力证据,能够指导临床治疗,并改善预后。
