颈动脉转流管在颈动脉内膜切除术中的临床应用
2021-01-27周帅高秀琴姜丽娜王明鑫韩光良李超王鲁飞郭嘉刘炜
周帅 高秀琴 姜丽娜 王明鑫 韩光良 李超 王鲁飞 郭嘉 刘炜
目前,颈动脉狭窄已成为缺血性脑卒中的重要病因[1]。1953 年DeBakey[2]行第1 例颈动脉内膜切除术(carotid endarterectomy,CEA),到20 世纪末北美症状性CEA 试验组、欧洲颈动脉外科试验组、无症状颈动脉粥样硬化研究等一系列大规模的前瞻性对照实验奠定了CEA 技术在颈动脉狭窄治疗中的“金标准”地位[3-5]。但对于如何降低术后并发症、提高手术风险因素的认识仍然是保证手术安全的前提,术中需要临时阻断颈动脉,特别是对侧返流血极差、术中监测返流压力<40 mmHg(1 mmHg=0.133 kPa)及术中TCD 监测大脑中动脉血流在颈动脉血流阻断后降低幅度超过基础水平50%的患者,一旦中断脑供血时间过长,将会产生一系列严重的并发症,如失语、偏瘫,甚至死亡。而术中转流管的应用大大缩短了颈动脉的阻断时间,理论上可以明显降低并发症的发生。目前,只有部分学者做了少量临床方面的相关研究,尤其是对于术后症状改善、术后并发症发生率等方面缺乏系统性的研究[6]。本研究收集了胜利油田中心医院神经外科&头颈血管外科自2013 年1 月至2019 年8 月935 例行CEA 患 者的临床资料,进一步对术中是否行转流管转流治疗颈动脉狭窄进行了系统、全面的对照研究,现报道如下。
资料与方法
一、研究对象
本组935 例颈动脉狭窄患者均由胜利油田中心医院同一术者行颈动脉内膜切除术,其中,纳入症状性颈动脉重度狭窄合并颅内Willis 环等颅内其他血管循环代偿较差的患者304 例,术中行转流管转流的98 例(转流管组),术中未行转流管转流的206 例(对照组)。2 组患者性别、年龄、合并的基础疾病、术前症状等比较差异均无统计学意义(P>0.05),具有可比性(表1)。
二、手术方法
所有患者均采用气管插管全麻,在经颅多普勒(transcranial doppler,TCD)监测下行标准CEA 式。取仰卧头高位,头偏向对侧,暴露出颈前区,沿胸锁乳突肌前缘依次切开皮肤、皮下,锐性分离胸锁乳突肌前缘与颈前肌群间隙,暴露出颈总动脉、颈内动脉及颈外动脉,肝素化,将血压升高至理想状态,分别将甲状腺上动脉、颈外动脉、颈总动脉、颈内动脉阻断。在显微镜下纵行切开血管壁,根据术中TCD 监测情况是否建立转流。转流管(3F 型号,LeMaitre 公司,美国)总长31 cm,近端球囊最大充水直径14 mm,远端球囊最大充水直径8 mm,两端均带有阻塞球囊及灌注阀的全硅胶制管。将斑块完整剥除并清理干净内膜残片,根据术中血管情况是否使用人工血管补片扩大成形,应用6-0 血管缝线连续缝合血管,之后依次开放颈外动脉、颈总动脉和颈内动脉阻断夹,放置引流管并依次缝合切口(图1)。
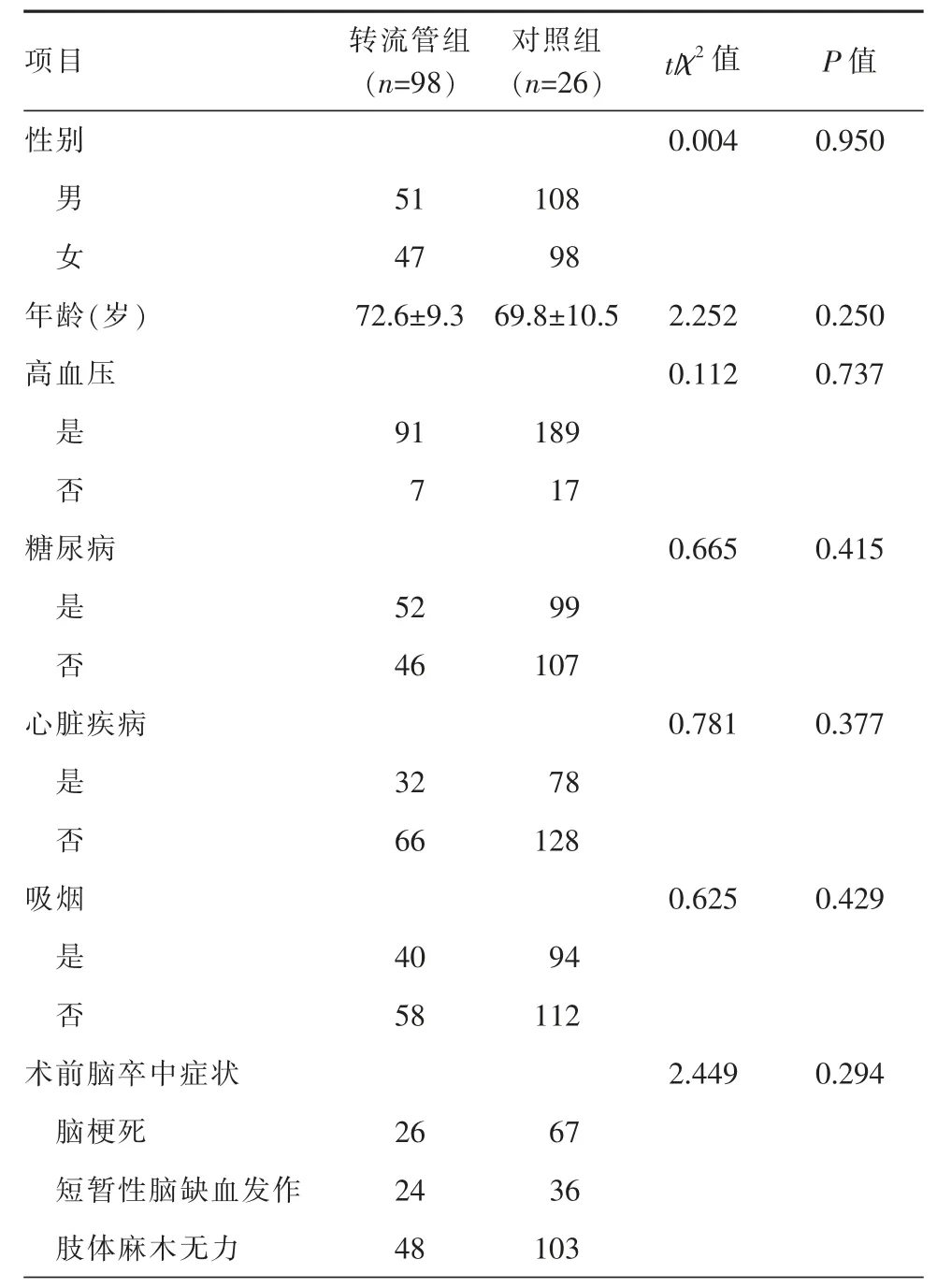
表1 2 组患者临床资料比较
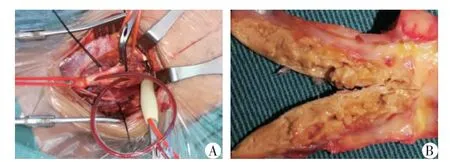
图1 颈动脉转流管在颈动脉内膜切除术中应用的影像学资料
三、观察指标
(1)术中观察颈动脉阻断时间,并详细记录;(2)术后观察患者症状较术前改善情况;(3)观察患者术后24 h 内是否新发言语不清、肢体活动不灵等症状,如果行颅脑MR 检查排除新发脑梗死,行头颈CTA 检查示术区血管通畅,并通过药物治疗后患者症状在术后24 h 内逐渐改善,不纳入脑梗死;如果患者24 h 后症状仍未改善或行颅脑MR 检查示新发脑梗死定义为致残性脑梗死;术后短时间内行头颈CTA 检查示术区血栓形成,定义为急性血栓形成;(4)观察患者术后1 周内是否发生颅脑过度灌注情况,术后患者血压均控制在理想范围内,颅脑过度灌注诊断标准:床旁TCD 监测手术侧大脑中动脉血流速度超过术前的100%,术后出现兴奋、烦躁、话多、头痛、意识障碍、癫痫等症状,颅脑CT 排除脑出血;(5)术后3 个月、6 个月、1 年复查头颈CTA,查看术区血管通畅情况、是否新发脑梗及肢体麻木等症状。
四、统计学分析
采用SPSS20.0 软件进行数据分析。通过描述性分析对各变量的分布进行统计描述,符合正态分布、方差齐性的计量资料以均数±标准差 (Mean±SD)表示,行t 检验。计数资料以率(%)表示,行χ2检验,当n≥40 且T≥5 时,采用普通χ2检验;当n≥40 但有1≤T<5 时,采用校正的χ2检验;当n<40 或有T<1时,采用确切概率法。以P<0.05 为差异具有统计学意义。
结果
一、2 组患者术中颈动脉阻断时间对比
转流管组和对照组患者颈动脉的阻断时间分别为(2.3±0.6)、(13.6±8.2)min,2 组比较差异有统计学意义(t=19.668,P=0.000)。
二、2 组患者术后症状改善情况
转流管组和对照组患者术后较术前症状改善率分别为90.82%(89/98)、87.38%(180/206),2 组比较差异无统计学意义(χ2=0.770,P=0.380)。
三、2 组患者术后脑卒中症状出现情况
转流管组患者术后24 h 内短暂性脑缺血发作、短时间内出现急性血栓和致残性脑梗死的发生率分别为1.02%、0%、0%,对照组分别为1.46%、0.97%、0.49%,2 组比较差异均无统计学意义(P>0.05,表2)。
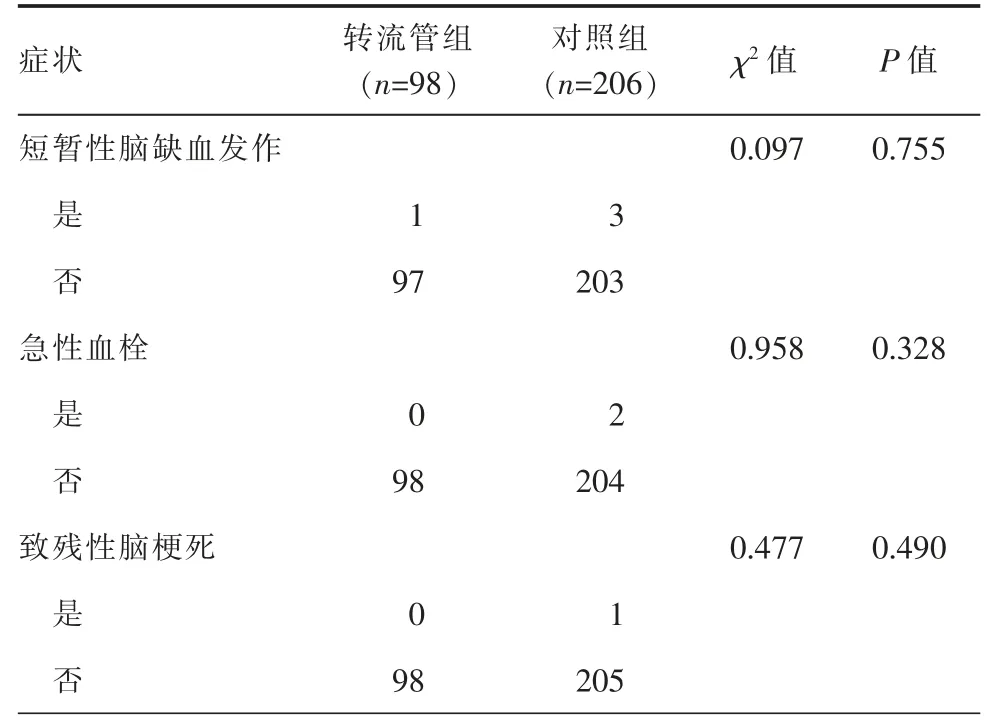
表2 2 组患者术后脑卒中症状出现情况
四、术后1 周内出现颅脑过度灌注情况
术中行转流管组患者术后1 周内出现颅脑过度灌注的发生率为1.02%(1/98),术中未行转流管的对照组术后1 周内出现颅脑过度灌注的发生率为7.28%(15/206),2 组比较差异有统计学意义 (χ2=5.221,P=0.025)。
五、术后复查头颈CTA 血管再狭窄情况
术后3 个月复查头颈CTA,转流管组患者出现血管再狭窄的发生率为0%,对照组为0.49%,2 组比较差异无统计学意义(P>0.05)。术后1 年复查头颈CTA,转流管组有3 例患者失访,对照组有1 例患者再次手术,退出统计,又有6 例患者失访,转流管组患者术后血管再狭窄的发生率为0%,对照组为1.01%,2 组比较差异无统计学意义(P>0.05,表3)。
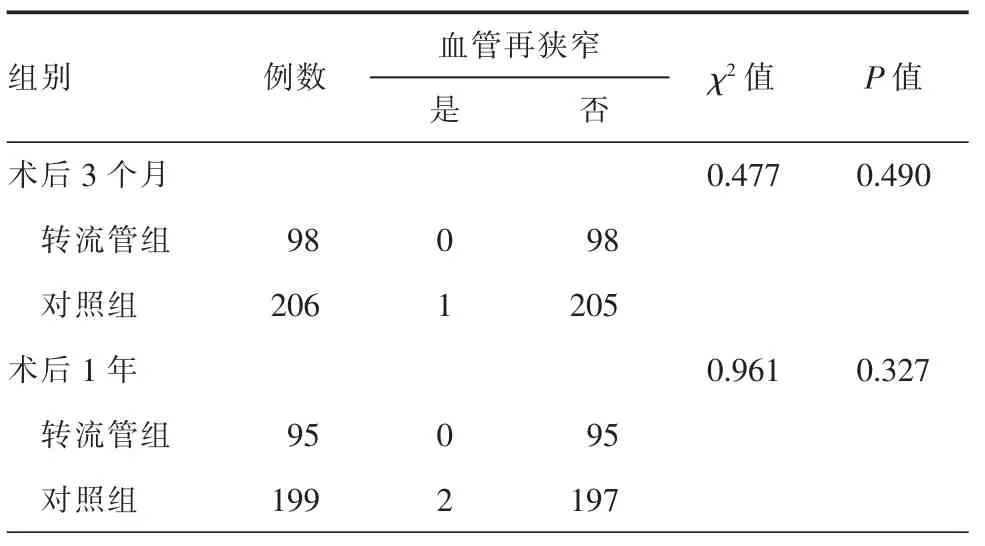
表3 2 组患者术后血管再狭窄情况
讨论
目前关于转流管在颈动脉内膜切除术中应用价值的研究较少,并且不同学者分歧较大。Pascot 等[7]研究发现术中使用转流管会引起栓子脱落,延长手术时间,是颈动脉内膜切除术后新发脑卒中的危险因素。Altinbas 等[8]研究表明术中转流管的应用容易导致微栓子的形成,是术后导致缺血性脑卒中事件的危险因素,不可忽略。Goodney 等[9]认为术中是否使用转流管对于颈动脉内膜切除术后预防脑卒中的发生没有影响。焦力群等[10]研究发现术中选择性应用转流管可以降低脑卒中的发生率。而Bennett 等[11]研究表明术中是否采用转流对于围手术期短暂性脑缺血发作和脑卒中的发生率无明显差别。到目前为止,仍没有足够的研究数据明确术中转流管在颈动脉内膜切除术中的应用价值。
本研究发现,术中是否使用转流管对于围术期脑卒中的发生率及术后再狭窄的发生率未见明显的统计学意义,与大部分学者研究类似[12-15]。转流管的应用虽然延长了手术时间,但大大缩短了颈动脉的阻断时间,特别是对于术中需要补片扩大成形和对侧血管代偿较差的患者,能够明显缩短脑缺血时间,提高手术的安全性。
术前患者颅脑长期处于缺血状态,颈动脉狭窄部位突然改善后,颅内血流分布在短时间内明显增加,尤其是术后3~7 d,是颅脑过度灌注的高发期,即使术后严格控制血压,但症状性颈动脉重度狭窄患者颅脑血流更差,当颅脑供血突然改善,其个体的适应性相对较差,因此保证相对正常的脑血流灌注非常重要。本文结果表明,转流管组患者的术后过度灌注发生率为1.02%,对照组为7.28%,术中使用转流管可降低术后颅脑过度灌注的发生率,目前相关研究少见。本研究纳入统计的患者均为症状性颈动脉重度狭窄且对侧血流代偿较差的患者,理论上相对于轻度狭窄或血流代偿较好的患者发生颅脑灌注的风险比例更高,对于改善患者术后颅脑过度灌注的发生,术中转流管的应用具有明显的优势,但是其对于无症状性颈动脉狭窄或者血管代偿较好的患者是否有同样效果,有待进一步的研究证实。
对于绝大多数术后颅脑过度灌注的患者,通过严格控制血压、镇静等对症治疗后会慢慢恢复。但对照组中1 例患者术后行颅脑CT 检查排除颅脑水肿和脑出血,行头颈CTA 检查示血管通畅,直至出院患者颅脑过度灌注表现仍未改善,其机制仍需进一步的明确。对照组术后3 个月复查,1 例患者头颈CTA 示血管再次重度狭窄,再次行手术治疗时发现为单纯的内膜增厚导致,而不是血管再次狭窄,结合患者平时有大量吸烟史,并且术后仍未戒烟,吸烟是否为颈动脉内膜增厚的独立因素仍需进一步研究。本文中2 例患者术后短时间内出现急性血栓,紧急再次行取栓治疗并加大抗凝药物剂量,患者术后恢复均较好。自2013 年1 月至2019 年8 月行手术治疗的935 例患者均未出现术后脑出血并发症,其中2 例术后死亡患者未纳入此次统计对照中,死亡原因为心肌梗死。
转流管的应用增加了术中操作步骤,并且也有研究表明其能够增加微血栓形成的风险。因此,对于术中转流管是常规使用、选择性使用或不使用,笔者建议,对于血流代偿较差(特别是远端血管较细)、需要行补片扩大成形的患者,常规使用转流,对于其他情况则选择性使用。这就要求术者熟练操作,笔者对于转流管的使用心得如下:行转流前,转流管用肝素盐水充分浸泡并冲洗,转流前需检查阻塞球囊是否漏气,颈动脉切口需超过斑块达到正常端,插入时先插入颈动脉远端,深度4~5 cm,不宜过深或过浅,使用肝素盐水充盈球囊,禁用空气充盈球囊,球囊充盈不宜过度,无血液溢出即可,将转流管中空气排空并查看返流血情况后再插入近端,充分回吸排气后再开通血流,拔管前彻底排空球囊。
本文所有患者手术均为我院同一术者所做,随着手术例数的增多、手术熟练程度及手术技巧的掌握,术者水平也在不断提高,显微器械也在不断完善,所选取的患者手术前后或多或少可能存在一定的差异,但是并不影响此次的统计结果。
综上所述,对于症状性颈动脉重度狭窄合并颅内血管代偿较差的患者,CEA 术中转流管的熟练应用是安全可靠的。
利益冲突所有作者均声明不存在利益冲突
