前列腺癌患者盆腔磁共振成像的影像学特征分析
2021-01-27马晓玲
吴 钢,马晓玲
前列腺癌属老年男性常见病,据报道,其发病率位居美国男性恶性肿瘤首位,位居我国男性恶性肿瘤第六位,约99%的患者多发生在50岁以后,且发病率随着年龄增长而不断增加,至70~74岁达到高峰[1-2]。另有报道也证实65岁以上的老年人前列腺癌发病率迅速上升,与老年人机体各器官结构和功能退化、内环境稳定能力和免疫功能减退等密切相关[3]。目前关于前列腺癌的具体发病机制尚未完全明确,仍存在诸多不确定因素及争论,如肥胖、血脂异常紊乱、既往吸烟和饮酒等情况[4]。目前临床上常利用血清前列腺特异性抗原对该病进行诊断,但该项检查具有较高的假阳性率;经直肠超声诊断前列腺癌的敏感性和特异性均有待提高,且对肿瘤分期的评估存在较大局限;而经直肠超声引导下前列腺穿刺活检属有创检查,患者耐受性较差,临床应用受限[5]。因此,目前如何优化前列腺癌的诊断方法已成为临床研究重点。盆腔磁共振成像(MRI)作为目前诊断前列腺癌的重要影像学手段,虽有大量报道已证实其在该病诊断及鉴别诊断中发挥着重要作用,但鲜有报道探讨T2加权图像(T2WI)前列腺外周带影像特征(如病灶形态、前列腺包膜轮廓、前列腺直肠角形态等)与前列腺癌的关系[6-7]。为此,本文展开相关研究,旨在为该病诊治提供参考,报告如下。
1 资料与方法
1.1 一般资料:回顾性分析2017年12月-2012年2月我院收治的114例经直肠超声引导行前列腺穿刺活检术患者的临床资料。本研究共纳入114例患者,均经直肠超声引导行前列腺穿刺活检术,术后病理结果显示前列腺癌60例,非前列腺癌54例;年龄65~85岁,平均(80.40±4.20)岁;体质量指数为18.20~28.50 kg/m2,平均(24.50±3.54)kg/m2;吸烟史32例,饮酒史18例;高血压病史31例,糖尿病史17例。纳入标准:①首次经直肠超声引导行前列腺穿刺活检术;②所有患者穿刺术前均未行前列腺放化疗、内分泌治疗等,且无前列腺手术史;③年龄≥65岁;④无MRI检查禁忌症;⑤临床资料完整。排除标准:①合并其他恶性肿瘤;②病理性肥胖患者(如甲状腺功能减低、库欣综合征等);③合并心、肺、肝及血液系统等严重原发性疾病;④合并神经源性膀胱、膀胱憩室、尿道结石等疾病;⑤合并感染性疾病、血栓性疾病、阻塞性肺炎;⑥活动性出血。
1.2 方法
1.2.1 研究方法:采用回顾性研究方法,统计患者一般资料,包括年龄、体质量指数、吸烟史、饮酒史、高血压病史、糖尿病史、血糖、血脂(总胆固醇、甘油三酯、高密度脂蛋白、低密度脂蛋白)、前列腺特异性抗原、中性粒细胞计数/淋巴细胞计数、谷丙转氨酶、血肌酐、前列腺体积,并分析MRI影像学特征。
1.2.2 MRI检查:釆用西门子Skyra 3.0T磁共振成像仪,体部矩阵线圈发射,脊柱矩阵线圈接受信号。扫描序列包括常规矢状面、轴面、冠状面T2WI及轴面T1加权像(T1WI)序列。轴、矢及冠状面快速自旋回波(FSE)-T2WI扫描参数:扫描视野(FOV)240 mm×240 mm,回波时间(TE)85 ms,重复时间(TR)3 500 ms,层厚5.0 mm,回波链长度19,激励次数4,矩阵320 mm×256 mm。轴面FSE-T1WI扫描参数:FOV 240 mm×240 mm,TE 12 ms,TR 450 ms,层厚5.0 mm,回波链长度3,激励次数2,矩阵256 mm×192 mm。MRI评估内容包括前列腺外周带影像信号高低、外周带病灶形态和数目、病灶边界是否清晰、外周带与增生腺体界限是否清晰、前列腺包膜情况、前列腺和直肠角及精囊角形态是否正常、前列腺周围神经血管束和脂肪是否受侵、双侧精囊信号。由两名经验丰富的放射科医师根据已制定的评估内容对磁共振影像进行回顾性盲法阅片。
1.2.3 病理学检查:所有患者均经直肠超声引导行前列腺穿刺活检术,术前完善相关检查,给予0.9%温氯化钠盐水500 mL清洁灌肠。选择患者左侧卧位,碘伏溶液消毒直肠,1%利多卡因局麻。麻醉满意后经直肠前列腺穿刺,获取前列腺组织,加入4%甲醛溶液固定后经常规石蜡包埋、切片、苏木精-伊红染色等处理后,由两名高年资病理科医师于光镜下以双盲法行病理诊断。参考《中国前列腺癌早期诊断专家共识》[8],进行前列腺癌诊断。
1.3 观察指标:观察MRI影像学特征,记录患者体质量指数、高血压病史、前列腺特异性抗原、血肌酐等一般资料,分析老年前列腺癌发病的独立影响因素,判断上述临床特征及MRI影像学特征与老年前列腺癌发病的关系。

2 结果
2.1 2组患者病史及MRI特征比较:前列腺癌组年龄(80.52±4.56)岁,非前列腺癌组年龄(80.38±4.18)岁。2组体质量指数≥25.00 kg/m2、吸烟史、高血压病史及病灶结节状形态、前列腺包膜出现模糊部分或消失部分所占比例比较有统计学意义(P<0.05),前列腺特异性抗原、血肌酐显著高于非前列腺癌组(P<0.05),年龄、饮酒史、糖尿病史、血糖、血脂等其他一般资料较非前列腺癌组比较差异无统计学意义(P>0.05),见表1。

表1 2组患者体质量指数、病史及影像特征比较[n(%)]
2.2 2组患者生化指标比较:前列腺癌组与非前列腺癌组血肌酐比较差异有统计学意义(P<0.05),见表2。

表2 2组患者生化指标比较
2.3 影响老年前列腺癌发生的多因素Logistic回归分析:体质量指数、吸烟史、高血压病史、前列腺特异性抗原及病灶结节状形态、前列腺包膜出现模糊部分或消失部分是老年前列腺癌发病的独立影响因素(P<0.05),见表3-表4。
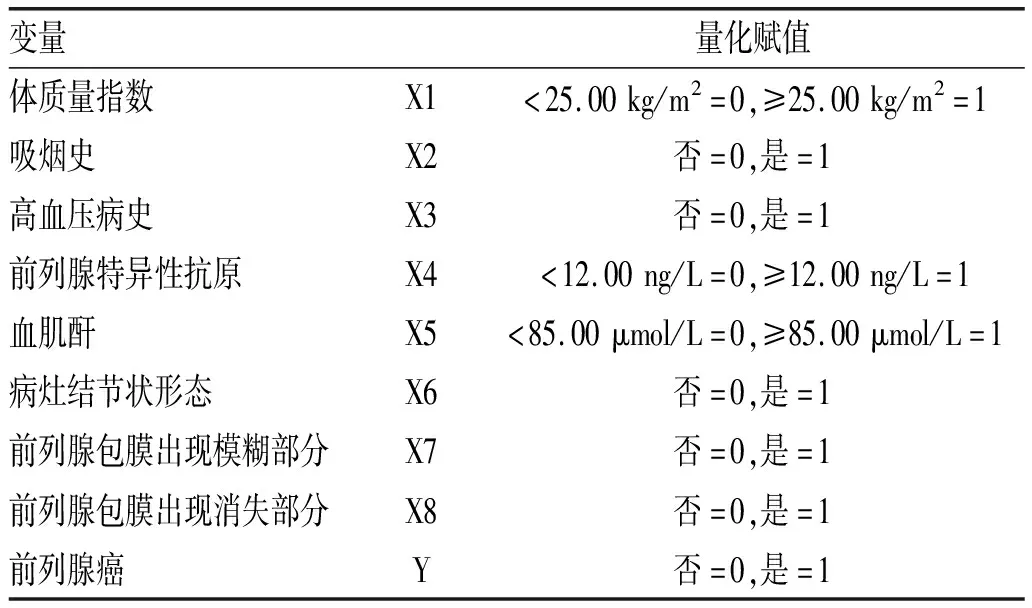
表3 影响老年前列腺癌发生的多因素Logistic回归分析
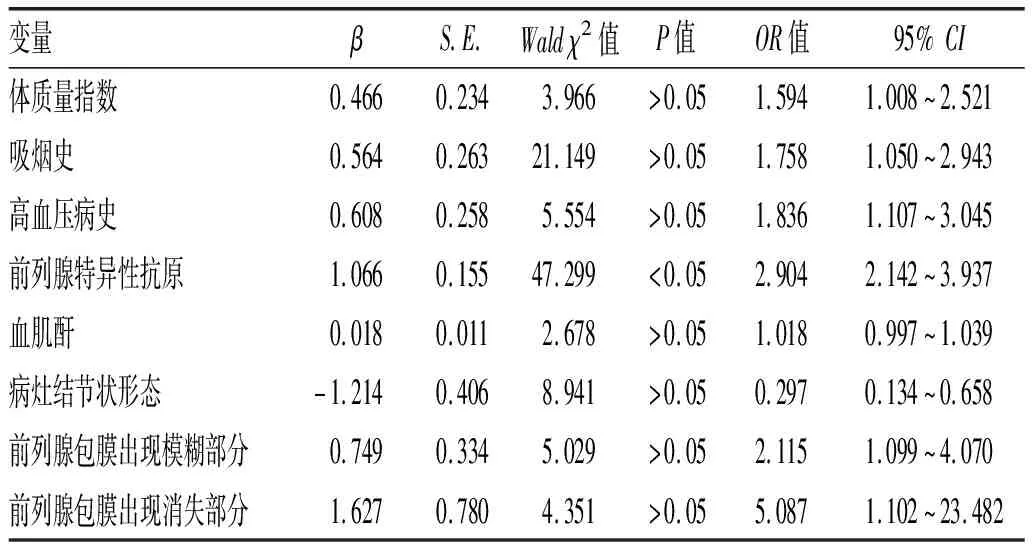
表4 影响老年前列腺癌发生的多因素Logistic回归分析
3 讨论
前列腺癌在西方国家是诱导男性死亡的第二大肿瘤相关死因,目前其发病原因仍有诸多不确定因素,现有研究认为与种族、家族遗传史、年龄等因素相关,而关于肥胖、吸烟及饮酒史、血脂异常紊乱等情况与该病的关系一直存在争论[9]。
本研究结果显示,体质量指数、吸烟史、高血压病史是老年前列腺癌发病的独立影响因素,与以往报道[10]相符。Joachim等[11]也证实老年前列腺癌的发病与体质量指数、吸烟史、高血压病史密切相关。体质量指数是临床评定肥胖程度的分级方法,一旦体质量指数异常增高,患者出现肥胖,机体对胰岛素的组织反应敏感性降低,脂联素及瘦素的循环水平紊乱,葡糖糖摄取等方面的能力被削弱,诱发胰岛素抵抗,致使血液中胰岛素水平长期升高,最终诱发前列腺癌。郭鹏[12]也证实饮食肥胖在前列腺转基因腺癌小鼠模型中具有促进前列腺肿瘤生长的作用。而烟草及香烟烟雾含大量致癌化学物质,如多环芳烃逃避解毒过程,可结合DNA 发挥致癌作用;同时,男性吸烟者具有高循环水平的睾酮及雄酮,可能会导致前列腺癌发病风险增加。高血压是前列腺癌发病的独立危险因素,笔者推测可能与抑制细胞凋亡有关,而胞外钠水平可能为促成因素,一方面癌细胞及组织中电压门控钠通道重新表达,另一方面钠经通道活性介导细胞外介质进入癌细胞,激发其转移潜能。
本研究结果显示,前列腺特异性抗原是老年前列腺癌发病的独立影响因素,与以往报道[13]相符。芦艳等[14]也认为前列腺特异性抗原与前列腺癌的发生密切相关,对老年前列腺癌具有一定诊断价值。前列腺特异性抗原作为一种组织特异性酶,具有鲜明的器官及细胞定位特异性,正常情况下外周血中含量极低,任何原因引起的前列腺上皮-血管屏障破坏,均有可能诱导血清前列腺特异性抗原上升。前列腺特异性抗原能反映患者病情严重程度,并对患者预后具有一定预测价值,但其受生理、病理因素影响,临床应引起足够重视。
本研究结果显示,病灶结节状形态、前列腺包膜出现模糊部分或消失是老年前列腺癌患者MKI特征改变征兆,预示MRI在该病诊断中具有重要作用。孙海燕等[15]也认为病灶形态及前列腺包膜轮廓是前列腺癌发病的独立危险因素,证实了本结论。T2WI属前列腺MRI基础成像方法,可有效提供前列腺及其周围组织解剖学信息,已成为前列腺解剖结构描绘的最佳选择,诊断前列腺癌敏感性高达54.00%~82.00%,特异性高达46.00%~91.00%[16]。张永胜等[17]认为T2WI上前列腺病变形态学特征(包括形态、对称性等)可为病变性质判断提供依据,T2WI上病灶形态、前列腺包膜是诊断外周带前列腺癌的独立危险因素。分析原因,前列腺癌组织主要由异型恶性上皮细胞(细胞核显著增大、核浆比明显增加)组成,大量癌变腺体排列紧密,其间少有间隙存留液体与黏蛋白,故在T2WI上表现为低信号结节状,与正常高信号周围带差异显著。而少数癌灶属多中心起源癌灶,出现在中央腺体,通常肿瘤较小时无法显示,癌灶较大或突出轮廓、累及周围带时可明确诊断。同时,肿瘤局限于前列腺内时,前列腺外缘相对完整,且与周围静脉丛存在较为清楚的界限,于T2WI上前列腺包膜呈线样低信号,一旦病变侧出现包膜模糊或不连续、消失、局部隆起现象,则预示包膜受侵,不规则隆起预示病灶已穿破至包膜外。因此,T2WI上前列腺外周带低信号病灶呈结节状形态、前列腺包膜出现模糊部分或消失部分时诊断前列腺癌的可能性更大。
