钠-葡萄糖协同转运蛋白2抑制剂联合胰岛素治疗1型糖尿病疗效与安全性的Meta分析
2021-01-26罗婕王可可姜明燕
罗婕 王可可 姜明燕


摘 要 目的:系統评价钠-葡萄糖协同转运蛋白2(SGLT-2)抑制剂联合胰岛素治疗1型糖尿病(T1DM)的疗效与安全性,为临床T1DM治疗提供循证参考。方法:计算机检索PubMed、Cochrane图书馆、Embase、ClinicalTrials、中国知网、中国生物医学文献数据库与万方数据库,检索时限均为各数据库自建库起至2020年2月,收集在胰岛素基础治疗的基础上,SGLT-2抑制剂(试验组)对比安慰剂(对照组)治疗T1DM的随机对照试验(RCT)。对符合纳入标准的文献进行资料提取,采用Cochrane风险偏倚评估工具5.1.0进行质量评价后,采用Stata 12.0软件进行Meta分析。结果:共纳入11项RCT,合计7 003例患者。Meta分析结果显示,试验组患者糖化血红蛋白(HbA1c)水平降低值[SMD=-0.49,95%CI(-0.53,-0.44),P<0.001]、HbA1c水平降低值≥0.5%且未发生严重低血糖的患者比例[OR=3.93,95%CI(3.49,6.21),P<0.001]、HbA1c水平降低值≥0.5%的患者比例 [OR=2.65,95%CI(2.25,3.12),P<0.001]、HbA1c水平<7.0%的达标率 [OR=2.85,95%CI(2.44,3.33),P<0.001]、体质量降低值 [SMD=-0.83,95%CI(-0.96,-0.70),P<0.001]均显著大于或高于对照组,每日胰岛素用量、空腹血糖、餐后血糖、收缩压、舒张压的降低值均显著大于对照组,差异均有统计学意义(P≤0.011)。试验组患者总体不良反应发生率[OR=1.14,95%CI(1.04,1.26),P=0.007]、SGLT-2抑制剂相关的不良反应发生率[OR=2.17,95%CI(1.75,2.99),P<0.001]、严重不良反应发生率[OR=1.48,95%CI(1.24,1.77),P<0.001]、生殖器感染发生率[OR=3.84,95%CI(3.14,4.69),P<0.001]、腹泻发生率[OR=1.47,95%CI(1.09,1.97),P=0.011]、体液减少相关不良反应发生率[OR=2.05,95%CI(1.37,3.08),P=0.001]、酮症相关不良反应发生率[OR=4.18,95%CI(3.15,5.55),P<0.001]、酮症酸中毒发生率[OR=4.33,95%CI(3.01,6.23),P<0.001]、严重酮症酸中毒发生率[OR=5.06,95%CI(2.61,9.81),P<0.001]均显著高于对照组,差异均有统计学意义;两组患者低血糖、严重低血糖、尿路感染、肾损伤的发生率比较,差异均无统计学意义。结论:SGLT-2抑制剂用于T1DM的联合治疗,可显著改善患者血糖水平,降低体质量、减少每日胰岛素用量、降低收缩压和舒张压,且不增加低血糖、尿路感染、肾损伤的发生风险,但总体不良反应、生殖器感染、腹泻、酮症酸中毒等不良反应的发生风险增加,需予以关注。
关键词 钠-葡萄糖协同转运蛋白2抑制剂;1型糖尿病;糖化血红蛋白;体质量;疗效;安全性;Meta分析
ABSTRACT OBJECTIVE: To systematically evaluate the efficacy and safety of sodium-glucose co-transporter 2 (SGLT-2) inhibitors combined with insulin in the treatment of type 1 diabetes mellitus (T1DM), and to provide evidence-based reference for clinical treatment of T1DM. METHODS: Retrieved from PubMed, Cochrane library, Embase, Clinical Trials, CNKI, CBM and Wanfang database, randomized controlled trials (RCT) about SGLT-2 inhibitor (trial group) versus placebo (control group) in the treatment of T1DM based on insulin treatment were collected during the inception to Feb. 2020. After data extraction of literatures met inclusion criteria, Cochrane risk bias evaluation tool 5.1.0 was used to evaluate its quality, and Meta-analysis was perfomed by using Stata 12.0 software. RESULTS: A total of 11 RCTs were included, involving 7 003 patients. The results of Meta-analysis showed that the decrease of HbA1c [SMD=-0.49,95%CI(-0.53,-0.44),P<0.001], the proportion of patients with HbA1c≥0.5% and without severe hypoglycemia [OR=3.93,95%CI(3.49,6.21),P<0.001], the proportion of patients with HbA1c≥0.5% [OR=2.65,95%CI(2.25,3.12),P<0.001], the target rate of HbA1c level<7.0% [OR=2.85,95%CI(2.44,3.33),P<0.001] and the decrease of body weight [SMD=-0.83,95%CI(-0.96,-0.70),P<0.001] in trial group were significantly larger or higher than control group; the decrease values of daily insulin dosage, fasting blood glucose, postprandial blood glucose, systolic blood pressure and diastolic blood pressure in trial group were significantly higher than those in the control group, with statistical significance (P≤0.011). The total incidence of ADR [OR=1.14,95%CI(1.04,1.26),P=0.007], the incidence of SGLT-2 inhibitor related ADR [OR=2.17,95%CI(1.75,2.99),P<0.001], the incidence of severe ADR [OR=1.48,95%CI(1.24,1.77),P<0.001], the incidence of genital infection [OR=3.84,95%CI(3.14,4.69),P<0.001], the incidence of diarrhea [OR=1.47,95%CI(1.09,1.97),P=0.011], the incidence of fluid reduction related ADR [OR=2.05,95%CI(1.37,3.08),P=0.001], the incidence of ketosis related ADR [OR=4.18,95%CI(3.15,5.55),P<0.001], the incidence of ketoacidosis [OR=4.33,95%CI(3.01,6.23),P<0.001] and the incidence of severe ketoacidosis [OR=5.06,95%CI(2.61,9.81),P<0.001] were significantly higher than control group, with statistical significance. There was no statistical significance in the incidence of hypoglycemia, severe hypoglycemia, urinary tract infection or kidney injury between 2 groups. CONCLUSIONS: SGLT-2 inhibitors for the treatment of T1DM can significantly improve the blood glucose, reduce body weight and daily insulin dose, lower systolic blood pressure and diastolic blood pressure, while dose not increase the risk of hypoglycemia, urinary tract infections and renal impairment but increase the risk of total ADR as well as the risk of ADR such as genital infection, diarrhea, ketoacidosis, to which should be paid attention.
KEWORDS Sodium-glucose co-transporter 2 inhibitors; Type 1 diabetes mellitus; Glycosylated hemoglobin; Body weight; Therapeutic efficacy; Safety; Meta-analysis
1型糖尿病(Type 1 diabetes mellitus,T1DM)是一种由于内源性胰岛素绝对缺乏引起慢性高血糖和进行性代谢紊乱的自身免疫性疾病[1]。目前,T1DM在临床上的主要治疗手段是胰岛素替代疗法,但胰岛素易造成低血糖和体质量增加等不良反应,患者依从性低,而且不能阻止或延缓胰岛功能的进一步破坏,导致T1DM患者难以维持理想的血糖水平[1-4]。非胰岛素辅助降糖治疗通过其他机制降低血糖,可以减少低血糖及其他不良反应的发生,增加患者依从性[1]。现在批准用于T1DM的非胰岛素辅助降糖治疗药物仍十分有限。钠-葡萄糖协同转运蛋白2(Sodium-glucose co-transporter 2,SGLT-2)抑制剂(如坎格列净、卡格列净、达格列净、恩格列净、依格列净、鲁格列净、托格列净、雷莫列净、舍格列净、索格列净、埃格列净等)可通过抑制肾脏中葡萄糖的重吸收,增加尿糖排出从而达到降低血糖的作用[2],该类药在多个国家已批准上市用于2型糖尿病(T2DM)治疗[3],其作用机制使其用于T1DM患者能同样获益[4]。但该类药有增加T2DM患者酮症风险的报道[5-6],在T1DM患者中是否会增加酮症及低血糖等的发生率仍需探讨。为了进一步探究SGLT-2抑制剂用于T1DM患者辅助治疗的疗效与安全性,本研究筛选国内外SGLT-2抑制剂应用于T1DM的随机对照试验(RCT)进行Meta分析,为临床T1DM治疗提供循证参考。
1 资料与方法
1.1 纳入与排除标准
1.1.1 研究类型
RCT,无论是否采用盲法均纳入研究,语种限定为中文和英文。
1.1.2 研究对象
T1DM患者,需符合1997年美国糖尿病协会(ADA)糖尿病诊断标准或1998年世界卫生组织(WHO)糖尿病诊断标准;患者性别不限,年龄≥18岁。
1.1.3 干预措施
两组患者均给予联合胰岛素基础治疗。在此基础上,试验组患者给予SGLT-2抑制剂;对照组患者给予安慰剂或其他口服降糖药物。两组患者疗程≥12周。
1.1.4 结局指标
疗效指标:①糖化血红蛋白(HbA1c)水平降低值;②HbA1c水平降低值≥0.5%且未发生严重低血糖的患者比例;③HbA1c水平降低值≥0.5%的患者比例;④HbA1c水平<7.0%的达标率;⑤体质量降低值;⑥每日总胰岛素用量降低值;⑦每日基础胰岛素用量和每日餐后胰岛素用量降低值;⑧空腹血糖(FPG)降低值;⑨餐后血糖(PPG)降低值;⑩收缩压(SBP)降低值;11舒张压(DBP)降低值。安全性指标:12低血糖发生率;13严重低血糖发生率;14总体不良反应发生率;15SGLT-2抑制剂相关不良反应发生率;16严重不良反应发生率;17尿路感染发生率;18生殖器感染发生率;19肾损伤发生率;20腹泻发生率;21体液减少相关不良反应发生率;22酮症相关不良反应发生率;23酮症酸中毒发生率;24严重酮症酸中毒发生率。
1.1.5 排除标准
①非RCT;②非T1DM患者;③药动学研究、综述、会议摘要;④不包含相关结局指标的研究;⑤结果数据形式不规范无法利用或未获得全文的研究。
1.2 检索策略
计算机检索PubMed、Cochrane 图书馆、Embase、ClinicalTrials、中国知网、中国生物医学文献数据库(CBM)与万方数据库,检索时限均为各数据库建库起至2020年2月。英文检索词包括“Type 1 diabetes”“ Insulin dependent diabetes mellitus”“Sodium glucose co-transporter 2”“SGLT-2 inhibitor”“Empagliflozin”“Ipragliflozin”“Canagliflozin”“Dapagliflozin”“Tofogliflozin”“Luseogliflozin”“Sotagliflozin”“Remogliflozin”“Sergliflozin”“Ertugliflozin”,中文检索词包括“1型糖尿病”“SGLT-2抑制剂”“坎格列净”“卡格列净”“达格列净”“恩格列净”“依格列净”“鲁格列净”“托格列净”“雷莫列净”“舍格列净”“索格列净”“埃格列净”。
1.3 资料提取和质量评价
1.3.1 资料提取
分别由两位研究者根据制定的纳入与排除标准对文献进行筛选、提取并交叉核对。若存在分歧,通过讨论解决或由第三人裁决。对符合纳入排除标准的文献进行数据提取,包括作者、发表年份、临床试验编号、研究持续时间、研究对象例数、研究对象平均年龄、研究对象平均HbA1c水平、研究对象平均体质量指数、干预措施、基础治疗、文献中记录的所有结局指标。
1.3.2 质量评价
两位研究者根据Cochrane风险偏倚评估工具5.1.0[7]分别对纳入的研究进行风险偏倚评价并交叉核对。评价包括以下6个方面:①是否随机分配;②是否分配隐藏; ③是否采用盲法;④结果数据是否完整;⑤有无选择性报告研究结果;⑥其他偏倚。
1.4 统计学方法
采用STATA 12.0统计学软件进行Meta分析。计量资料采用标准化均数差(SMD)及其95%置信区间(CI)表示,计数资料采用比值比(OR)及其95%CI表示。对纳入研究进行异质性检验,若P≥0.10,I 2≤50%,提示各研究间不存在统计学异质性,则采用固定效应模型进行Meta分析;若P<0.10,I 2>50% ,提示各研究间存在异质性,则可先通过亚组分析探究异质性来源,若异质性对结果无实质性影響,再采用随机效应模型进行Meta分析。采用倒漏斗图和Eggers对称性检验进行发表偏倚分析;同时进行敏感性分析。检验水准为α=0.05。
2 结果
2.1 文献检索流程与纳入研究基本信息
共检索到中英文献3 989篇,剔除重复文献后剩余3 014篇文献;依次阅读题目、摘要后剩余120篇文献;阅读全文,根据纳入排除标准筛选后,最终纳入11篇(项)研究[8-19]。其中文献[12]和文献[13]为2项独立的研究,但其结果均发表在文献[11]中,故分别予以统计,同时纳入了文献[11],因此全文涉及到该项研究的研究数和文献数不一致。11项研究共包含7 003例患者,均纳入Meta分析。文献检索流程图见图1;纳入的研究均为英文报道,其基本信息见表1。
2.2 方法学质量评价结果
纳入的11项研究[8-19]均明确了具体随机及分配隐藏的方法;1项研究[9]未详细描述盲法,其余研究均有详细描述,对照组均给予安慰剂治疗;11项研究结果数据均完整; 5项研究[8-9,14,16-17]无选择性报告风险,其余6项研究[10-13,15,18-19]不清楚选择性偏倚是否存在;所有研究均有药企支持,其他偏倚风险不清楚。方法学质量评价结果见图2、图3。
2.3 Meta分析结果
2.3.1 HbA1c相关结局指标
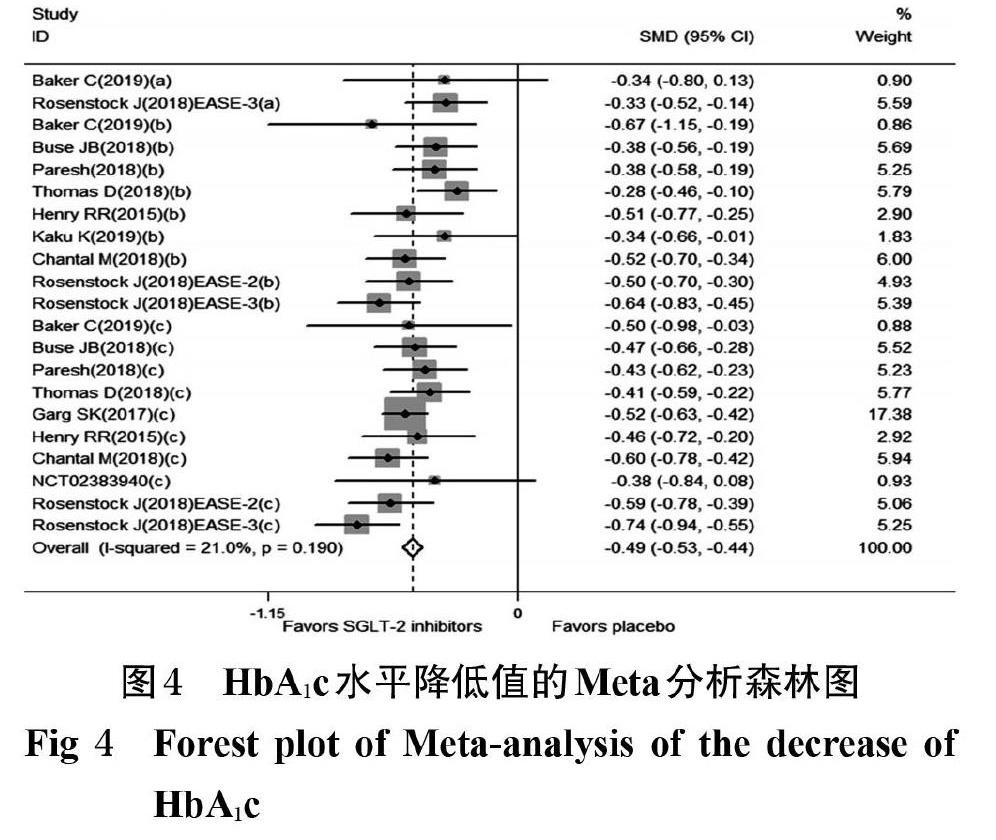
①HbA1c水平降低值。11项研究(7 014例患者)[8-19] 均报道了HbA1c水平降低值。各研究间无统计学异质性(I 2=21.0%,P=0.190),采用固定性效应模型合并效应量分析。Meta分析结果显示,试验组患者HbA1c水平降低值显著大于对照组,差异有统计学意义[SMD=-0.49,95%CI(-0.53,-0.44),P<0.001],详见图4(图中a、b、c分别对应低、中、高剂量组,下同)。
②HbA1c水平降低值≥0.5%且未发生严重低血糖的患者比例。4项研究(3 275例患者)[9-13]报道了HbA1c水平降低值≥0.5%且未发生严重低血糖的患者比例,各研究结果存在统计学异质性(I 2=87.8%,P<0.001)。通过亚组分析探究异质性来源发现,异质性对结果无实质性影响,故采用随机效应模型进行分析。Meta分析结果显示,试验组患者该比例显著高于对照组,差异有统计学意义[OR=3.93,95%CI(3.49,6.21),P<0.001],详见表2。
③ HbA1c水平降低值≥0.5%的患者比例。4项研究(2 083例患者)[8-10,18]报道了HbA1c水平降低值≥0.5%的患者比例,各研究间无统计学异质性(I 2=8.9%,P=0.361),采用固定性效应模型分析。Meta分析结果显示,试验组患者该比例显著高于对照组,差异有统计学意义[OR=2.65,95%CI(2.25,3.12),P<0.001],详见表2。
④HbA1c水平<7.0%的达标率。7项研究(5 004例患者)[8-10,15-17,19]报道了HbA1c水平<7.0%的达标率,各研究间无统计学异质性(I 2=5.3%,P=0.393),采用固定性效应模型分析。Meta分析结果显示,试验组患者该达标率显著高于对照组,差异有统计学意义[OR=2.85,95%CI(2.44,3.33),P<0.001],详见表2。
2.3.2 体质量降低值
9项研究(5 516例患者)[8-14,16-18]报道了体质量降低值,各研究间存在统计学异质性(I 2=84.3%,P<0.001)。通过亚组分析探究异质性来源发现,异质性对结果无实质性影响,故采用随机效应模型分析。Meta分析结果显示,试验组患者体质量降低值显著大于对照组,差异有统计学意义[SMD=-0.83,95%CI(-0.96, -0.70),P<0.001],详见图5。
2.3.3 其他疗效指标
其他疗效指标的Meta分析汇总结果见表3。由表3可知,试验组患者各指标降低值均显著大于对照组,差异均有统计学意义(P<0.001)。
2.3.4 安全性指标
安全性指标的Meta分析汇总结果见表4。由表4可知,试验组患者总体不良反应发生率[OR=1.14,95%CI(1.04,1.26),P=0.007]、SGLT-2抑制剂相关的不良反应发生率[OR=2.17,95%CI(1.75,2.99),P<0.001]、严重不良反应发生率[OR=1.48,95%CI(1.24,1.77),P<0.001]、生殖器感染发生率[OR=3.84,95%CI(3.14,4.69),P<0.001]、腹泻发生率[OR=1.47,95%CI(1.09,1.97),P=0.011]、体液减少相关不良反应发生率[OR=2.05,95%CI(1.37,3.08),P=0.001]、酮症相关不良反应发生率[OR=4.18,95%CI(3.15,5.55),P<0.001]、酮症酸中毒发生率[OR=4.33,95%CI(3.01,6.23),P<0.001]、严重酮症酸中毒发生率[OR=5.06,95%CI(2.61,9.81),P<0.001]均显著高于对照组,差异均有统计学意义;两组患者其他不良反应发生率比较,差异均无统计学意义(P>0.05)。
2.4 发表偏倚评价和敏感性分析
以HbA1c水平降低值为指标绘制倒漏斗图进行偏倚分析,结果各研究散落分布,对称性较好,详见图6;Eggers对称性检验结果P=0.617,表明差异无统计学意义,不存在发表偏倚,详见图7。
通过逐一剔除单个纳入文献进行敏感性分析,发现效应量合并结果并未发生翻转,提示结果较稳定。
3 讨论
本研究应用Meta分析的方法系统评价了SGLT-2抑制剂联合胰岛素治疗T1DM的疗效与安全性。与安慰剂组相比,SGLT-2抑制剂组患者HbA1c水平、体质量、每日总胰岛素用量、每日基础胰岛素用量、每日餐后胰岛素用量、FPG、PPG、SBP、DBP均显著降低,差异均有统计学意义(P<0.05);两组患者低血糖、严重低血糖、尿路感染、肾损伤的发生率比较,差异均无统计学意义(P>0.05);而试验组患者总体不良反应、SGLT-2抑制剂相关不良反应、严重不良反应、生殖器感染、酮症相关不良反应、酮症酸中毒、严重酮症酸中毒、腹泻、体液减少相关不良反应的发生率均显著升高,差异均有统计学意义(P<0.05)。以上结果表明,SGLT-2抑制剂联合胰岛素用于T1DM患者的治疗能改善其血糖水平,對肥胖患者获益较大;且不增加低血糖、尿路感染、肾损伤的发生风险,但临床使用仍需密切关注患者生殖器感染、酮症等其他不良反应的发生。
經检索发现,已发表数篇关于SGLT-2抑制剂联合胰岛素用于T1DM治疗的Meta分析。其中Musso G等[21]纳入6项索格列净的RCT,评价索格列净用于T1DM治疗的疗效和安全性;Langford BE等[22]纳入7项关于SGLT-2抑制剂(达格列净、恩格列净、索格列净)的RCT,评价SGLT-2抑制剂用于T1DM治疗的疗效和安全性;Yamada T等[23]纳入8项SGLT-2抑制剂(坎格列净、达格列净、恩格列净、索格列净)的RCT,评价其疗效和安全性。本文相比上述发表的Meta分析,在纳入RCT时更加严格,所有RCT的试验时间均在12周以上;纳入SGLT-2抑制剂包括坎格列净、达格列净、恩格列净、依格列净、索格列净等,共涉及11项RCT,且将所有剂量的结果均纳入分析。同时,本文纳入的结局指标较多,包括HbA1c水平相关指标、体质量、每日总胰岛素用量降低值等主要指标;同时纳入多个附加指标,包括FPG、PPG、SBP、DBP的降低值等。此外,本文对安全性指标的分析更加全面。
本研究仍存在一定的局限性,如纳入的部分研究信息不足,缺少FPG、PPG等辅助结局指标信息;纳入的T1DM患者病程普遍较长、年龄跨度较大,还需要更多不同年龄阶段患者的研究提供支持;纳入的研究均有药企支持,不排除有夸大疗效的可能,但从试验设计、实施和报告中并未发现高偏倚风险,且偏倚分析也未见任何高偏倚风险的证据;不同剂量和不同治疗周期的疗效和安全性还有待进一步研究;部分临床研究还未结束,与其他非胰岛素辅助治疗的疗效与安全性对比研究可在后续进行探讨。
综上所述,SGLT-2抑制剂联合胰岛素用于T1DM的治疗相比于单纯胰岛素治疗,可显著降低HbA1c水平、体质量、每日总胰岛素用量、FPG、SBP等指标水平,且不增加低血糖的发生率,但酮症酸中毒、生殖器感染、总体不良反应的发生率仍较高。SGLT-2抑制剂可作为T1DM患者的胰岛素联合治疗药物,但临床使用仍需密切关注其在T1DM中的用药风险,对于酮症风险高、反复酮症酸中毒病史、生殖器感染的T1DM患者建议谨慎使用,并在用药过程中予以密切关注。以上结论受纳入研究方法学质量和样本量限制,有待后期纳入更多设计严格、长期随访的大样本RCT加以验证。
参考文献
[ 1 ] CHIANG JL,KIRKMAN MS,LAFFEL LMB,et al. Type 1 diabetes through the life span:a position statement of the American Diabetes Association[J]. Diabetes Care,2014,37(7):2034-2054.
[ 2 ] CHEN J,WILLIAMS S,HO S,et al. Quantitative PCR tissue expression profiling of the human SGLT2 gene and related family members[J]. Diabetes Therapy,2010,1(2):57-92.
[ 3 ] WU JH,FOOTE C,BLOMSTER J,et al. Effects of so- dium-glucose cotransporter-2 inhibitors on cardiovascular events,death,and major safety outcomes in adults with type 2 diabetes:a systematic review and meta-analysis[J]. Lancet Diabetes Endocrinol,2016,4(5):411-419.
[ 4 ] DANNE T,GARG S,PETERS AL,et al. International consensus on risk management of diabetic ketoacidosis in patients with type 1 diabetes treated with sodium-glucose cotransporter (SGLT) inhibitors[J]. Diabetes Care,2019,42(6):1147-1154.
[ 5 ] FISKER F,M?LLER N,LAURITZEN ES. Sodium-glucose-cotransporter 2 inhibitor-associated euglycaemic diabetic ketoacidosis[J]. Ugeskr Laeger,2019,181(21):25- 33.
[ 6 ] HERNANDEZ-QUILES C,RAMIREZ-DUQUE N,ACOSTA-DELGADO D. Ketoacidosis due to empagliflozin,a paradigm shift:case report and review of literature[J]. Curr Diabetes Rev,2019,15(4):259-262.
[ 7 ] HIGGINS JP,ALTMAN DG,G?TZSCHE PC,et al. The Cochrane Collaborations tool for assessing risk of bias in randomised trials[J]. BMJ ,2011,343(7829):889-893.
[ 8 ] HENRY RR,THAKKAR P,TONG C,et al. Efficacy and safety of canagliflozin,a sodium glucose cotransporter 2 inhibitor,as add-on to insulin in patients with type 1 diabetes[J]. Diabetes Care,2015,38(12):2258-2265.
[ 9 ] PARESH D,CHANTAL M,MOSHE P,et al. Efficacy and safety of dapagliflozin in patients with inadequately controlled type 1 diabetes:the depict-1 52-week study[J]. Diabetes Care,2018,41(12):2552-2559.
[10] CHANTAL M,PARESH D,PIETER G,et al. Efficacy and safety of dapagliflozin in patients with inadequately controlled type 1 diabetes (the depict-2 study):24-week results from a randomized controlled trial[J]. Diabetes Care,2018,41(9):1938-1946.
[11] ROSENSTOCK J,MARQUARD J,LAFFEL LM,et al. Empagliflozin as adjunctive to insulin therapy in type 1 diabetes:the EASE trials[J]. Diabetes Care,2018,41(12):2560-2569.
[12] Boehringer Ingelheim. Empagliflozin as adjunctive to insulin therapy over 52 weeks in patients with type 1 diabetes mellitus(EASE-2)[EB/OL].[2020-06-01]. https://www.clinicaltrials.gov/ct2/show/NCT02414958?term=NCT02414958&draw=2&rank=1.
[13] Boehringer Ingelheim. Empagliflozin as adjunctive to insulin therapy over 26 weeks in patients with T1DM(EASE-3) [EB/OL].[2020-06-01]. https://www.clinicaltrials.gov/ct2/show/NCT02580591?term=NCT02580591 &draw=2&rank=1.
[14] KAKU K,ISAKA H,SAKATANI T,et al. Efficacy and safety of ipragliflozin add-on therapy to insulin in Japanese patients with type 1 diabetes mellitus:a randomized,double-blind,phase 3 trial[J]. Diabetes Obes Metab,2019,21(6):1-10.
[15] GARG SK,HENRY RR,BANKS P,et al. Effects of sotagliflozin added to insulin in patients with type 1 diabetes[J]. N Engl J Med,2017,377(24):2337-2348.
[16] THOMAS D,BERTRAND C,PHILLIP B,et al. HbA1c and hypoglycemia reductions at 24 and 52 weeks with sotagliflozin in combination with insulin in adults with type 1 diabetes:the European intandem2 study[J]. Diabetes Care,2018,41(9):1981-1990.
[17] BUSE JB,GARG SK,JULIO R,et al. Sotagliflozin in combination with optimized insulin therapy in adults with type 1 diabetes:the North American intandem1 study[J]. Diabetes Care,2018,41(9):1970-1980.
[18] BAKER C,WASON S,BANKS P,et al. Dose dependent glycometabolic effects of sotagliflozin on type 1 diabetes over 12 weeks:the intandem4 trial[J]. Diabetes Obes Metab,2019,21(11):2440-2449.
[19] Lexicon Pharmaceuticals. Efficacy and safety of sotagli- flozin in young adult patients with type 1 diabetes mellitus and elevated hemoglobin A1C[EB/OL].[2020-06-01]. https://www.clinicaltrials.gov/ct2/show/NCT02383940?term=NCT02383940&draw=2&rank=1.
[20] EL MASRI D,GHOSH S,JABER LA. Safety and efficacy of sodium-glucose cotransporter 2 (SGLT2) inhibitors in type 1 diabetes:a systematic review and meta-analysis[J]. Diabetes Res Clin Pract,2018. DOI:10.1016/j.diabres.2018.01.004.
[21] MUSSO G,GAMBINO R,CASSADER M,et al. Efficacy and safety of dual SGLT 1/2 inhibitor sotagliflozin in type 1 diabetes:meta-analysis of randomised controlled rials[J]. BMJ,2019. DOI:10.1136/bmj.l1328.
[22] LANGFORD BE,EVANS M,HASKINS-COULTER T,et al. Systematic literature review and network meta-analysis of SGLT inhibitors versus metformin as add on to insulin in type 1 diabetes[J]. Diabetes Obes Metab,2019,22(1):39-50.
[23] YAMADA T,SHOJIMA N,NOMA H,et al. Sodium-glucose co-transporter 2 (SGLT2) inhibitors as add-on therapy to insulin for type 1 diabetes mellitus:systematic review and meta-analysis of randomized controlled trials[J]. Diabetes Obes Metab,2018,20(7):1755-1761.
(收稿日期:2020-07-23 修回日期:2020-10-21)
(編辑:刘明伟)
