基于肠内营养耐受评估的护理干预对重症监护室机械通气病人营养状况及胃肠功能的影响
2021-01-19许佳萍
许佳萍
重症监护室(ICU)机械通气病人多病情危重且合并不同程度的脏器功能障碍。研究显示,ICU机械通气病人易发生全身性炎性反应,且自主进食能力低[1]。肠内营养支持是ICU机械通气病人营养供给的主要方式,能为病人供给所需营养,但因不同病人肠内营养耐受表现各异,故营养状况各不相同[2]。同时,数据显示,ICU机械通气病人胃肠功能障碍发生率为50%,常见胃肠功能障碍有胃肠道运动减弱、应激性溃疡等[3]。基于肠内营养耐受评估的护理干预强调从大便性状、胃残留量等多方面实施评估,明确病人肠内营养耐受表现,确定护理干预措施,并据此改进早期肠内支持方案[4]。本研究在ICU机械通气病人中应用基于肠内营养耐受评估的护理干预,探讨其对病人营养状况及胃肠功能的影响。现报告如下。
1 资料与方法
1.1 一般资料 选取我院2017年6月—2019年6月ICU收治的160例机械通气病人为研究对象。纳入标准:符合ICU收治标准,且确定行机械通气治疗;确定行肠内营养支持;入院前无胃肠道功能障碍或相关疾病;知晓研究,且签署知情同意书。排除标准:合并有恶性肿瘤;生命体征指标不稳;认知沟通障碍;伴有内分泌代谢疾病、严重性消化道疾病。按随机数字表法分为对照组、观察组各80例。对照组男52例,女28例;年龄23~64(43.52±10.24)岁;疾病种类:肺部疾病21例,心脏疾病22例,颅脑疾病18例,其他疾病19例。观察组男48例,女32例;年龄21~67(44.02±10.41)岁;疾病种类:肺部疾病20例,心脏疾病23例,颅脑疾病20例,其他疾病17例。两组病人性别、年龄、疾病种类等比较,差异无统计学意义(P>0.05),具有可比性。
1.2 护理方法 对照组采取常规护理,即行常规机械通气治疗、密切监测生命体征指标、祛痰抗感染防护、体位管理、早期肠内营养支持等。观察组采取基于肠内营养耐受评估的护理干预,具体如下。
1.2.1 肠内营养耐受评估 借助肠内营养耐受性评分表评价ICU机械通气病人肠内营养耐受状况,6 h评估1次,量表包括6个评价项目,分别为腹痛分级、腹胀分级、腹内压、腹泻分级、恶心呕吐、肠鸣音。①腹痛分级。基于视觉模拟评分法(VAS)评分标准实施评价,0分:无痛感;1~3分:轻微痛感;4~6分:中度痛感;7~9分:重度痛感;10分:极度痛感。②腹胀分级。0分:无腹胀;1分:诉可忍受腹胀,无阳性腹部特征;3分:诉腹胀且腹围增大;8分:诉不可忍受腹胀,且腹部显著隆起。③腹内压(IAP)。0分:0~12 mmHg(1 mmHg=0.133 kPa);1分:腹腔内高压 (IAH)Ⅰ级IAP为12~15mmHg;2分:IAH Ⅱ级IAP为16~20 mmHg;3分:IAH Ⅲ级IAP为21~25 mmHg;8分:IAH Ⅳ级IAP>25 mmHg。④腹泻分级。0分:大便状态正常,日次数1~3次;1分:轻度腹泻,便呈轻微湿软状,日次数4~5次;3分:中度腹泻,便呈湿软状且不成形,肛周轻微着色,日次数为6~7次;8分:重度腹泻,便呈稀水状,肛周重度着色,日次数>7次。⑤肠鸣音。0分:肠鸣音正常,每分钟4~5次;1分:每分钟<4次或>5次;3分:每分钟>10次,或肠鸣音消失。⑥恶心呕吐。0分:无恶心呕吐症状;1分:轻微恶心,且无腹部不适、呕吐;3分:显著恶心,无呕吐物;8分:严重呕吐[5]。
1.2.2 肠内营养管理 ICU机械通气病人肠内营养输注初始速度为20 mL/h,根据肠内营养耐受评分调节滴注速度。①0~6分:按原速实施肠内营养支持,并逐渐增大输注速度,每次上调控制在5 mL/h以内,护理人员6 h据表评估1次。②7~12分:降低输注速度为原速的50%;如伴有轻中度腹胀、IAP>12 mmHg,则实施运动干预、条件反射刺激。③评分>12分。停止肠内营养支持,如腹泻则实施药物治疗;如IAP>21 mmHg、重度腹胀及胃潴留,则实施按摩刺激干预、服用胃肠动力药物[6]。
1.2.3 按摩刺激干预 ①腹部按摩:鼻饲肠内输注30 min后实施腹部按摩。护理人员站立于病人腹侧,单手握拳,自升结肠至横结肠、降结肠,再到乙状结肠,采用指背面实施旋转按摩,按揉力度以按压处下陷3 cm为宜,每天3次,每次15 min,直至排便、腹内压均正常[7]。②直肠刺激:如经腹部按摩病人腹胀症状未得到缓解,且腹内压仍偏高,则加以直肠刺激。护理人员佩戴一次性手套,站立于病人腹侧,采用液状石蜡对示指、中指进行润滑,而后将2指缓慢插入病人肛门,深至4 cm,按顺时针方向对周围肠壁实施按揉,每次6圈,可有效刺激肛门括约肌,每天1次[8]。③低频刺激:选用ZWIZ-VI型的低频治疗仪实施刺激,借助医用乙醇对病人降结肠、升结肠及横结肠3部位皮肤实施清洁消毒,而后将治疗仪3组电极片分别粘贴上述部位,设置治疗参数,其中频率为50~120 Hz,脉宽为120~350 US,接通电源实施刺激并询问感受,据此调节刺激强度,每次刺激20 min[9]。
1.2.4 早期运动干预 ①早期运动训练:如病人处于无意识状态,则协助翻身,并开展被动运动,包括肢体关节活动、肌肉按捏等,每天2~4次,每次10~20 min;如病人意识恢复,则引导病人调整体位,指导连续握拳、举臂、直抬腿等阻抗运动,每天2次,每次15 min[10]。②中医穴位按摩:选取病人天枢穴、合谷穴、神阙穴、百会穴、中脘穴,护理人员基于一指禅法对所选穴位实施按揉,力度以产生酸麻感为宜,每次选取2~4穴位,每穴位1~2 min,每天3次,连续实施1周[11]。
1.2.5 条件反射刺激 ①视听刺激:选取食物烹制、饮用视频的影音视频若干段,每则视频时长3~5 min,引导清醒病人于进食前30 min观看影音视频,每天3次,以刺激病人视听功能[12]。②口腔刺激:指导病人间歇性咀嚼口香糖,每天2次,每次咀嚼3~5 min或口含维生素C片,每次100 mg,每天3次,以刺激口腔神经,促进胃肠道蠕动,有助于缓解腹胀症状[13]。
1.3 评价指标 ①营养状况:评价指标有血糖、总蛋白、血清清蛋白及血红蛋白4项,护理人员干预后1周测定各项营养指标。②胃肠功能障碍发生率。ICU机械通气病人常见胃肠功能障碍有胃潴留、腹胀腹泻、恶心呕吐、肠鸣音异常,护理人员统计干预1周内各项胃肠功能障碍发生例数,并计算其发生率[14-15]。

2 结果
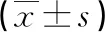
表1 两组病人营养状况比较

表2 两组病人胃肠功能障碍发生情况比较
3 讨论
有研究显示,住院病人中营养不良者占30%~50%[16],而因疼痛、躁动等应激反应,ICU机械通气病人内源性营养消化加快,加之糖皮质激素类药物作用,对胃肠道功能影响极大。研究显示,ICU机械通气并肠内营养支持病人腹胀、腹泻、胃潴留发生率分别为32.0%、32.0%、26.0%,导致病人营养不良,故需强化护理干预[17]。
本研究在ICU机械通气病人中应用基于肠内营养耐受评估的护理干预,借助肠内营养耐受评分法实施评估,据此实施肠内营养支持管理,并针对病人采取相应干预措施,包括按摩刺激干预、早期运动干预及条件反射刺激。本研究结果显示,观察组病人血糖、总蛋白、血清清蛋白及血红蛋白水平优于对照组,且胃肠功能障碍发生率低于对照组(P<0.05)。肠内营养耐受性评分表包括腹痛分级、腹胀分级、腹内压、腹泻分级、恶心呕吐、肠鸣音,实现了对肠内营养耐受表现的量化评价,为早期肠内营养支持提供了参考依据,有助于防控胃肠道功能障碍的发生。肠内营养支持30 min后机体产生生理性胃结肠反射,基于对升结肠、横结肠、降结肠及乙状结肠的按摩,能刺激肠蠕动,可促进肠道淤积粪便排出,防止以粪便淤积而引起腹胀,导致腹内压增大[18]。基于对括约肌的刺激作用,能促进肠道蠕动,诱发排便反射,可促进病人产生便意,有助于缓解腹胀不适、降低腹内压[19]。对升结肠、降结肠、横结肠实施低频电刺激,能振奋脾胃、调节脏腑气机,可促进胃肠道蠕动,有助于缓解腹胀。开展早期运动训练能实现对肢体关节的锻炼,促进肌力恢复、胃肠道蠕动,增强器官代谢功能,加快对营养物质的吸收利用,可降低交感神经兴奋性、提升副交感神经张力,有助于缓解腹胀、胃潴留[20-21]。天枢穴为大肠募穴,合谷穴有镇痛通络功效,神阙穴有健脾胃、理肠止泻的功效,百会穴有止腹泻的功效,中脘穴主管脾脏,主治消化系统疾病,基于对上述穴位的按摩刺激,能有效调节胃肠道功能,减少胃肠道功能障碍的发生,可缓解腹痛不适[22]。视听味觉刺激能引起消化液分泌,可增强胃肠道消化能力,减少胃潴留、腹胀。
综上所述,基于肠内营养耐受评估的护理干预在ICU机械通气病人中的应用,可改善病人营养状况,有助于缓解病人胃肠功能障碍。
