心肺联合超声判断急性呼吸窘迫综合征患者预后的价值
2021-01-13王克诚
张 萌 李 聪 王克诚
急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)临床主要表现为顽固性低氧血症,患者早期病理表现为肺部通气功能损伤[1],随着病情加重可能出现意识障碍,甚至死亡。目前,ARDS 的发病机制较复杂,重度ARDS 患者病死率高达45%[2]。因此,对ARDS 患者进行早期诊断和预后评估,有助于制定合理的治疗方案并改善预后。CT 和胸部X 片检查对ARDS 病情的诊断和预后评估均存在一定不足[3]。随着重症超声技术的快速发展,其为ARSD 患者的早期诊断和预后评估提供了可能。既往对于ARSD 的研究主要集中在诊断和治疗方面,对于该病预后影响因素的分析及重症超声对其预后的评估价值研究较少。基于此,本研究旨在分析ARDS 患者预后的影响因素及心肺联合超声对患者预后的预测价值。
资料与方法
一、研究对象
选取2019 年1 月至2020 年1 月我院重症监护室收治的ARDS 患者124 例,男65 例,女59 例,年龄41~84 岁,平均(60.64±8.27)岁。纳入标准:①均符合ARDS的诊断标准[4];②临床资料完整。排除标准:①既往有肺部恶性肿瘤史或行肺叶切除手术;②合并血液系统性疾病;③合并心房颤动;④合并自身免疫性疾病、急性冠状动脉综合征及慢性阻塞性肺病。根据临床治疗28 d 内的生存情况,将124 例患者分为存活组66 例和死亡组58 例。本研究经我院医学伦理委员会批准,所有患者及家属均知情同意。
二、仪器与方法
1.仪器:使用GE Vivid E 9 彩色多普勒超声诊断仪,线阵探头,频率3.5~10.0 MHz;S5-1 相控阵探头,频率2~5 MHz。
2.心肺超声检查:所有患者均于入院时(未治疗前)行肺部超声检查,取仰卧位常规探查前胸壁、侧胸壁及后胸壁上下部分等8 个肺区,储存各切面典型图像。然后行心脏超声检查,于胸骨旁长轴、心尖四腔心、剑下四腔心及双侧胸膜腔等切面仔细探查,储存各切面典型图像。以上操作均由同一具有丰富经验的超声医师完成。
3.临床治疗方法:所有患者均于入院后完成相关检查,包括各项生命体征、血液、生化及炎症因子等指标检测。针对患者原发疾病进行积极治疗,同时进行抑制胃酸保护肠胃、抗感染、营养支持及升压等综合治疗。根据病情严重程度选择无创通气或有创机械通气治疗,当患者合并休克时采用限制性液体进行复苏治疗,必要时实施体外膜肺氧合治疗。
4.观察指标及评价标准:比较两组患者的临床资料和治疗情况。①性别、年龄、ARDS类型、ARDS柏林标准分级;②急性生理学与慢性健康状况评分系统Ⅱ(APACHEⅡ)评分和序贯器官衰竭估计(SOFA)评分;③血小板计数、白细胞计数、乳酸及C 反应蛋白;④入院时患者是否发生休克,患者是否接受有创机械通气、糖皮质激素及持续性肾脏替代治疗等。比较两组患者入院时心肺超声检查指标,包括肺部超声评分、左/右室舒张末期内径(LVEDD/RVEDD)、左/右室射血分数(LVEF/RVEF)、三尖瓣环收缩期位移(TAPSE)、二尖瓣前叶收缩期运动峰值速度(SM)、二尖瓣流速(E 峰、A 峰)、二尖瓣舒张早期血流峰值速度与二尖瓣舒张早期运动峰值速度的比值(E/E’)。肺部超声评分标准参考文献[5]。
三、统计学处理
结 果
一、两组临床资料和治疗情况比较
两组患者年龄、ARDS 类型、ARDS 分级、合并休克、APACHEⅡ评分及SOFA 评分比较差异均有统计学意义(均P<0.05);其余指标比较差异均无统计学意义。见表1。
二、两组心肺联合超声指标比较
存活组患者肺部超声评分、E/E’均低于死亡组,而TAPSE、E/A 均高于死亡组,差异均有统计学意义(均P<0.05);两组LVEDD、RVEDD、LVEF、RVEF 及SM比较差异均无统计学意义。见表2和图1。
三、多因素Logistic回归分析
将患者28 d 内生存结局作为因变量,单因素分析差异有统计学意义的指标作为自变量,纳入多因素Logistic回归分析模型,结果显示:年龄、ARDS类型(肺内型)、合并休克、APACHEⅡ评分15~25 分、SOFA 评分>6 分、肺部超声评分、TAPSE、E/A 及E/E’均是ARDS患者预后的独立影响因素。见表3。
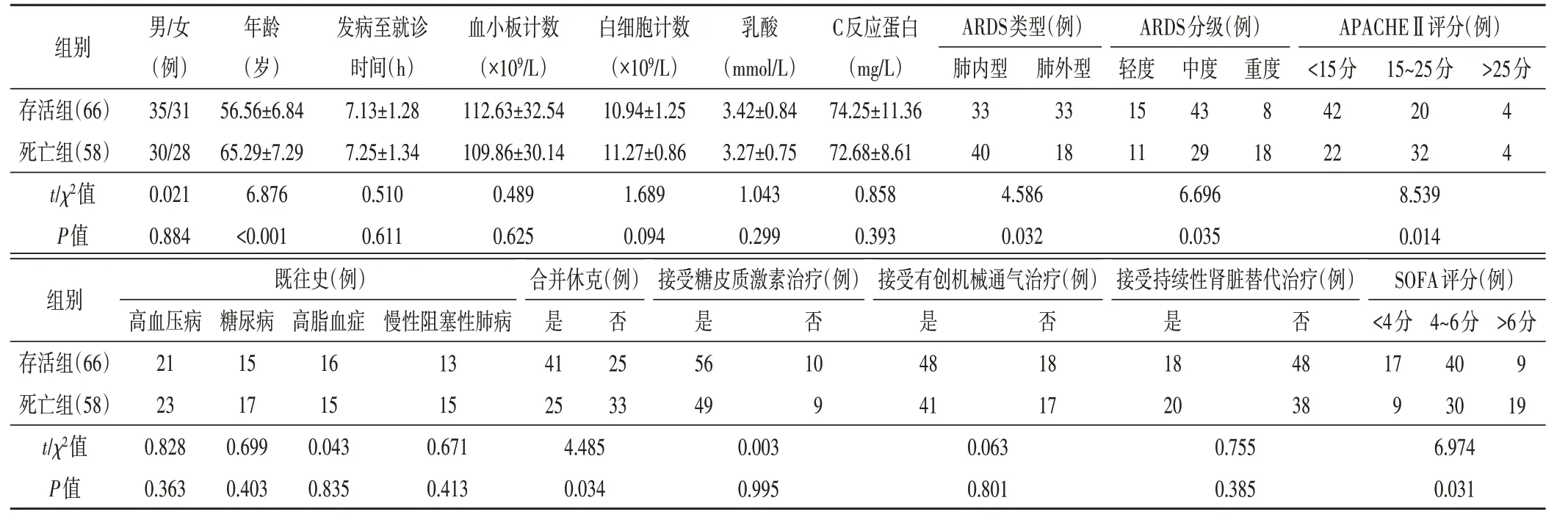
表1 两组临床资料和治疗情况比较
表2 两组心肺联合超声指标比较()
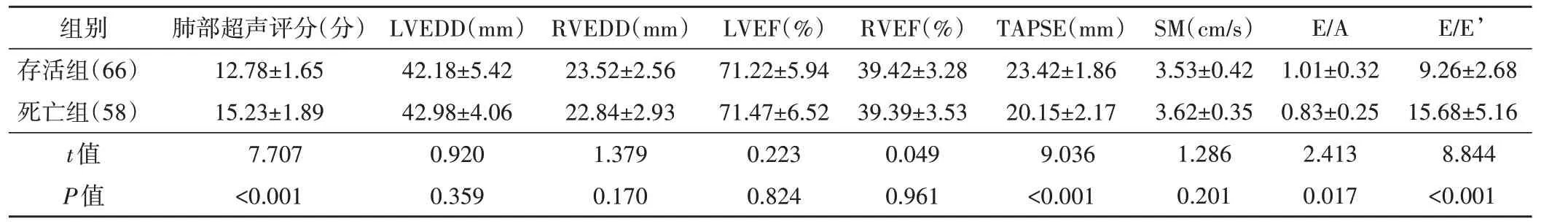
表2 两组心肺联合超声指标比较()
LVEDD:左室舒张末期内径;RVEDD:右室舒张末期内径;LVEF:左室射血分数;RVEF:右室射血分数;TAPSE:三尖瓣环收缩期位移;SM:二尖瓣前叶收缩期运动峰值速度;E/A:二尖瓣流速E、A峰的比值;E/E’:二尖瓣舒张早期血流峰值速度与二尖瓣舒张早期运动峰值速度的比值
E/E’9.26±2.68 15.68±5.16 8.844<0.001组别存活组(66)死亡组(58)t值P值肺部超声评分(分)12.78±1.65 15.23±1.89 7.707<0.001 LVEDD(mm)42.18±5.42 42.98±4.06 0.920 0.359 RVEDD(mm)23.52±2.56 22.84±2.93 1.379 0.170 LVEF(%)71.22±5.94 71.47±6.52 0.223 0.824 RVEF(%)39.42±3.28 39.39±3.53 0.049 0.961 TAPSE(mm)23.42±1.86 20.15±2.17 9.036<0.001 SM(cm/s)3.53±0.42 3.62±0.35 1.286 0.201 E/A 1.01±0.32 0.83±0.25 2.413 0.017
图1 两组患者心肺超声图像
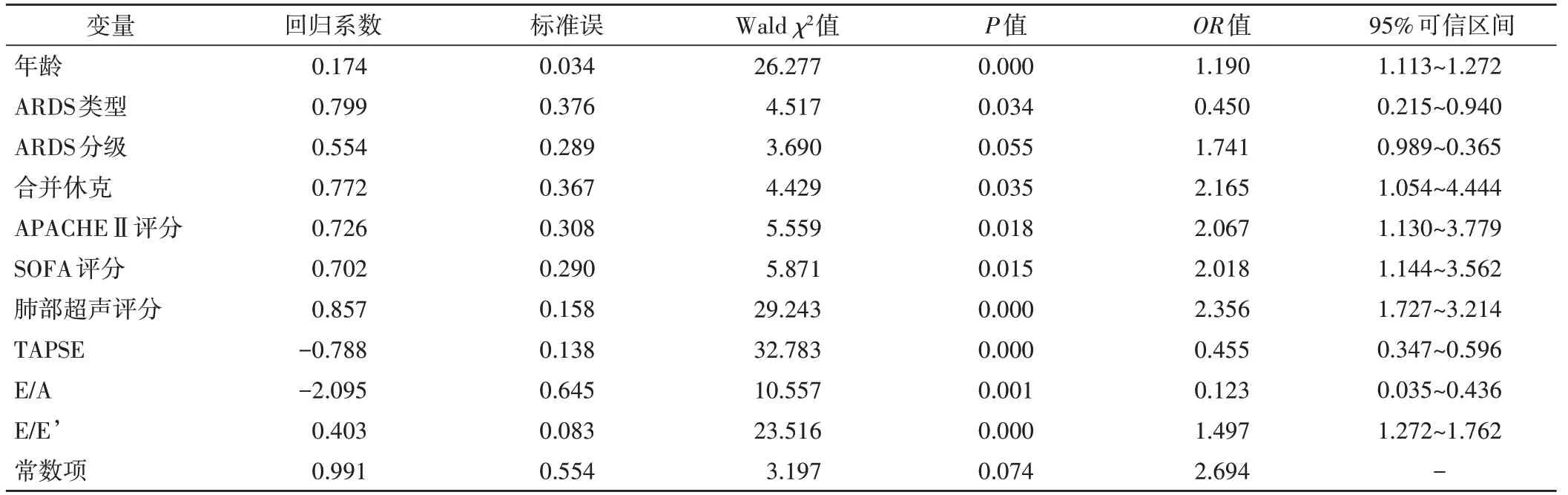
表3 ARDS患者预后的多因素Logistic回归分析
四、ROC曲线分析
ROC曲线分析显示,治疗前肺部超声评分、TAPSE、E/A、E/E’及其联合应用预测ARDS患者预后的截断值分别为14.50分、21.750 mm、0.912、11.650及-1.585,敏感性分别为89.7%、89.4%、66.8%、89.2%及86.2%,特异性分别为66.7%、79.3%、85.2%、82.4%及90.9%,曲线下面积分别为0.857、0.869、0.741、0.771 及0.933。见图2。
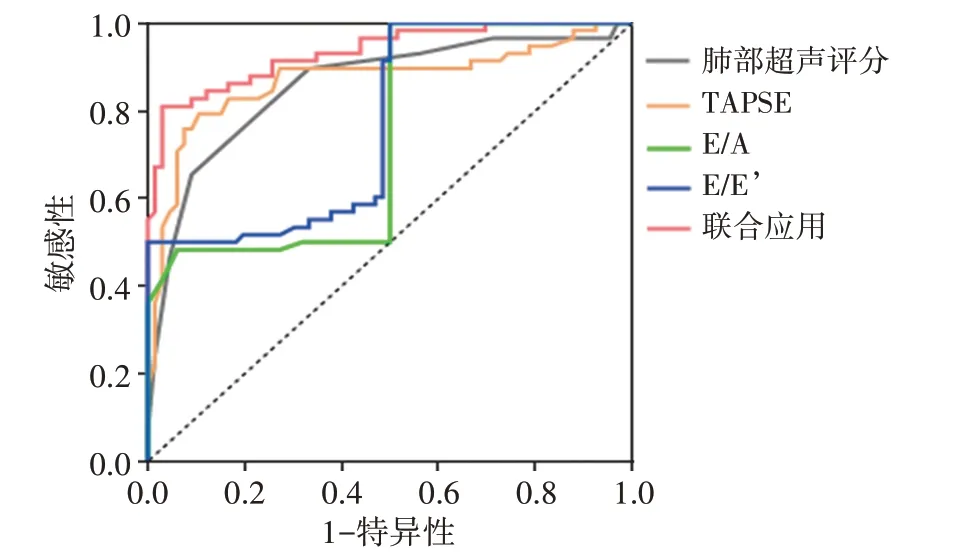
图2 心肺联合超声指标预测ARDS患者预后的ROC曲线图
讨 论
ARDS 是一种由连续病理过程导致的临床综合征,主要表现为呼吸性窘迫和顽固性低氧血症,病理特征主要表现为肺容积下降、肺顺应性降低及肺水肿。ARDS 是引起患者呼吸衰竭的主要因素,导致患者晚期并发多种重要器官功能衰竭的风险较高[6],因此,对患者进行早期预后评估和分析其预后影响因素,有助于改善其预后和生存质量。基于此,本研究旨在探讨ARDS患者的预后影响因素及心肺联合超声对其预后的预测价值,以期为临床制定ARDS 治疗方案提供新思路。
ARDS 患者肺部病变具有不均质的特点,肺部超声可准确反映肺部病变情况。李燕等[7]认为肺部超声评分可以较好地评估ARDS 患者的病情严重程度。TAPSE 是反映右室功能的重要指标,杨宵曼等[8]研究表明早期TAPSE可以作为预测脓毒症合并ADRS患者预后的指标。正常情况下,心室充盈发生在舒张早期,但当左室舒张功能改变时,会导致舒张末期心房收缩压力快速增加,E/A、E/E’作为反映左室舒张功能和左室舒张末压的重要指标,有助于评估肺损伤患者的预后[9]。本研究存活组患者肺部超声评分和E/E’均低于死亡组,而TAPSE 和E/A 均高于死亡组,差异均有统计学意义(均P<0.05),说明当患者病情进展到一定程度后,超声指标可出现明显变化,E/A、TAPSE均呈下降趋势,与严重程度成正比。黄道政等[10]根据预后将ARDS 患者分为存活组和死亡组,结果显示死亡组肺部感染分布、SOFA 评分及APACHEⅡ评分均高于存活组(均P<0.05),说明上述评分会随着疾病严重程度和预后而改变,病情越严重,分数越高,两者呈正相关。此外,本研究分析了心肺联合超声指标预测ARDS 预后的价值,结果显示肺部超声评分、TAPSE、E/A、E/E’及其联合应用的曲线下面积分别为0.857、0.869、0.741、0.771 及0.933,提示上述指标对ADRS 患者预后均有较好的预测价值,且联合应用可以进一步提高预测价值。
本研究Logistic 回归分析显示,年龄、ARDS 类型(肺内型)、合并休克、APACHEⅡ评分15~25 分、SOFA评分>6 分、肺部超声评分、TAPSE、E/A 及E/E’均是患者预后的独立影响因素。分析原因:①随着年龄增长,器官功能和代偿能力均显著下降,ARDS 患者发生继发性多器官功能障碍的风险明显增加,从而增加了临床治疗难度和不良预后的发生率[11];②肺内/外型ARDS患者主要表现为脓毒症,但由于肺内型ARDS患者肺部存在明显病变,其肺功能较肺外型ARDS 患者更差,且肺部功能恢复速度较慢,一定程度上增加了治疗的困难[12];③治疗合并休克ARDS 患者时,由于在维持血压相对稳定的过程中输入了过量的晶体液,使患者肺水肿和缺氧程度进一步加重[13];④本研究中APACHEⅡ评分(15~25 分)是患者预后的独立影响因素,可能是因为APACHE Ⅱ评分>25 分的ARDS 患者比例较小;⑤SOFA 评分可以有效反映危重患者的器官损伤情况和治疗效果,SOFA 评分越高患者预后越差。提示临床在制定ARDS患者治疗方案时应充分考虑上述危险因素。
综上所述,心肺联合超声对ARDS 患者预后具有较高的预测价值,且肺部超声评分、TAPSE、E/A及E/E’联合应用可以进一步提高预测价值。但本研究样本量较小,今后需扩大样本进一步分析。
