经腹部超声结合MCP-1、IGF-1诊断子宫内膜异位症的临床意义
2020-12-30
(大连市妇幼保健院超声科,辽宁 大连 116033)
临床诊断中,会将具有活性与相关功能的子宫内膜组织出现的异位生长以及血管出现病理现象称为子宫内膜异位症。浸润、恶性复发、转移均为疾病的病理特点,且临床表现多以盆腔痛、不孕、经期紊乱等为主,从而会对患者日常工作、生活带来严重影响。该病发生机制较为复杂,与免疫、遗传、内分泌等因素有关联[1-2]。该疾病的临床诊断以腹腔镜检查作为金标准,但因其价格昂贵,加之技术复杂,患者依从性低等因素,令其诊断存在一定局限性。近些年,随临床对各项指标其他作用的探索,发现单核细胞趋化蛋白1(monocyte chemoattractant protein,MCP-1)在细胞凋亡中占据重要作用,且全程参与子宫内膜异位症的发展过程,但是否存在其他影响与作用需进行进一步的研究[3-4]。除此之外,胰岛素样生长因子1(insulin like growth factor,IGF-1)在细胞分化、增殖中占据重要作用[5]。基于此,本次探究就以子宫内膜异位症患者为例,探究经腹部超声联合MCP-1、IGF-1在此疾病中的诊断价值,报道如下。
1 资料与方法
1.1 一般资料 本次共纳入98例子宫内膜异位症患者为试验组,病例选取起始时间为2017年1月,截止时间为2019年2月。纳入标准:①可独立思考,沟通顺畅者;②于本院接受相关诊断、检查和治疗均符合子宫内膜异位症诊断标准[6];③患者(家属)知晓研究内容并签署知情同意书。排除标准:①临床资料缺失者;②不配合治疗、护理与调查者;③精神意识和认知方面存在障碍者;④严重肝肾功能障碍、血液系统以及免疫系统疾病者;⑤中途退出者。同期选取98名健康体检者为对照组。试验组年龄27~42岁,平均年龄(34.5±5.0)岁,其中试验组轻、重型各49例;对照组年龄28~43岁,平均年龄(35.5±5.5)岁,两组研究对象从临床资料对比,差异无显著性(P>0.05)。
1.2 方法 所有研究对象均经腹部超声、MCP-1、IGF-1检测。
经腹部超声:仪器选择飞利浦EPIQ7型彩色多普勒超声诊断仪(北京格美胜达医疗有限公司),探头频率:3.5~5.0 MHz。叮嘱研究对象检测前适当饮水,令膀胱处于充盈状态,体位选择仰卧位,探头放置耻骨上方,行斜向、横、纵切面连续扫描,中途可依据其病症程度将扫描范围扩大。阳性判定为包块内部为无回声区,且合并出现密集光点。
MCP-1、IGF-1检测:取两组研究对象外周静脉血8 mL,采用ALLegray 64R Centrifuge离心机(Beckman Coulter)以2000 r/min的速度进行离心10 min,获得血清,在-50 ℃氮条件下进行保存,并备用。应用酶联免疫吸附法(enzyme linked immunosorbent assay,ELISA)对血清MCP-1、IGF-1水平进行监测,操作过程中严格按照标准进行操作。
1.3 观察指标 ①观察两组研究对象的MCP-1、IGF-1水平;②观察试验组轻、重型MCP-1、IGF-1水平;③观察不同检测方式结果。
1.4 统计学分析 分组数据输入SPSS20.0统计学软件,检测结果以χ2分析,MCP-1、IGF-1水平以t分析,α=0.05为分界值,低于则表示有统计学意义。
2 结果
2.1 MCP-1、IGF-1水平比较 试验组患者的MCP-1、IGF-1均高于对照组(P<0.05)。见表1。
表1 两组研究对象的MCP-1、IGF-1水平比较(±s)
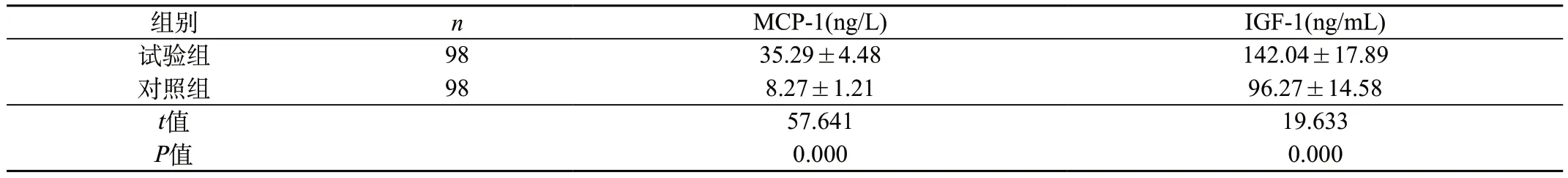
表1 两组研究对象的MCP-1、IGF-1水平比较(±s)
2.2 轻重型MCP-1、IGF-1水平比较 试验组轻型MCP-1水平为(48.36±7.12)ng/L、IGF-1(136.78±16.89)ng/mL,重型MCP-1水平为(28.41±4.08)ng/L、IGF-1(149.12±20.41)ng/mL。轻型MCP-1水平高于重型,重型IGF-1水平高于轻型(t=17.018、P=0.000;t=3.261、P=0.001)。
2.3 检测结果 经腹部超声检测灵敏度84.69%(83/98)、MCP-1为85.71%(84/98)、IGF-1为74.49%(73/98)、联合诊断为95.92%(94/98),腹部超声、MCP-1、IGF-1检测联合诊断灵敏度高于单项检验(χ2=12.741、P=0.021)。
经腹部超声检测特异度为72.45%(71/98)、MCP-1为76.53%(75/98)、IGF-1为78.57%(77/98)、联合诊断为78.57%(77/98),4种方式的特异性无差异性(χ2=0.541、P=0.812)。
3 讨 论
临床中子宫内膜异位症属于女性常见妇科疾病,多数发生于30岁左右的育龄女性,发病率占据第二位。该病具有一定隐秘性、周期性以及顽固性的特点,因而早期不易发现,确诊时多为晚期,对患者生命健康造成严重威胁,甚至还可转为不孕。近些年,随临床诊断技术的发展与进步,临床对于此疾病的诊断、预估方式愈加多样化,目前常用方式包含影像学、病理组织活检、血清检查等[7-8]。不同诊断方式存在不同特点,如病理组织检测,诊断率高,但技术要求也高,同时存在侵入性;影像学检测最为安全、简便,且因无创而被临床广泛应用;血清检验在临床中属于研究重点与热点,对其研究中,为避免单一血清标志物诊断依据性不高,临床为采取联合方式对其进行诊断[9]。
与经阴道超声检测相比,腹部超声检测的优势在于未婚女性依从性较佳,不必将探头放置于阴道内,可缓解患者心理负担。本次研究中,经腹部超声检测灵敏度为84.70%、特异度为72.45%,特异性较低,原因在于子宫内膜异位症囊肿检查过程中会呈现周期性变化,随病情发展、恶性,易令检查诊断出现误诊[10]。MCP-1可有效激活趋化机体巨噬细胞,与细胞凋亡存在紧密关联,此标志物可加快促进异位内膜细胞的繁殖能力,增加异位细胞种植速度,可对子宫内膜异位症早期形成、发展提供有利依据。IGF-1可增强机体局部细胞组织代谢功能,加快细胞增殖速度,进一步推动子宫内膜异位的种植与生长,同时促进子宫异位症的发展、恶化等进程。本次研究数据中,试验组MCP-1、IGF-1水平均高于对照组,由此证实,通过检测MCP-1、IGF-1水平可进一步提高疾病诊断率,在子宫内膜异位症的诊断中具有重要价值。同时,研究结果可表明,联合检测可显著提高诊断灵敏度,弥补超声检测出现的漏诊问题。
综上,应用三种方式联合检测,可有效提高子宫内膜异位症诊断的灵敏度,同时依据MCP-1、IGF-1水平为早期诊断提供新思路。
