GTE量表评分与脑梗死后血管性痴呆的相关性研究
2020-12-30曾学文彭春明
李 俊 曾学文 彭春明 易 飞
(江西省萍乡市人民医院神经内科,江西 萍乡 337000)
血管性痴呆(vascular dementia,VD)是严重危害脑梗死患者生存的危险因素,给患者家庭及社会带来巨大的经济负担。有研究报道,在75岁以上年龄组的血管性病变患者普遍存在VD[1]。同时具有病因复杂、异质性强等特点[2]。然而VD具有潜在的可防治性,被称为“可逆性痴呆”,早期发现、早治疗,对改善患者生存质量具有重要的临床意义。临床研究表明,脑电图可作为检测AD患者认知功能的客观指标[3],同时可作为AD与VD的诊断及鉴别诊断提供依据[4],而国内脑电图与VD关系的研究较少。临床上应用Hachinski评分评估VD患者严重程度,而颅脑MRI/颅脑CT可以直接反映VD患者脑组织损伤的程度,但二者不能直接反映VD患者脑功能情况。而脑电图具有无创性,易操作,可以反应颅脑功能特点,因此本研究运用GTE量表评分与Hachinski评分相关性研究,为VD早期诊断及治疗提供科学依据。减少VD的发生,改善、提高患者的生活质量。
1 资料与方法
1.1 一般资料 收集来自我院神经内科2018年10月至2019年12月住院患者,并行颅脑MRI或颅脑CT确诊为额叶和(或)颞叶急性脑梗死的患者60例作为研究对象,年龄为55~65岁,男31例,女29例,平均年龄(61.25±2.15)岁。VD患者诊断符合中国血管性认知障碍诊疗指导规范[5],所有患者均行Hachinski评分及GTE量表评分,并且(Hachinski评分)≥7分为VD[5],以发病日期作为基线期,并随访至第3个月,第6个月。所有患者入院后7 d内均完成脑电图、肝肾功能、电解质、血常、心电图、心脏及血管彩超等检查。详细记 录各研究对象的临床资料(姓名、年龄、性别、发病情况、各临床指标等),并通过我院伦理委员会批准。
入选标准:①Hachinski评分≥7分的30例VD患者作为试验组,无痴呆患者30例作为对照组。②入组患者无严重的肝肾功能、心脏、血液系统、颅脑肿瘤等疾病。③参加本次研究期间生命体征稳定,神志清楚,配合查体及治疗。④入组前患者有详细病历记录(包括患者病史,服药情况等);并以日记卡形式记录每日可能出现的不良反应。⑤患者或法定监护人知情同意。排除标准:①神志不清,全身瘫痪、失语、等无法配合者;②严重的精神疾病、心、肝、肾等重要脏器损伤患者;③进展性脑梗死,脑出血,脑梗死合并脑出血,脑外伤、脑肿瘤等颅脑器质性病变的患者;④严重的VD影响患者日常生活,既往有痴呆、妊娠或哺乳期妇女。
1.2 治疗方法 试验组与对照组观察治疗期间除常规的抗血小板、调脂、控制血压等脑卒中二级预防基础药物治疗,均不联用其他改善痴呆药物,如奥拉西坦、盐酸多奈哌齐等。
1.3 观察指标 所有观察者7 d内完善肝肾功能、血常规、凝血功能、血脂全套、电解质、脑电图、心电图、心脏及血管彩超、脑电图、颅脑MRI或颅脑CT等检查。脑电图由我院脑电图室专业人员操作,患者行脑电图前洗头、吹干头发、进食等。试验组与对照组以发病日期作为基线(基线期)并随访至第3个 月,第6个月。观察者均行Hachinski评分及GTE量表评分,所有评分均为神经科及脑电图专业人员评估。Hachinski评≥7分为试验组(VD),Hachinski评分<7分为对照组。
1.4 统计学分析 用SPSS17.0软件进行统计学处理,组内两均数比较采用配对t检验,组间两均数比较采用成组t检验。并采用多因素分析采用logstic回归分析,纳入和排除标准分别为P<0.05和P>0.05。
2 结果
2.1 试验组患者基线期、第3个月、第6个月GTE量表评分分别与对照组患者基线期、第3个月、第6个月两组比较 试验组患者GTE量表评分均高于对照组,P<0.05,差异有统计学意义,见表1。
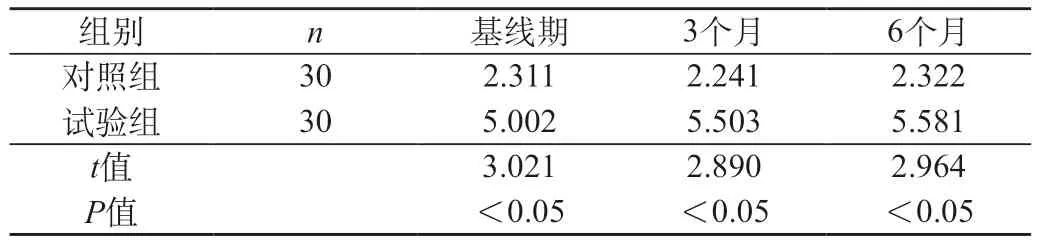
表1 试验组与对照组患者GTE量表评分比较
2.2 试验组基线期与第3个月、第6个月Hachinski评分比较 第3个月、第6个月Hachinski评分高于基线期,P<0.05,同时第3个月与第6个月Hachinski评分两组比较,第6个月Hachinski评分高于第3个月,P<0.05。因此,VD病程越长,Hachinski评分越高,见表2。

表2 试验组组内基线期与第3个月、第6个月Hachinski评分比较
2.3 试验组组内基线期与第3个月、第6个月GTE量表评分两组间比较 第3个月、第6个月GTE量表评分高于基线期,P<0.05,同时第3个月与第6个月GTE量表评分两组间比较,第6个月GTE量表评分高于第3个月,P<0.05。因此,VD病程越长,GTE量表评分越高,见表3。

表3 试验组组内基线期与第3个月、第6个月GTE量表评分比较
2.4 因G TE量表评分可能与VD评分、年龄、病程相关,同时可能存在相互协同作用,所以我们以GTE量表评分作为应变量,VD评分、年龄、病程作为自变量进行单因素logstic回归分析,结果各自变量结果为年龄t=2.021,P=0.061;病程t=2.383,P=0.072;Hachinski评分t=1.986,P=0.022。结果显示GTE量表评分与Hachinski评分存在正相关(P<0.05),而年龄、病程可能是痴呆的危险因素,但本次回归分析(P>0.05),见表4。同时我们以GTE量表评分作为应变量,VD评分、年龄、病程作为自变量同时进行多因素logstic回归分析,VD患者GTE量表评分与Hachinski评分存在线性关系,得出回归方程式为Y=0.036X+0.432(P<0.05),即GTE量表评分升高,Hachinski评分也相应升高,因此GTE量表评分可以客观反映VD患者严重程度,见表5。
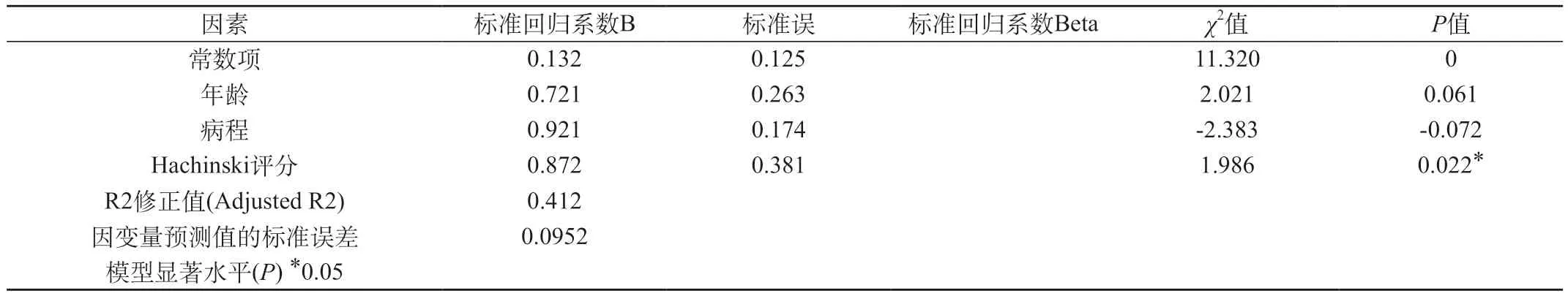
表4 VD患者脑电图GET量表评分与各因素单因素回归分析

表5 VD患者脑电图GET量表评分与各因素多因素回归分析
2.5 不良反应 观察期间患者未出现明显的不良反应。
3 讨论
脑电图可以较敏感地反映出大脑各区域神经电活动情况,若大脑某个区域的受损,其相应的受损区域会产生相应的异常放电活动。脑电图总计评分(the Grand Total EEG score,GTE量表),是依据患者的脑电图改变进行评估,用来评价不同类型的脑功能障碍[6],它包括6个评分部分:①背景波频率;②弥漫性慢波;③背景波反应性;④阵发性波;⑤局灶性损伤;⑥尖波。Claus等[7]研究表明,GTE量表在用于AD诊断性评估方面,其特异度达到89.1%,敏感度44.6%,阳性率88.1%。同时脑梗死向血管性痴呆转归时患者脑电图会出现相应的改变[3]因此GTE量表可以将脑电图的异常变化予以量化、标准化,便于比较,能反映大脑皮质损伤程度及特点,同时具有无创性、操作简单、费用低等特点,被广泛运用于临床。
本研究结果表明,试验组(VD组)基线期、第3个月、第6个月GTE评分分别与对照组(非VD组)基线期、第3个月、第6个月比较,试验组(VD组)GTE量表各组评分高于对照组,P<0.05,比较差异有统计学意义。试验组(VD组)组内基线期与第3个月、第6个月Hachinski评分比较,第3个月、第6个月Hachinski评分高于基线组,P<0.05,同时第3个月与第6个月Hachinski评分比较,第6个月Hachinski评分高于第3个月,P<0.05。因此,VD病程越长,Hachinski评分越高。试验组(VD组)组内基线期与第3个月、第6个月GTE量表评分比较,第3个月、第6个月GTE量表评分高于基线组,P<0.05,同时第3个月与第6个月GTE量表评分比较,第6个月GTE量表评分高于第3个月,P<0.05。因此,VD病程越长,GTE量表评分越高。因此,GTE量表可以客观反映VD患者脑功能情况。而De Weerd等[8]报道,GTE量表评分可以筛选出3年随访中认知功能一直正常的PD患者及随访中认知功能进展为痴呆的PD患者,且准确率达到79%。因此GTE量表评分可以反映不同类型认知功能障碍的脑电图特点。临床上可以根据VD患者脑电图特点,为早期诊断及进展性VD提供新的方法和思路。
同时本研究表明,GTE量表评分作为应变量,Hachinski评分、年龄、病程作为自变量进行单因素logstic回归分析,结果显示,GTE量表评分与Hachinski评分存在正相关(P<0.05),而年龄、病程可能是痴呆的危险因素,但本次回归分析(P>0.05)。同时试验组(VD组)GTE量表评分与Hachinski评分、年龄、病程同时进行多因素回归分析,P<0.05,因此VD患者GTE量表评分与Hachinski评分存在正相关,即GTE量表评分升高,其相应Hachinski评分也相应升高,因此GTE量表评分可以客观反应VD患者严重程度,为诊断及鉴别诊断是否为VD,指导VD患者的治疗提供科学客观依据。
此外,GTE评分是由临床医师通过观察脑电图图形进行人为评分,尽管采取了相关措施尽量减少此类误差,但是仍不可避免地仍会对评分结果产生一些主观性影响。同时由于本研究中样本量偏小,无法选出最佳GTE值客观诊断VD。下一步工作应继续收集数据,减小误差。
