MRI-PWI对症状性卒中患者脑血流灌注及侧支循环建立评价
2020-12-19郝璐陈欢王红
郝璐,陈欢,王红
缺血性卒中是由各种原因引起的脑组织局部血流量减少,继而导致神经元细胞功能发生损害,从而引起相应临床症状,发病率高、致死率高并呈年轻化趋势[1],给社会及家庭带来严重负担。在脑组织缺血早期机体能够通过局部微血管的扩张或收缩进行自身代偿调节,以维持局部脑组织的血流量,保持脑灌注压在一定范围内波动,此期称为脑梗死前期[2],如此时脑组织缺血状态不能得到及时纠正,局部微循环血流灌注将处于失代偿状态,脑组织神经元细胞将会出现不可逆的缺血性损伤,最终导致脑梗死发生。对症状性卒中患者及早发现缺血区域并根据其影像学特点制定有效的治疗方案对患者的预后有非常重要的意义。本研究对29例扩散加权成像(diffusion weighted imaging,DWI)结果为阴性症状性脑卒中患者行灌注加权成像(perfusion weighted imaging,PWI)观察其血流灌流情况,现报告如下。
1 材料与方法
1.1 一般资料
回顾性收集本院2018年8月至2019年8月就诊具有急性缺血性脑卒中症状的患者80例。其中男43例,女37例,平均年龄(56.2±7.6)岁。其中29例DWI为阴性患者中头痛、头晕伴恶心呕吐9例,一过性黑朦5例,言语不清7例,单侧肢体无力8例。纳入标准:①符合《中国急性缺血性脑卒中诊治指南 2014 版》且NIHSS评分<5分[3];②出现脑卒中临床症状≤24 h前来就诊;③入院后未经溶栓及其他相关治疗。排除标准:①不能配合检查者;②既往有脑血管疾病患者;③脑部肿瘤、出血、外伤、炎症等;④严重的全身系统疾病。本研究经医院伦理委员会批准,所有患者均签署知情同意书。
1.2 影像学检查方法
采用PHILIPS 3.0 T超导磁共振扫描仪,使用16通道头颅专用线圈对患者进行检查。对MRI常规扫描、DWI检查结果为阴性29例患者行MRI-PWI。PWI参数:采用SE-EPI序列,TR 400 ms,TE 32 ms,层厚 4 mm,层间距为0 mm,视野为225×225,选取钆类对比剂通过高压注射器注入,对比剂量为:0.15 mL/kg,流速为4 mL/s。
1.3 扫描图像的处理
扫描完成后将数据传至PHILIPS Release v6.0.1.30700后处理工作站,通过软件分析可得到患者患侧与健侧局部脑血容量(reginal cerebral blood volume,rCBV)、局部脑血流量(reginal cerebral blood flow,rCBF)、平均通过时间(mean transit time,MTT)、最大峰值时间(time to peak,TTP)。图像分析:采用双盲法,在2位副高职称影像医师诊断结果一致的情况下确定缺血区域,若意见不统一时请第三位高年资医师进行诊断。具体测量方法:在参数图的缺血区手动方法确定ROI大小,软件自动检测健侧镜像区域同样范围ROI的数值,计算患侧/健侧的比值。
1.4 脑梗死前期的影像学分期
按照脑组织缺血区域局部微循环的变化程度,参照有关文献[2],将脑梗死前期分为2期4个亚型[4],见表1。
1.5 统计学方法
应用统计学软件SPSS 21.0处理分析数据,应用One-Sample Shapiro-Wilk Test非参数检验的方法来判断计量资料是否满足正态分布,rCBV、rCBF、MTT、TTP用(±s)表示,t检验,P<0.05为差异有统计学意义。对脑梗死前期2期4个亚型数据先行方差分析,方差不齐时,用非参数统计的秩和检查进行多组4参数比较。转秩后进行组间两两比较的参数统计。
2 结果
2.1 PWI结果及脑梗死前期分期
本组对DWI为阴性的29例患者行PWI结果显示,25例为阳性。将其按照脑梗死前期影像学分期Ⅰ1期8例、Ⅰ2期6例、Ⅱ1期5例、Ⅱ2期6例。
2.2 灌注阳性患侧灌注参数患侧与健侧比较
通过对比,患者患侧与健侧各项血流动力学参数值差异均有统计学意义(P<0.05),见表2。
2.3 脑梗死前期2期4个亚型组间数据比较分析
对脑梗死前期的2期4个亚型进行组间两两比较,结果显示Ⅰ1期主要特征是TTP稍延长,Ⅰ2期主要特征是MTT延长,Ⅱ1期是CBF下降,Ⅱ2期是CBV下降。见表3,图1。
3 讨论
MRI对急性脑梗死具有较高的诊断价值[5]。以往多模态MRI对急性脑梗死影像诊断认为:DWI序列为最敏感的序列,如DWI显示高信号,ADC显示低信号,可诊断为急性脑梗死核心区[6]。但据文献报道,DWI显示高信号时此区域神经细胞的Na-K离子泵运转出现障碍,标志细胞开始死亡并出现细胞毒性脑水肿,脑组织已经发生不可逆性损伤[7]。所谓的灌注是携氧血红蛋白将氧和营养物质不断输送给组织的过程,通过分析与测定脑组织的血流灌注情况,了解血流状态[8]。MRI-PWI利用对比剂钆类(Gd-DTPA)作为媒介,观察血液从小动脉流入毛细血管网,再汇入小静脉的过程,通过所采集数据及重建图像分析研究,从而对早期缺血区域进行定位、定性、定量。PWI可从微观学角度检测出脑组织血流减少早期,仅有局部脑细胞的膜电位出现改变,未造成细胞缺血坏死之前,从而为临床大夫提供无创、精准的医学影像信息[9]。
本次研究重点为检测在DWI扫描为阴性但PWI扫描为阳性脑梗死前期的缺血区域,判断缺血脑组织微循环的状态,局部血流是否处于可代偿状态,缺血区域是否有侧支血管的建立及缺血脑组织损伤的程度。结果显示:29例DWI结果为阴性患者中有25例患者颅内存在缺血低灌注区域,且患侧与健侧TTP、MTT、rCBV、rCBF等差异均有统计学意义,由此可见PWI比DWI对早期脑组织缺血区域的检测更加敏感。将其按照脑梗死前期影像学分期Ⅰ1期8例、Ⅰ2期6例、Ⅱ1期5例、Ⅱ2期6例。在研究中进行亚型间的两两比较发现MTT在脑梗死前期的期Ⅰ2与其他3个亚型期有显著性差异。TTP则是在Ⅰ1期、Ⅰ2期和Ⅱ期间均有显著性差异,Ⅱ期两个亚型间TTP无显著性差异;CBV则于脑梗死前期的各亚型间均有差异,CBF则是Ⅰ期与Ⅱ期间有显著性差异。可以认为8例Ⅰ1期患者表现TTP较健侧延长为显著特征,患侧与健侧TTP差值最小仅为4 s,即可在伪彩图上显示出来,此时在其他3个参数伪彩图上并未明显显示,故TTP为缺血早期最敏感的指标,表示因局部血流减少,对比剂在缺血区域所达到的峰值较健侧脑组织延长。在血流进一步减少时,6例Ⅰ2期患者中MTT值出现变化,较健侧延长,此期意味着对比剂通过毛细血管时间的延长,提示脑灌注储备受损。患者开始出现相应的临床症状,这与卢洁等[10]研究结果相似,说明在脑梗死前Ⅰ期时主要为局部脑血流量减少,脑循环储备力(cerebral circulation reserve,CCR)处于可代偿状态,机体可通过局部微血管(小动脉、小静脉及毛细血管)平滑肌的收缩或扩张等自身调节方式维持脑组织灌注压在一定正常范围内波动。在局部血流量进一步下降,出现脑灌注压的降低,CCR开始处于失代偿状态,神经元细胞功能出现异常,为维持神经元细胞正常运行,机体通过脑代谢储备力(cerebral metabolism reserve,CMR)进行代偿[11]。

表1 脑梗死前期影像学分期诊断标准
表2 灌注阳性患侧灌注参数患侧与健侧比较(±s)
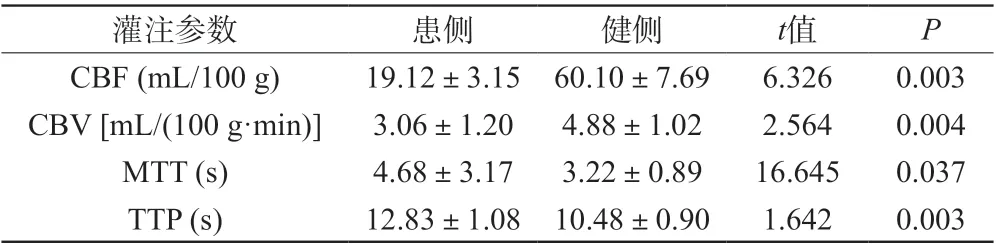
表2 灌注阳性患侧灌注参数患侧与健侧比较(±s)
注:与对侧镜像相比,P<0.05。
灌注参数患侧健侧t值P CBF (mL/100 g)19.12±3.15 60.10±7.696.3260.003 CBV [mL/(100 g·min)]3.06±1.204.88±1.022.5640.004 MTT (s)4.68±3.173.22±0.8916.6450.037 TTP (s)12.83±1.08 10.48±0.901.6420.003

表3 脑梗死前期MR脑灌注成像分期的统计分析
PWI对侧支血管的评价主要表现为TTP、MTT延长,rCBV增加、rCBF正常或增加,rCBV主要受脑血流自动调节机制通过舒张血管及侧支代偿来提高,rCBF等于rCBV/MTT两个因素共同决定,随着缺血时间的不断延长,缺血程度进一步加重,MTT逐渐延长,rCBF最终下降,发生不可逆性脑梗死[12-13]。本研究中5例Ⅱ1期患者主要是rCBF下降,6例Ⅱ2期患者主要表现为rCBF、rCBV均下降。此外,本组中有2例Ⅰ2PWI显示患侧较健侧TTP、MTT延长,rCBF、rCBV却较对侧增加,提示患侧处于缺血后过度灌注状态,经数字减影血管造影检查发现患侧颈内动脉细小,同侧大脑中动脉细小、部分闭塞并周边存在大量细小侧支血管开放,确诊为烟雾病的患者。本研究发现在Ⅰ2期及Ⅱ1期患者中,侧支血管建立良好,但此期如不及时改善局部血流灌注情况,侧支血管将会处于失代偿状态。此外,侧支循环建立的高危因素包括高血压、糖尿病、年龄、脂代谢异常等,合并高危因素患者因全身血管动脉硬化较严重,侧支循环血管建立及代偿能力较差,缺血性脑卒中发生率更高[14]。
综上所述,PWI为一种结合血流动力学分析的脑功能成像[15],可对症状性脑卒中患者在脑缺早期局部血流处于可代偿状态时检测出缺血区域,并提供缺血区域周边侧枝血管建立的情况,对患有高危因素疾病且出现轻微脑卒中症状的中老年患者可作为首选检查,为患者及早得到有效治疗赢得宝贵时间。
利益冲突:无。