右美托咪定在老年2型糖尿病患者止血带下肢手术中的应用
2020-12-18陈前修李天梅刘行
陈前修,李天梅,刘行
止血带常用于骨科下肢手术,但止血带充气和放气过程中机体可释放大量氧化应激产物和炎症介质进入血液循环,造成远端脏器损伤[1]。糖尿病患者常伴有氧自由基增多、抗氧化产物减少、炎症反应过度激活的情况,这类患者行骨科手术时使用止血带更易发生过度氧化应激及炎症反应[2]。外周氧化应激产物、炎症介质导致的中枢神经系统炎症是术后认知功能障碍(POCD)的发病基础,老年患者行骨科手术后更易发生POCD[3-4]。右美托咪定(DEX)是新一代高选择性α2受体激动剂,广泛应用于临床麻醉、重症监护及术后镇静[5]。研究显示,DEX可减轻神经炎症反应,减少神经细胞凋亡,降低老年患者骨科手术POCD发生率[6]。本研究旨在探讨DEX对老年糖尿病患者行下肢手术过程中使用止血带对认知功能的影响,并探究其可能作用机制。
1 对象与方法
1.1 研究对象 选取2018 年6 月—2019 年6 月于西南医科大学附属医院行全麻骨科止血带下肢手术的2型糖尿病患者96例(常规手术时间>2 h),年龄65~80岁,体质量指数(BMI)18.5~27.9 kg/m2,美国麻醉师协会(ASA)分级均为Ⅰ~Ⅱ级。2 型糖尿病参照美国糖尿病学会2019 年版糖尿病医学诊疗标准。排除标准:(1)严重房室传导阻滞或心率≤50 次/min。(2)精神类疾病患者。(3)有服用镇静药物、抗抑郁药物史,长期嗜酒或吸烟史者。(4)术前简易精神状态评价量表(MMSE)评分≤23分。(5)有严重心、肺、肝、肾功能障碍及免疫系统疾病者。患者均于术前使用胰岛素控制血糖:空腹血糖<7.8 mmol/L,餐后2 h血糖<11.1 mmol/L。所有患者术前1周均停用各类抗氧化、抗炎药物。按照随机数字表法分为DEX组和对照组,每组48 例。2 组患者年龄、性别及BMI 等差异无统计学意义(P>0.05),具有可比性,见表1。本研究获得本院伦理委员会批准,患者自愿加入,并与患者及家属签署知情同意书。

Tab.1 Comparison of the general data between two groups表1 2组患者基本资料的比较(n=48)
1.2 麻醉方法 2组患者入室后常规建立静脉通路,监测脑电双频指数(BIS)、无创血压(NIBP)、心率(HR)、脉氧饱和度(SpO2);局麻后超声引导下行桡动脉穿刺置管术,监测有创动脉血压变化。麻醉诱导方案:静脉注射咪达唑仑、丙泊酚、顺阿曲库铵、舒芬太尼,剂量依次为0.03 mg/kg、0.5~1.5 mg/kg(依据患者年龄、心肺功能状况调整药物剂量)、0.15 mg/kg、0.4 μg/kg,成功置入喉罩后行机械通气,术中维持呼气末二氧化碳分压p(CO2)35~45 mmHg(1 mmHg=0.133 kPa)。DEX组将2 mL DEX注射液用生理盐水稀释至50 mL,通过微泵于15 min内静脉泵注DEX(0.5 μg/kg),继之以0.5 μg/(kg·h)泵注直至手术结束前30 min;对照组泵注相同容量的生理盐水。术中麻醉维持方案:给予持续静脉泵注瑞芬太尼0.1~0.3 μg/(kg·min)、丙泊酚4~8 mg/(kg·h)和顺阿曲库铵4~7 mg/h,术中维持BIS 值在50~60,心率及血压波动在基础值±20%以内,必要时予以升心率药物及血管活性药物。2 组患者均于手术结束前30 min 停用顺阿曲库铵、DEX 或生理盐水,伤口缝合结束即停止泵注丙泊酚和瑞芬太尼,并用新斯的明拮抗残余肌肉松弛药。2 组止血带使用前均进行驱血,单次阻断时间为120 min,压力值为250 mmHg。
1.3 血清学指标检测 2 组患者分别于止血带充气前及放气后30 min、24 h和72 h通过桡动脉留置针采集6 mL血液标本,4 ℃、4 000 r/min离心20 min获取血清标本,血清于-80 ℃保存备用。采用硫代巴比妥酸法测定丙二醛(MDA)水平,双抗体夹心酶联免疫吸附试验(ELISA)法检测神经元特异性烯醇化酶(NSE)、肿瘤坏死因子(TNF)-α、白细胞介素(IL)-1β水平;各检测试剂盒均购自上海酶联生物科技有限公司。
1.4 观察指标 (1)术前1 d,术后1、3 d 应用MMSE 对患者进行认知功能评分。(2)记录术后苏醒时间(麻醉药停用至能完成指令动作的间隔时间)和拔管时间(停用麻醉维持药至拔除气管导管的间隔时间)。(3)观察术中心动过缓、低血压,术后恶心、呕吐等不良反应发生情况。
1.5 统计学方法 采用SPSS 19.0软件进行统计分析。符合正态分布的计量资料以±s表示,2 组间比较采用独立样本t检验;重复测量的计量资料采用重复测量资料的方差分析;计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
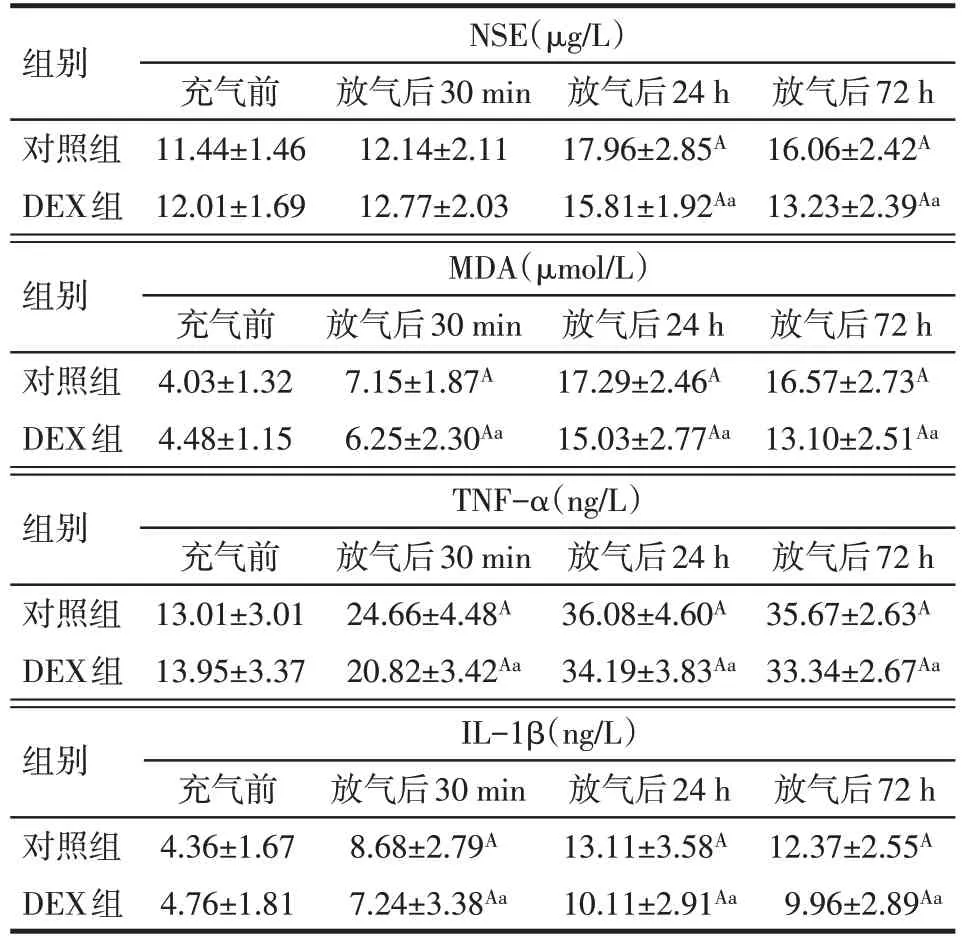
2.1 2组不同时间点血清NSE、MDA、TNF-α、IL-1β水平比较 不同干预方式与时间效应对血清NSE、MDA、TNF-α、IL-1β表达水平的影响具有交互作用(P<0.05)。时间效应:与止血带充气前比较,2组患者血清NSE 水平止血带放气后24 h、72 h 增加,MDA、TNF-α、IL-1β 水平止血带放气后30 min、24 h、72 h 增加(P<0.05)。组间比较:止血带充气前,2 组NSE、MDA、TNF-α、IL-1β 差异均无统计学意义;从放气后24 h始DEX组较对照组NSE水平降低,而MDA、TNF-α、IL-1β 水平从放气后30 min 即开始降低(P<0.05),见表2。
Tab.2 Comparison of serum levels of NSE,MDA,TNF-α and IL-1β between two groups表2 2组患者不同时点血清NSE、MDA、TNF-α、IL-1β水平比较(n=48,±s)
Tab.2 Comparison of serum levels of NSE,MDA,TNF-α and IL-1β between two groups表2 2组患者不同时点血清NSE、MDA、TNF-α、IL-1β水平比较(n=48,±s)
NSE:F组间=20.923**,F时间=108.094**,F交互=16.170**;MDA:F组间=37.528**,F时间=727.615**,F交互=16.405**;TNF-α:F组间=21.615** ,F时间=981.776** ,F交互=7.975** ;IL-1β:F组间=27.390**,F时间=189.411**,F交互=9.966**;**P<0.01;A与止血带充气前比较,a与对照组比较,P<0.05;各组内止血带放气后各时间点间不作比较
组别对照组DEX组NSE(μg/L)充气前11.44±1.46 12.01±1.69放气后30 min 12.14±2.11 12.77±2.03放气后24 h 17.96±2.85A 15.81±1.92Aa放气后72 h 16.06±2.42A 13.23±2.39Aa组别对照组DEX组MDA(μmol/L)充气前4.03±1.32 4.48±1.15放气后30 min 7.15±1.87A 6.25±2.30Aa放气后24 h 17.29±2.46A 15.03±2.77Aa放气后72 h 16.57±2.73A 13.10±2.51Aa组别对照组DEX组TNF-α(ng/L)充气前13.01±3.01 13.95±3.37放气后30 min 24.66±4.48A 20.82±3.42Aa放气后24 h 36.08±4.60A 34.19±3.83Aa放气后72 h 35.67±2.63A 33.34±2.67Aa组别对照组DEX组IL-1β(ng/L)充气前4.36±1.67 4.76±1.81放气后30 min 8.68±2.79A 7.24±3.38Aa放气后24 h 13.11±3.58A 10.11±2.91Aa放气后72 h 12.37±2.55A 9.96±2.89Aa
2.2 2组不同时间点MMSE评分比较 时间效应和干预措施间无交互作用(P>0.05)。时间效应:与术前1 d 比较,2 组术后1 d、3 d 的MMSE 评分均降低(P<0.05);组间比较:术后1 d、3 d,DEX组较对照组MMSE评分均升高(P<0.05),见表3。
Tab.3 Comparison of MMSE scores at different time points between two groups表3 2组不同时间点MMSE评分比较 (n=48,分,±s)

Tab.3 Comparison of MMSE scores at different time points between two groups表3 2组不同时间点MMSE评分比较 (n=48,分,±s)
F组间=23.793,F时间=52.081,均P<0.01;F交互=2.350,P>0.05;A与术前1 d比较,a与对照组比较,P<0.05
组别对照组DEX组术前1 d 27.15±1.98 27.69±2.07术后1 d 24.85±1.83A 26.35±2.01Aa术后3 d 23.81±2.08A 25.46±1.95Aa
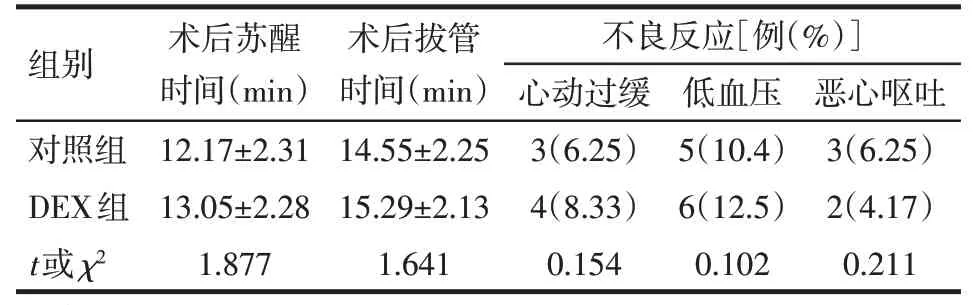
2.3 2 组术后苏醒时间、拔管时间以及不良反应发生情况 2组苏醒时间、拔管时间以及心动过缓、低血压、恶心呕吐不良反应的构成差异均无统计学意义,见表4。
Tab.4 Comparison of postoperative awake time,extubation time and adverse reactions between two groups表4 2组术后苏醒时间、术后拔管时间、不良反应发生情况比较(n=48,±s)
Tab.4 Comparison of postoperative awake time,extubation time and adverse reactions between two groups表4 2组术后苏醒时间、术后拔管时间、不良反应发生情况比较(n=48,±s)
均P>0.05
组别对照组DEX组t或χ2术后苏醒时间(min)12.17±2.31 13.05±2.28 1.877术后拔管时间(min)14.55±2.25 15.29±2.13 1.641不良反应[例(%)]心动过缓3(6.25)4(8.33)0.154低血压5(10.4)6(12.5)0.102恶心呕吐3(6.25)2(4.17)0.211
3 讨论
NSE 是神经损伤早期敏感标志物,当神经受损后可释放NSE进入脑脊液,透过血-脑屏障进入血液循环,故通过检测血液中的NSE 有助于判断神经受损情况[7-8]。本研究结果显示,与止血带充气前比较,DEX 组止血带放气后30 min NSE 未见明显增加,而止血带放气后24 h、72 h患者血清中NSE水平明显增加,考虑原因可能为手术或止血带产生的氧化应激产物、炎性因子需经过一段时间才能造成中枢神经系统的损害。Bindra 等[9]在癫痫手术中应用DEX,与生理盐水组比较,DEX 组术后24 h、48 h 患者血清NSE 水平明显降低。本研究结果显示,与对照组比较,经DEX干预后NSE水平在止血带放气后24 h、72 h明显降低,表明DEX用于糖尿病老年患者止血带下肢手术可减轻中枢神经损害。
骨科手术使用止血带导致的脂质和DNA 氧化损伤产物MDA 以及炎性细胞因子TNF-α、IL-1β、IL-6 等在局部聚积,止血带放气后以上产物进入血液循环,并侵入中枢神经系统,从而引发炎症反应,损害神经系统的结构和功能[10]。糖尿病患者氧化应激水平显著增加,当经历上述过程时,中枢神经系统更容易受到损害。本研究结果显示,止血带放气后30 min、24 h、72 h 血清中MDA、TNF-α、IL-1β 水平较止血带充气前明显升高,表明患者处于过度氧化应激及炎症反应中。Huang 等[11]研究显示,全膝关节置换患者使用止血带后发生了过度的炎症反应。另外,本研究显示,与对照组比较,DEX 组止血带放气后30 min、24 h 及72 h,MDA、TNF-α、IL-1β 水平明显降低,表明DEX可抑制氧化应激及炎症反应。
MMSE 是常用的认知评价量表,主要用于整体认知功能的筛查,该量表操作简便,耗时短,临床应用广泛。本研究结果显示,与术前比较,2组患者术后1 d、3 d的MMSE评分降低,表明患者认知功能受到了损害。本研究参照Cheng等[12]的方法并结合临床实践予以患者DEX 0.5 μg/kg作为负荷剂量,继之以0.5 μg/(kg·h)持续输注,与对照组比较,DEX组术后1 d、3 d的MMSE评分增高,表明DEX可改善这类患者的术后认知功能。
有研究认为,DEX 或可通过抑制中枢神经系统小胶质细胞释放炎症介质、上调抗凋亡蛋白Bcl-2及增强胆碱能抗炎通路等途径发挥抗炎作用,从而保护中枢神经功能,降低患者围手术期POCD 的发生率[13-14]。本研究显示,术后1 d、3 d,DEX组较对照组MMSE 评分升高,2 组苏醒时间、拔管时间以及心动过缓、低血压、恶心呕吐的差异均无统计学意义,表明DEX 提高了糖尿病老年患者止血带下肢手术后1 d、3 d 的MMSE 评分,结合血清中NSE、MDA、TNF-α、IL-1β水平降低,提示DEX治疗机制可能与其抗炎、抗氧化等作用有关。
综上所述,DEX 用于糖尿病老年患者下肢止血带手术可降低血清NSE 水平、减轻氧化应激及炎症反应,改善术后认知功能,而且不会影响苏醒时间和拔管时间,不增加药物不良反应的发生率。
