MR高清扩散加权成像在甲状腺相关性眼病诊断中的应用
2020-12-04王斐斐程敬亮张晓楠王琳琳文宝红
王斐斐,程敬亮,张 焱,张晓楠,王琳琳,文宝红
0引言
甲状腺相关性眼病(thyroid associated ophthalmopath,TAO)是一种发病率极高的眼眶疾病。调查表明[1],TAO的发病率居于成年眼眶疾病的第1位,约为20%。患者多因眼球突出、眼睑肿胀及视力下降而就诊,具有较高的致盲率,对其工作、学习及生活质量均造成了严重影响[2]。及时对TAO做出有效的诊断,并采取治疗是改善病情、降低致盲率的关键,明确TAO活动性分期对临床治疗方法的选择具有重要意义。常规区分TAO活动性是根据临床活动性评分(clinical activity score,CAS),但该方式可能会存在一定的主观性,因此有必要寻求一种更为客观的评价方法。影像学检查是TAO疾病诊断过程中的重要工具,磁共振(magnetic resonance,MR)作为一项较新的医学成像技术,以多方位、多参数和无放射的优势被广泛应用于临床疾病的诊疗中[3]。磁共振扩散加权成像(diffusion weighted imaging,DWI)是目前唯一可以检测活体组织内水分子扩散运动的无创方法,高清DWI即读出方向分段采样技术(readout segmentation of long variable echo-trains,RESOLVE)-DWI,具有较高的空间分辨率和低磁敏感伪影,优于常规DWI,可为疾病的诊断提供更加准确、客观的信息[4]。目前临床关于RESOLVE-DWI在恶性肿瘤诊断、治疗及预后判断应用中的研究较多,而关于其在TAO疾病诊疗中的应用研究较少。为此,本研究主要分析RESOLVE-DWI在TAO诊断中的应用及对其活动性的预测价值,以期为TAO辅助诊断方式的选择提供参考。
1对象和方法
1.1对象选取2017-01/2019-12在我院就诊的TAO患者82例155眼,其中女65例,男17例;年龄28~75(平均54.01±6.12)岁;单眼患病9例9眼,双眼患病73例146眼;甲状腺功能亢进型、甲状腺功能减退型、甲状腺功能正常型分别为55、22、5例;甲状腺原发病病程2~12(平均6.20±1.45)a;TAO病程0.2~2.8(平均0.78±0.16)a。另选取同期收治的无TAO初诊Graves病患者50例100眼,其中女40例,男10例;年龄26~71(平均53.45±6.00)岁;甲状腺功能亢进型、甲状腺功能减退型、甲状腺功能正常型分别为30、15、5例;甲状腺原发病病程3~9(平均6.14±1.20)a。两组性别、年龄、甲状腺功能类型、甲状腺原发病病程比较,差异均无统计学意义(P>0.05)。纳入标准:(1)TAO组均符合Frueh诊断标准[5];(2)入院后均实施RESOLVE-DWI检查;(3)入院前3mo内未接受免疫治疗、球后放射治疗等相关治疗手段。排除标准:(1)伴有眶后占位病变、外伤等其他眼部疾病者及高血压、糖尿病等相关眼底并发症者;(2)伴有自身免疫性疾病者;(3)既往有眼眶减压术等眼部手术史者。研究在实施前已获得医院伦理委员会批准,患者本人对于此次研究内容均知情同意。
1.2方法
1.2.1 TAO诊断参照Frueh诊断标准:(1)明确存在甲状腺病史,眼球突出,突出度≥20mm,眼睑退缩,睑裂增大>11mm,眼外肌受累,≥1条眼外肌为限制性病变,影像学检查显示单眼或双眼眼外肌肥大;(2)眼球突出、眼睑退缩、眼外肌受累3个体征均出现,≥2个体征为双眼均存在;(3)眼球突出、眼睑退缩、影像学检查发现眼外肌肥大,3个体征中至少1眼存在≥2个体征。符合以上3个诊断标准中任一项即可诊断为TAO。CAS[6]:自发性眼球后疼痛、活动后眼球疼痛、结膜发红、泪阜肿胀、眼睑水肿、球结膜水肿、眼睑发红,以上每项均记为1分,CAS≥3分为活动期,否则为非活动期。
1.2.2 MR检查使用西门子Prisma 3.0T磁共振设备,头颅64通道相控阵线圈。常规行眼眶MR平扫,扫描参数如下:冠状位TSE FS-DIXON T2WI(TR 4050ms,TE 79ms,层厚3mm,层数23),横轴位TSE FS-DIXON T2WI(TR 3000ms,TE 79ms,层厚3.5mm,层数15),横轴位FL2D T1WI(TR 160ms,TE 2.46ms,层厚3.5mm,层数15),斜矢状位TSE FS-DIXON T2WI(TR 3710ms,TE 79ms,层厚3mm,层数14),FOV 200mm×200mm。冠状位扫描定位线垂直于硬腭,横轴位扫描定位线平行于听呲线,斜矢状位扫描定位线平行于视神经长轴。RESOLVE-DWI序列扫描采用横轴位,扫描参数:TR 3300ms,TE 54ms,层厚4mm,间距1.2mm,层数24,b值取0、1000s/mm2,FOV 220mm×220mm,矩阵160×160。
图像分析:所得原始图像输入后台处理工作站,扫描完成后选取自动产生表观扩散系数(apparent diffusion coefficient,ADC)图,在ADC图上测量ADC值,参考T2WI和T1WI图像,选择眼外肌增粗显示最明显(分析的重点或病变疑似区)的层面,手动勾画圆形感兴趣区域(region of interest,ROI)获得ADC值,测量3次,结果取平均值,见图1~6。

图1~4 冠状位T2WI、冠状位脂肪抑制T2WI、横轴位T1WI、横轴位脂肪抑制T2WI,显示双侧眼外肌均明显增粗,呈等T1长T2信号;图5~6横轴位RESOLVE-DWI、ADC图,对照图1~4,测量内直肌ADC值。
1.2.3可能影响TAO活动性相关因素资料收集统计TAO患者非活动期与活动期的一般资料差异,包括年龄、性别、吸烟、饮酒、体质量指数(body mass index,BMI)、TAO家族史、TAO病程、甲状腺原发病病程、ADC值、美国甲状腺学会颁布的分级标准(N无眼征和症状,O仅有眼征而无症状,S软组织受累的症状及炎症,P眼球突出>18mm,E眼外肌受累、眼球运动障碍、复视,C角膜受累,S视神经受累、视力障碍,NOSPECS)分级、眼外肌厚度、眼球突出度、眼眶面积、甲状腺功能指标[三碘甲状腺原氨酸(free triiodothyronine,FT3)、血清游离甲状腺素(free thyroxine,FT4)、血清促甲状腺素(thyrotropin-releasing hormone,TSH)]、视力(LogMAR)、眼压。
1.2.4 Logistic回归分析将可能影响TAO活动期的相关因素作为自变量(X),TAO活动期为因变量(Y),TAO活动期=1,非活动期=0,进行赋值,赋值结果见表1。
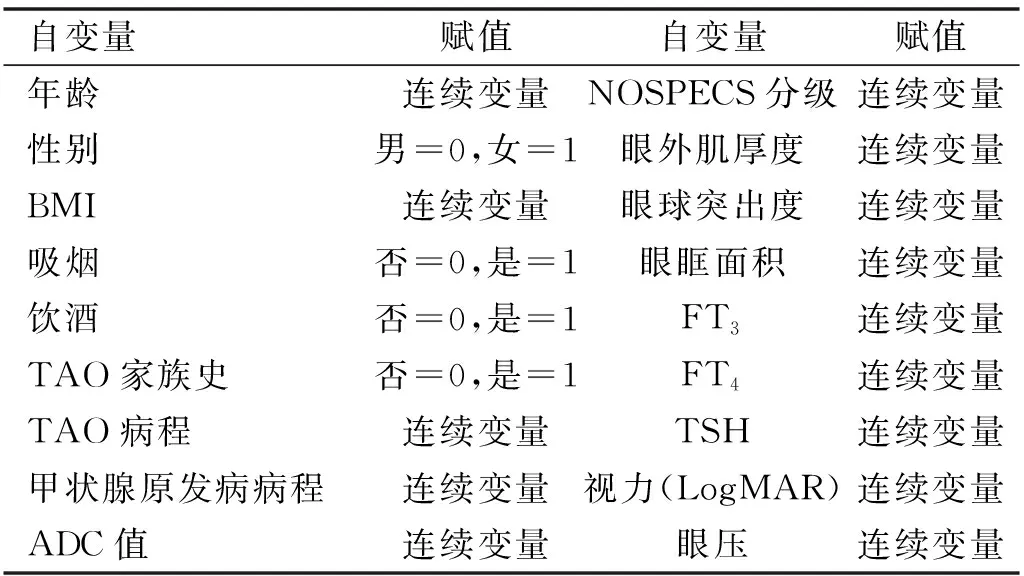
表1 自变量赋值结果

2结果
2.1 TAO组与对照组的ADC值比较TAO组、对照组的ADC值分别为(1.535±0.125)×10-3、(1.102±0.105)×10-3mm2/s,TAO组的ADC值更大,差异具有统计学意义(t=20.475,P<0.001)。
2.2 RESOLVE-DWI对TAO的诊断价值分析ROC曲线显示,RESOLVE-DWI的ADC值诊断TAO的最佳截断点为1.302×10-3mm2/s,其灵敏度为87.10%、特异度为81.94%、AUC(95%CI)为0.895(0.781~0.975),见图7。
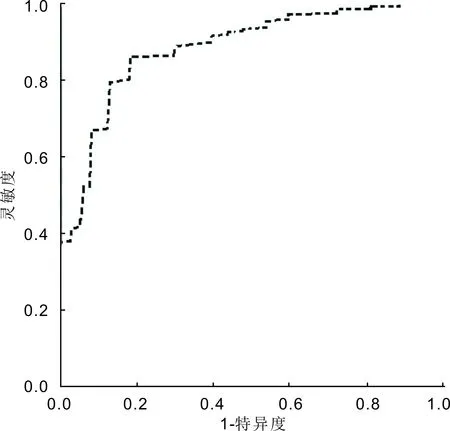
图7 RESOLVE-DWI诊断TAO的ROC曲线。
2.3 TAO活动期与非活动期的可能影响因素差异对比TAO组患者中,有53例101眼CAS评分≥3分,为活动期,其余均为非活动期。TAO活动期的年龄、NOSPECS分级、ADC值均大于非活动期(P<0.05),TAO活动期与非活动期的性别、吸烟、饮酒、TAO家族史构成比,BMI、TAO病程、甲状腺原发病病程、眼外肌厚度、眼球突出度、眼眶面积、FT3、FT4、TSH、视力、眼压比较,差异均无统计学意义(P>0.05),见表2。
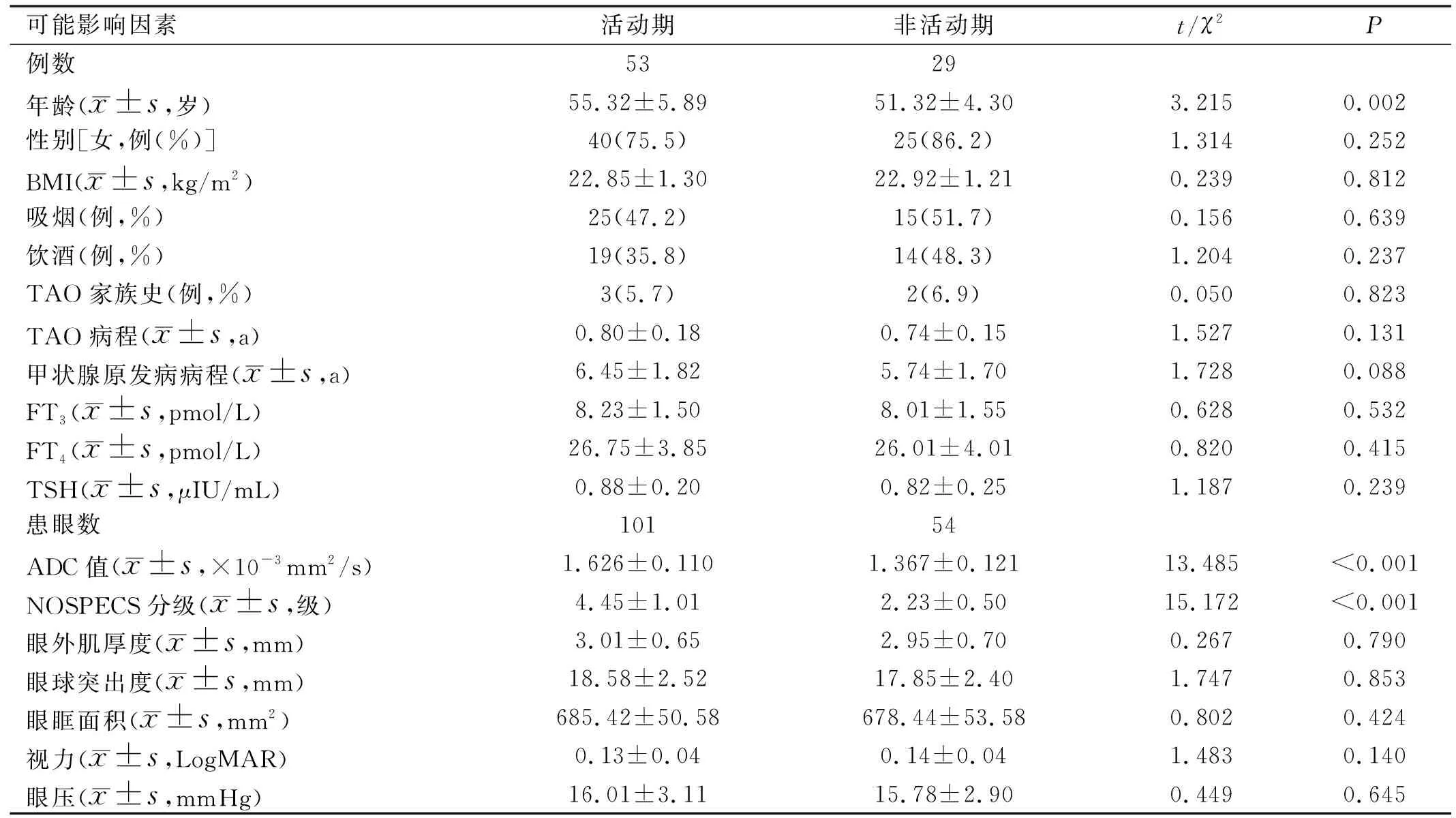
表2 TAO活动期与非活动期的可能影响因素差异对比
2.4 Logistic回归分析影响TAO活动性的危险因素经Logistic回归分析显示,年龄、ADC值、NOSPECS分级是影响TAO活动性的危险因素(P<0.05),见表3。

表3 Logistic回归分析影响TAO活动性的危险因素
2.5 ROC曲线分析RESOLVE-DWI对TAO活动性的预测价值ROC曲线结果,RESOLVE-DWI预测TAO活动性的ADC值最佳截断点为1.522×10-3mm2/s,其灵敏度为82.58%,特异度为76.77%、AUC(95%CI)为0.801(0.732~0.920),见图8。

图8 RESOLVE-DWI预测TAO活动性的ROC曲线图。
3讨论
TAO是一种与丘脑下部-垂体-甲状腺轴相关的、极其复杂的自身免疫性疾病,确切病因尚未明确,仍是临床治疗的难点。研究认为[7],TAO的病理变化为眼外肌的某些抗原受淋巴细胞或免疫球蛋白攻击自身抗原,抗原、抗体复合物沉积于眶内软组织,引起淋巴细胞浸润,释放大量炎症因子,造成眼眶组织水肿、眼球突出等症状。目前TAO的治疗根据其活动性分期决定,活动期的TAO对糖皮质激素、免疫抑制药及局部放射治疗较为敏感,非活动期则多采用手术治疗[8]。因此早期对TAO做出诊断,明确其活动分期,对于治疗方案的制定及预后判断有重要意义。
DWI是一种无创检测活体组织内水分子扩散运动的MR功能成像技术,能够在分子水平上反映组织的病理改变,目前已广泛应用于头颈部病变的研究[9]。TAO患者因炎症组织的浸润、水肿,增厚的眼外肌中水含量增多,扩散能力增强,ADC值较高[10]。本研究中显示TAO组的ADC值大于对照组,说明基于RESOLVE-DWI的ADC值测量有助于对TAO做出诊断。Kilicarslan等[11]研究显示Graves眼病患者的眼外肌ADC值均高于对照组,与本研究的结果一致,证实DWI的ADC值可为TAO的早期受累诊断提供依据。常规MR的DWI采用回波平面成像序列(echo-planar imaging,EPI),扫描速度快,但磁敏感伪影较大,眼眶周围空腔组织器官的磁敏感效应,影响局部磁场的信号强度,导致图像变形,影响ADC的测量结果[12]。RESOLVE-DWI对读出方向进行分段采样,利用全面自动校准部分并行采集技术,减少了相位编码方向的采样数量,缩短了数据采集时间,并能避免图像磁敏感伪影及图像变形,具有分辨率更高的图像质量[13]。房加高等[14]研究显示,与EPI-DWI比较,RESOLVE-DWI对眼眶占位性病变信噪比、相对噪声比更高,说明RESOLVE-DWI具有更高的扩散图像质量,对于ADC值的测量无影响。本研究结果中RESOLVE-DWI的ADC值诊断TAO的最佳截断点为1.302×10-3mm2/s,AUC为0.895,说明RESOLVE-DWI的ADC值测量对于诊断TAO有较高的价值。
本研究结果中TAO活动期的年龄、NOSPECS分级、ADC值均大于非活动期,Logistic回归分析证实以上均是影响TAO活动期的危险因素。ADC值反映了局部组织内水分子的运动和交换功能,甲状腺的基本功能单位是甲状腺滤泡,滤泡上皮弥漫增生,泡腔内胶质少而稀薄,利于水分子的扩散,ADC值升高。另外TAO患者在疾病活动期,大量炎症因子释放,导致组织浸润、水肿,微循环的灌注增加,甲状腺内血管增生,ADC值升高。Lingam等[15]研究证实Graves眼病患者非回波DWI的ADC值与活跃期眼外肌的MR信号强度之间有明显的正相关,说明DWI的ADC值定量评估与Graves眼病的活动性有良好的相关性。梁翠等[16]认为,TAO的严重程度与年龄呈正相关,与本研究观点相近,分析原因可能是由于随着年龄的增加,机体免疫力下降,对免疫损伤的耐受性差,眼外肌受累更为多见,而年轻TAO患者以脂肪增生型多见,今后可进一步研究RESOLVE-DWI在眼外肌增生型和脂肪增生型方面的差异。NOSPECS分级反映疾病的受累、体征严重程度,在活动期,炎症反应严重,症状体征更加明显。另外本研究ROC曲线分析显示RESOLVE-DWI的ADC值预测TAO活动性的最佳截断点为1.522×10-3mm2/s,AUC为0.801。在学者陈文等[17]研究中显示,TAO患者的4条眼外肌ADC值高于正常组,且活动期ADC值高于非活动期,以ADC值≥1.40×10-3mm2/s判断TAO活动期的AUC为0.766,与本研究结果相近,以上分析与结果说明RESOLVE-DWI的ADC值测量对预测TAO疾病的活动性有良好的临床价值。
综上所述,RESOLVE-DWI的ADC值测量对于诊断TAO和预测疾病的活动性具有一定的临床价值,在今后TAO的临床诊疗中,可将RESOLVE-DWI的ADC测量值作为疾病诊断及活动性评价的客观参考依据。本研究不足之处是横轴位DWI扫描优势是对内、外直肌的显示,部分增厚不明显的上、下直肌观察可能受限,有必要进一步对横轴位及冠状位DWI扫描图像做对照分析研究。
