微创颅内血肿清除术联合术后尿激酶溶解治疗基底核区高血压脑出血的效果及对神经功能、预后的影响研究
2020-11-30李少泉彭文龙白丽梅郑志霞于金然
李少泉,彭文龙,张 维,白丽梅,郑志霞,于金然
高血压脑出血(hypertensive intracerebral hemorrhage,HICH)是指非外伤性、脑血管畸形、脑动脉瘤或血液系统等疾病时,因血压升高导致脑内血管破裂出血的一种疾病[1]。HICH绝大多数是高血压病伴发的脑小动脉病变在血压骤升时破裂所致;是高血压病最严重的并发症,男性发病率稍高,多见于50~70岁中、老年人,高发部位为基底核区,但近年来年轻患者发病率有上升趋势[2]。
及时有效降低颅内压及缓解颅内血肿对周围正常脑组织的压迫效应是HICH患者抢救的重要原则[3]。既往临床对HICH开展治疗所采取的方式主要为传统开颅血肿清除去骨瓣减压术,该术式具有术野清晰、能及时清除血凝块、术后脑功能恢复佳等优点,但其会对患者造成较大的手术创伤,不利于其术后康复[4]。近年来,随着微创技术的飞速发展,微创颅内血肿清除术凭借微创、对脑组织保护效果好、术后恢复快等优点已成为临床治疗HICH的重要手段,并取得了较满意的临床疗效[5]。但微创颅内血肿清除术也难以将所有血肿清除,残留血肿仍然可以导致局部水肿及炎性反应,可能会对患者预后造成不利影响[6]。文献报道,术后给予尿激酶溶解治疗可直接作用于内源性纤维蛋白溶解系统,促进血肿液化引流,使血肿能更快地被吸收,缩短患者病程[7]。
尿激酶是一种酶蛋白,可有效提高血管人脂联素酶活性,抑制血小板聚集并预防血栓形成,作用于颅内血肿可有效促进血肿溶解并避免对周围脑功能区造成影响[8]。故此,本文以2016年4月—2018年4月我院收治的80例HICH患者为研究对象,对比观察微创颅内血肿清除术联合术后尿激酶溶解治疗基底核区HICH的效果及对神经功能、预后的影响,旨在更好地指导临床治疗。现报告如下。
1 资料与方法
1.1纳入及排除标准
1.1.1纳入标准:符合中华医学会制定的HICH诊断标准[9];高血压病史≥5年;年龄>40岁;入院时头颅CT示颅内出血部位位于基底核区,且出血量30~50 ml;入院时格拉斯哥昏迷量表(Glasgow coma scale, GCS)评分8~14分;发病后2 h内就诊,具有手术适应证;临床资料完整。
1.1.2排除标准:伴脑干功能衰竭者;伴凝血系统疾病及严重出血倾向者,近1个月内服用抗凝或促凝药物者;因颅内动脉瘤及动静脉畸形引起血肿者;伴心肝肾等重要脏器功能障碍者;伴活动性感染、自身免疫性疾病者;有颅内手术史者;临床资料欠缺者。本研究经医院伦理委员会审批同意。
1.2一般资料 选取2016年4月—2018年4月我院收治的80例HICH患者为研究对象,男49例,女31例;年龄45~68(62.2±6.0)岁;吸烟史29例;高血压病史6~17(11.3±5.4)年;颅内出血量32~49(43.7±5.1)ml;体重指数为20.1~25.4(22.2±1.5)kg/m2;收缩压为148.4~185.3(162.5±16.8)mmHg;舒张压为94.7~118.5(96.3±4.4)mmHg。根据治疗方法分为观察组和对照组,每组40例。观察组采用微创颅内血肿清除术联合术后尿激酶溶解治疗;对照组采用传统开颅血肿清除去骨瓣减压术治疗。2组年龄、性别、吸烟史等一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。
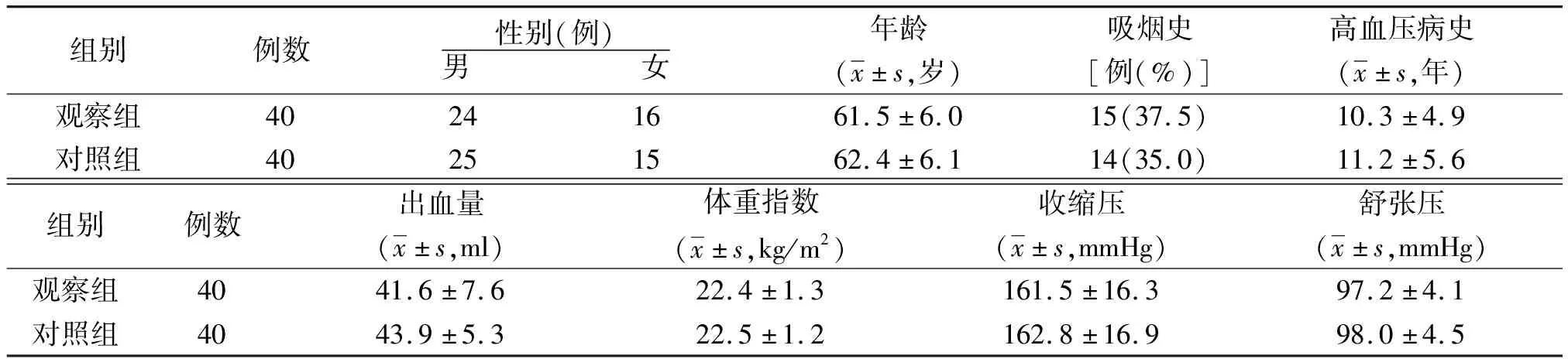
表1 2组基底核区HICH患者一般资料比较
1.3治疗方法
1.3.1常规治疗方法:2组入院后均予吸氧、纠正水电解质紊乱和酸碱失衡、脱水降颅压、调控血压等常规治疗。同时密切观察患者的生命体征并完善术前相关检查;均于入院12 h内手术,手术均由同一组医师施行。
1.3.2观察组采用微创颅内血肿清除术联合术后尿激酶溶解治疗:术前行头颅CT扫描确定血肿最大层面,以此中心为颅表穿刺点,注意避开重要功能区及大血管,测量血肿最大层面中心与颅表穿刺点的距离,选择长度合适的YL-1型一次性颅内血肿穿刺针(北京福特有限责任公司生产)。2%利多卡因局部麻醉,患者取仰卧位,头颅偏向健侧,将钻芯套入穿刺针里并固定,沿穿刺点垂直或平行矢状面钻入,钻透颅骨后用塑料针芯替换金属内芯,待穿刺针穿刺血肿腔成功后,置入多侧孔软性硅胶管,头皮下潜行3 cm将引流管固定并缓慢抽吸。一般首次抽吸总出血量1/3即可,再经血肿穿刺针注入0.9%氯化钠注射液反复冲洗至冲洗液清亮,于三通阀处接引流袋,术毕。术后12 h将注射用尿激酶(南京南大药业有限责任公司生产,国药准字H20046252)3万U溶于0.9%氯化钠注射液4 ml中注入血肿腔,关闭引流管4 h后开放,每日2~3次,每次间隔6 h。治疗过程中及时复查头颅CT动态,了解血肿消除情况,并根据结果调整引流管留置深度,引流7 d后拔除引流管。术后予降血压药物维持血压稳定,必要时加用甘露醇及呋塞米等脱水药降颅压,以减少脑水肿和再出血的发生。
1.3.3对照组采用传统开颅血肿清除去骨瓣减压术治疗:患者气管插管全麻,取仰卧位,头颅偏向健侧。于颞部做一长3~5 cm马蹄形切口,常规切开硬膜,并于颞中回或颞上回做一3 cm皮质切口,电凝止血后到达病灶处,用吸引器将血凝块充分吸除。同时于血肿腔内常规置入引流管,去除骨瓣,术后持续引流3~5 d。术后处理措施同观察组。
1.4观察指标
1.4.1临床疗效:显效为治疗后1周复查头颅CT示颅内血肿较前减少≥2/3,病残程度0级,生活可自理;有效为治疗后1周复查头颅CT示颅内血肿较前减少1/3~2/3,占位效应减轻,生活一定程度自理;无效为治疗后1周复查头颅CT示颅内血肿较前减少<1/3,生活不能自理,病情加重甚至死亡[10]。总有效率=(显效+有效)/总例数×100%。
1.4.2神经功能缺损评分:2组治疗前及治疗后14 d参照美国国立卫生研究院卒中量表(national institute of health stroke scale, NIHSS)评估神经功能缺损程度,该量表包括水平凝视功能、意识、面肌、语言、手肌力、上肢肌力、下肢肌力、步行能力8个项目,评分越高表示神经功能缺损程度越重[11]。
1.4.3生活能力评估:2组治疗前及治疗后6个月采用Barthel指数来评估日常生活能力恢复情况。Barthel量表包括饮食、修饰、洗澡、如厕、控制大小便、穿衣、床椅转移、平地行走、上下楼梯等项目,每个项目0~15分,分值越高说明患者日常的生活能力越好[12]。
1.4.4并发症:治疗后1个月比较2组尿路感染、肺部感染、颅内感染、消化系统出血、深静脉血栓形成等发生情况。

2 结果
2.1临床疗效比较 观察组总有效率高于对照组,差异有统计学意义(P<0.05)。见表2。

表2 2组基底核区HICH患者临床疗效比较[例(%)]
2.2NIHSS评分比较 2组治疗前NIHSS评分比较差异无统计学意义(P>0.05)。2组治疗后NIHSS评分均较治疗前降低,且观察组低于对照组(P<0.05)。见表3。

表3 2组基底核区HICH患者治疗前后NIHSS评分比较分)
2.3Barthel指数比较 2组治疗前Barthel指数比较差异无统计学意义(P>0.05)。2组治疗后Barthel指数均较治疗前升高,且观察组高于对照组(P<0.05)。见表4。

表4 2组基底核区HICH治疗前后Barthel指数比较分)
2.4并发症比较 观察组并发症总发生率低于对照组,差异有统计学意义(P<0.05)。见表5。
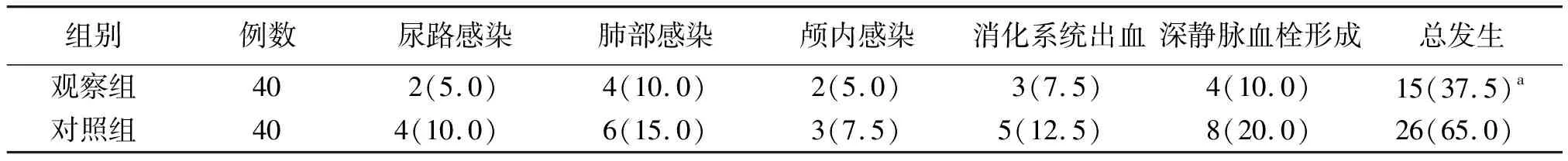
表5 2组基底核区HICH并发症发生情况比较[例(%)]
3 讨论
HICH的发病率在脑血管病中仅次于脑梗死,位居第二位,但病死率却占脑血管疾病的首位。高血压所致脑小动脉的微型动脉瘤或玻璃样变,是脑血管破裂出血的病理基础[13-15]。临床资料表明,HICH患者多存在颅内压升高现象,其原因是血肿的占位效应、继发性脑水肿和脑脊液循环梗阻导致的急性梗阻性脑积水[16]。颅内压升高是HICH患者死亡的重要原因,同时也是出血后引起血压持续升高的主要原因。
既往对于血肿量≥30 ml的HICH患者常采用手术治疗,手术的目的是清除血肿和减压,从而缓解血肿对脑组织的压迫及改善脑部血流动力学,解除威胁生命的脑疝并尽可能减少后遗症的发生。既往HICH的主要术式为开颅血肿清除去骨瓣减压术,虽然其手术视野广,电凝止血效果好,术后再出血率较低;但该术式创伤较大,尤其对于年纪较大的患者,体质和脏器功能代偿能力均较差,手术风险较大[17-19];此外,术中可能对脑部血管造成刺激,引发神经二次损伤。近年来,随着微创技术的飞速发展,微创颅内血肿清除术凭借微创、对脑组织保护效果好、术后恢复快等优点已成为临床治疗HICH的重要手段,并取得了较满意的临床疗效[20]。文献报道,与传统开颅血肿清除去骨瓣减压术相比,微创颅内血肿清除术手术时间短,损伤小,对脑深部血肿、年老体弱、一般情况差的患者非常适用,适应证较广[21]。但微创颅内血肿清除术也难以将所有血肿清除,残留血肿仍然可以导致局部水肿及炎性反应,可能会对患者预后造成不利影响。
近年研究显示,术后给予尿激酶溶解可直接作用于内源性纤维蛋白溶解系统,促进血肿液化引流,有效溶解血肿,缩短HICH患者的病程[22]。尿激酶是由人尿或人肾培养物制成的一种蛋白酶,是一种非选择性纤溶酶原激活剂,能激活血液中的纤维蛋白酶原,快速消耗血肿内纤维蛋白原以溶解血肿;而纤维蛋白酶原还能进一步对纤维蛋白原、凝血因子Ⅴ和凝血因子Ⅷ等进行降解,增进血栓溶解的同时还有利于神经功能恢复。有学者发现,HICH患者行微创颅内血肿清除时,先抽取血肿量的1/3左右,可在第一时间缓解对神经的压迫,保护神经功能;后通过连续性向血肿腔内注入尿激酶,进一步使血肿液化,再通过引流的方式可以最大化的清除脑部血肿[23-25]。本研究结果显示,观察组治疗总有效率高于对照组,2组治疗后NIHSS评分、Barthel指数均改善,且观察组改善程度显著优于对照组;观察组并发症发生率低于对照组。提示微创颅内血肿清除术联合术后尿激酶溶解治疗基底核区HICH效果好,安全性佳。
综上所述,微创颅内血肿清除术联合术后尿激酶溶解治疗基底核区HICH可提高临床疗效,有利于患者神经功能、日常生活能力恢复,且治疗安全性较好。
