床旁超声评估胃残余量在神经内科重症患者肠内营养中的应用*
2020-11-26凌颜胡敏
凌颜 胡敏
神经内科重症患者具有病情复杂,危急等特点,通常患者在历经休克、感染或重创等应激后,会出现胃肠道黏膜结构功能改变,造成肠功能障碍,甚至衰竭的可能[1-2]。其中胃肠动力障碍为主要临床表现,会对患者的肠内营养治疗构成极大影响。有研究指出,早期进行肠内营养可减少肺炎等并发症出现。但以往根据经验为患者计算所需能量实行肠内营养治疗,发生肠内营养过剩或不足的情况较多,极易引起误吸、反流等情况,最终造成肺炎出现;而营养过少患者无法获取所需热量,对其预后恢复的影响也是极大的[3]。因此,对重症患者施行胃残余量评估至关重要。因此,选取本院神经内科50 例重症患者,分别施行常规回抽胃液与床旁超声评估胃残余量,观察两组应用情况,为临床提供可靠建议,现报道如下。
1 资料与方法
1.1 一般资料 选取2018 年1 月-2020 年2 月本院神经内科重症患者50 例。纳入标准:年龄>18 周岁;入住ICU 48 h 内接受治疗;不存在肠内营养治疗禁忌证。排除标准:存在既往胃肠道手术史;胃肠肿瘤;入住ICU 前接受肠内营养治疗。按照随机数字表法将其分为对照组与观察组,各25 例。所有患者及家属均知情同意并签署知情同意书,本研究已经医院伦理委员会批准。
1.2 方法 观察组进行床旁超声评估胃残余量指导下肠内营养治疗。入院后由护理人员协助患者遵循医嘱完成血常规、血气分析、血生化及X 线片等常规检查。结合患者营养状态实行肠内营养治疗干预。采用床旁B 超动态对患者的胃动力与胃排空情况进行详细观察,每次间隔4 h 检查。若超声检查胃动力正常,不存在胃排空障碍,可根据计划施行喂养。若超声检查胃动力较弱,胃排空速度缓慢,需适当减缓肠内营养供给速度。若超声检查超过3 次显示患者胃动力较弱,存在胃排空障碍,则表明患者难以耐受肠内营养,及时告知医师后变更营养支持干预。对照组进行常规回抽胃液与肠内营养。选用50 mL 的常规注射器评估患者胃内的残余量,每4 小时间隔检查,若胃内残余量超过200 mL,则继续计划喂养;若胃内残余量低于200 mL,则适当减缓肠内营养供给速度;若胃内残余量高于500 mL立即停止喂养。
1.3 观察指标与判定标准 (1)比较两组并发症发生情况,包括腹泻、吸入性肺炎、咳呛及食物反流等。(2)比较两组肠内营养达标时间、调整肠内营养时间及血浆总蛋白水平。肠内营养达标即接受肠内营养治疗至超过80%肠内营养目标;调整肠内营养时间即接受肠内营养治疗3 d 内,护理人员调整营养支持时间,血浆总蛋白水平正常标准60~80 g/L。(3)两组耐受肠内营养率及中断喂养发生率比较。
1.4 统计学处理 采用SPSS 21.0 软件对所得数据进行统计分析,计量资料用()表示,组间比较采用独立样本t 检验,组内比较采用配对t 检验;计数资料以率(%)表示,比较采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较 对照组男16 例,女9 例;年龄21~74 岁,平均(56.39±4.55)岁;BMI 17~26 kg/m2,平均(22.1±2.3)kg/m2。观察组男15 例,女10 例;年龄22~72 岁,平均(55.95±5.02)岁;BMI 18~24 kg/m2,平均(21.9±2.4)kg/m2。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组并发症发生情况比较 观察组并发症发生率低于对照组,差异有统计学意义(χ2=5.704 1,P=0.016 9),见表1。

表1 两组并发症发生情况比较
2.3 两组各营养指标比较 观察组肠内营养达标时间与调整肠内营养时间均短于对照组,且血浆总蛋白水平高于对照组,差异均有统计学意义(P<0.05),见表2。
表2 两组各项营养指标比较()
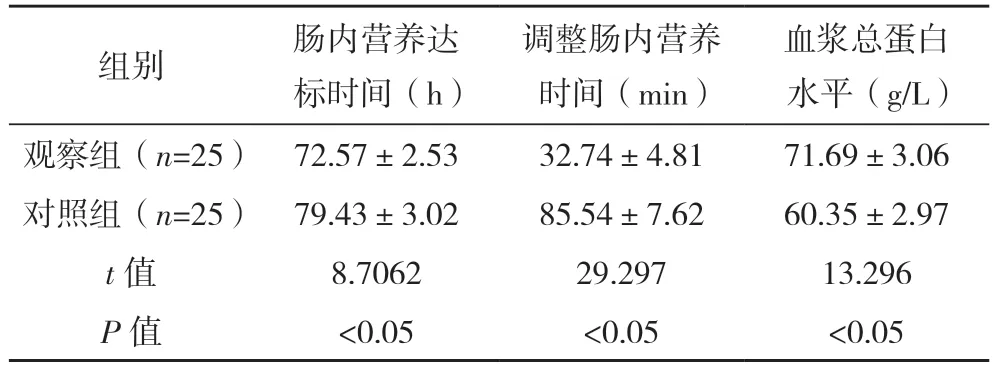
表2 两组各项营养指标比较()
2.4 两组耐受肠内营养率与中断喂养发生率比较 观察组耐受肠内营养率高于对照组,且中断喂养发生率低于对照组,差异均有统计学意义(P<0.05),见表3。

表3 两组耐受肠内营养率与中断喂养发生率比较 例(%)
3 讨论
神经内科重症患者均具有病情重、合并吞咽、昏迷、咳嗽反射功能减弱等特点,且伴有胃排空速度缓慢,对该类患者进行肠内营养治疗期间极易发生胃内液体潴留,造成食物反流、误吸等并发症出现,对患者的生命安全构成极大威胁[4-5]。因此,对重症患者施行肠内营养治疗期间,利用床旁超声实时评估胃残余量对治疗效果有至关重要的影响。为患者进行肠内营养治疗期间因胃动力减弱、输注的营养液每次都有部分残余在胃内,是造成胃潴留的主要原因,患者长期处于胃潴留状态下,不仅会对肠内营养治疗效果造成影响,同时还会诱发其他并发症的出现[6-7]。
超声评估法具有简便、无创性等优势,患者接受检查不会对其生理状态造成任何影响,且能在大部分患者的主观意识中有较高的接受程度,超声检测不仅避免其他方式存在的缺陷,同时有利于患者在肠内营养治疗期间进行实时评估指导,将患者胃排空情况如实客观地反映出来,医师则结合评估结果及时优化并调整患者的治疗方案,使其更加具有针对性、合理化,提高疾病康复效率[8-9]。本研究结果指出,接受床旁超声评估胃残余量指导患者,其并发症发生率低于常规干预患者。为神经内科重症患者进行床旁超声评估胃残余量指导肠内营养治疗,能充分保障治疗的科学性,防止因喂养量过多造成误吸的情况[10]。通过超声监测能够让医师对患者胃动力情况随时判断,提供合理、可靠的指导建议。在首次进行超声评估时,患者的肠内营养起始幅度较高,能够有效减少肠内营养达到的最大喂养速度用时,对预防并发症有积极作用,且能改善患者预后效果[11-13]。本研究结果指出,超声评估胃残余量指导肠内营养的患者,肠内营养达标时间与调整肠内营养时间均短于常规干预患者,且血浆总蛋白水平高于常规干预患者,差异均有统计学意义(P<0.05)。超声评估胃残余量患者的中断喂养发生率低于常规干预患者,耐受肠内营养率则高于常规干预者。原因分析如下:对照组接受的常规注射器抽吸胃液,虽然能够对胃内残余量及时判断,但存在胃管位置与患者体位等因素的影响,难以准确判断是否有胃潴留现象[14-15]。施行床旁超声评估胃残余量,该措施不具无创性,安全性极高,在符合患者生理状态的条件下,操作简便,能够重复操作。除此以外,超声能够实时监测患者胃内残余量,经检测结果为医师诊疗、护理人员调整喂食速度提供可靠依据[16-17]。在为患者进行鼻饲前均需检查胃残余量,若胃残余量>100 mL 需结合实际情况减慢喂养速度,调整喂养量,并制定针对性的肠内营养干预措施,在提高患者耐受肠内营养率的同时,可防止喂养时间增加,预见性地做好防止并发症工作,提供临床护理工作可靠、合理的建议[18-19]。
但值得注意的是,为患者进行超声检测胃肠道功能时会受到一些因素影响,例如存在上腹部手术史患者,在进行超声检测时会因切口敷料或腹带等因素,对探头平面扫查有一定影响,造成检测准确性降低[20];超声检查还会造成切口压痛,患者会主观感受痛苦;另外,部分重症患者伴有腹腔胀气,当腹腔内有较多积气也会对超声检测有影响,成像图会因气体干扰形成图像质量不清晰,也可能出现显示模糊,无法测量等问题。患者的运动呼吸频率也对连续性观察胃肠蠕动、胃窦的效果产生一定影响,医师的操作技术差错也对结果有影响,因此需要选定经验丰富的医师进行操作。
综上所述,在当下影像学技术超前发展的背景下,ICU 病房已逐步扩大了超声技术的使用范围,由于超声检查具有重复操作、无创性、可移动性、快速获取结果等诸多优势,在重症疾病诊断中有着不可撼动的地位优势。为神经内科重症患者施行床旁超声评估胃残余量指导肠内营养质量,不仅能够有效提高患者血浆总蛋白水平、耐受肠内营养率,还可减少中断喂养发生率,降低并发症发生率,缩短患者肠内营养达标时间与肠内营养治疗时间,对预后恢复有显著影响,值得在临床推广借鉴。
