宫缩乏力、前置胎盘与瘢痕子宫再妊娠产后出血的关联性分析
2020-11-25河南省南阳市第二人民医院473000靳博
河南省南阳市第二人民医院(473000)靳博
剖宫产、肌瘤剥除术是造成瘢痕子宫的主要原因,而近年随着二胎政策开放,瘢痕子宫再妊娠产妇逐渐增多,剖宫产率也增加,临床对瘢痕子宫再妊娠的危险性与并发症的防治也逐渐被重视[1]。其中产后出血是其严重并发症,由胎盘剥离面大量出血或产道损伤所致,严重危害产妇生命健康。因此有必要掌握瘢痕子宫再妊娠产后出血的相关危险因素,据此采取积极的预防措施,降低产后出血的发生。基于此,本研究分析宫缩乏力、前置胎盘与瘢痕子宫再妊娠产后出血的关联性。报告如下。
1 资料与方法
1.1 一般资料 回顾性选取2018年2月~2020年1月我院84例瘢痕子宫再妊娠产后出血产妇为观察组,选取同期84例瘢痕子宫再妊娠分娩时未发生产后出血的产妇为对照组。观察组,年龄25~44岁,平均(34.20±4.55)岁;孕周35~42周,平均(37.48±1.23)周。对照组,年龄25~45岁,平均(34.81±4.87)岁;孕周36~42周,平均(38.67±1.31)周。两组基线资料均衡可比(P>0.05)。纳入标准:均为经产妇,瘢痕子宫,行剖宫产分娩;临床资料完整,可正常沟通。排除标准:合并其他严重妊娠期并发症者;认知功能障碍不能配合调查者。
1.2 方法 两组均行子宫下段剖宫产术,硬膜外麻醉,在原剖宫产切口处切除瘢痕组织后,行纵行切口,依次产妇切开腹部组织,分离粘连部位,暴露子宫下段,切开子宫下段,分离子宫肌层10cm,取出胎儿,依次缝合腹壁。统一标准与方法收集两组年龄(25~34岁、35~45岁)、文化程度(初中及以下、高中至本科、研究生及以上)、宫缩乏力(有、无)、前置胎盘(有、无)等资料,进行分析。
1.3 观察指标 两组一般资料比较;瘢痕子宫再妊娠产后出血的多因素分析。
1.4 统计学分析 用SPSS22.0分析数据,计数资料用n(%)表示,χ2检验,等级资料采用Ridit分析,使用Logistic进行多因素回归分析,P<0.05表示有统计学意义。
2 结果
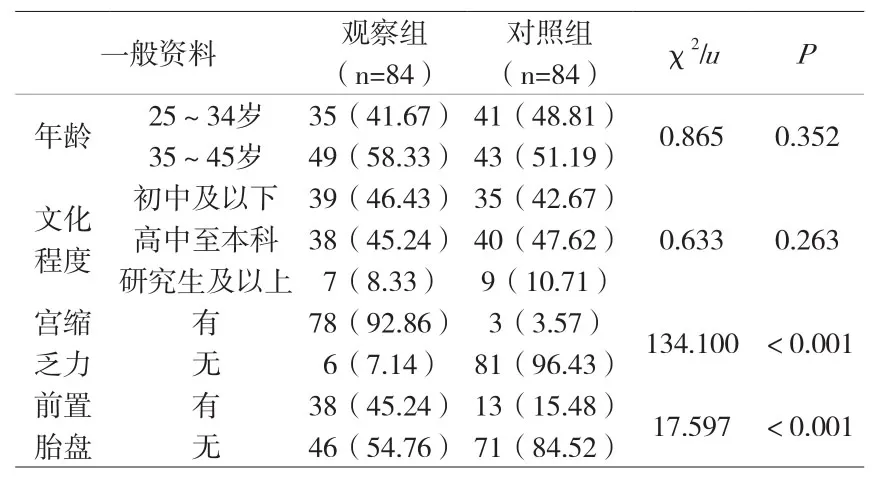
2.1 一般资料 两组年龄、文化程度对比无显著差异(P>0.05);两组宫缩乏力、前置胎盘比较差异显著(P<0.05)。见附表。
2.2 瘢痕子宫再妊娠产后出血的多因素分析 将瘢痕子宫再妊娠产后出血作为因变量,以宫缩乏力、前置胎盘作为自变量,纳入Logistic回归分析模型,可见宫缩乏力(OR值=7.112,95%CI为4.759~10.627,P<0.05)、前置胎盘(OR值=5.583,95%CI为3.782~8.243,P<0.05)是瘢痕子宫再妊娠产后出血的独立危险因素。
3 讨论
本研究Logistic多因素回归结果显示宫缩乏力、前置胎盘是瘢痕子宫再妊娠产后出血的独立危险因素(P<0.05),提示宫缩乏力、前置胎盘更易造成瘢痕子宫再妊娠产后出血的发生。子宫收缩乏力是瘢痕子宫再妊娠产后出血的关键危险因素,其OR值高达7.112,由于产妇子宫平滑肌纤维细胞失去正常收缩能力,引起子宫血窦关闭不良,造成产后大量出血,危及产妇生命,而母婴因素、手术因素等均可导致子宫扩张过度,故临床中应密切关注产妇生命体征,备好催产素、血液制品等,及时发现,及时解决子宫收缩乏力;前置胎盘更易引发瘢痕子宫再妊娠产后出血,疤痕子宫的子宫内膜、肌层受损,子宫蜕膜血管生长不全,胎盘面积增大,延伸至子宫下段,导致前置胎盘,而随着胎儿体质量增长,子宫纤维拉长,子宫纤维收缩能力差,导致收缩乏力,难以有效对血窦进行止血,多产、机械伤等均可造成子宫内膜损伤,临床应加强健康教育,定期进行产前检查,及时调整防治策略[2]。
附表 两组产妇一般资料分析
综上,宫缩乏力、前置胎盘更易引发瘢痕子宫再妊娠产后出血,临床应积极采取防治措施预防产后出血,保障产妇分娩安全。