内镜下乳头大球囊扩张术与括约肌切开联合大球囊扩张术治疗胆总管大结石有效性和安全性的Meta分析
2020-11-25李星志吴长伟任笠坤
李星志, 吴长伟, 任笠坤, 刘 浩, 韩 民,3
1 贵州医科大学, 贵阳 550004; 2 毕节市第一人民医院 肝胆外科, 贵州 毕节 551700;3 贵州医科大学附属医院 肝胆外科, 贵阳 550004
内镜下乳头括约肌切开术(endoscopic sphincterotomy, EST)和内镜下乳头球囊扩张术(endoscopic papillary balloon dilation, EPBD)是治疗胆总管结石常用的手段[1]。但是,由于对乳头开口扩张程度有限,EST及EPBD在清除胆总管大结石(≥10 mm)时常存在困难,同时还伴随着胰腺炎、出血、穿孔等严重并发症[2-3]。为了克服以上不足,2003年Ersoz等[4]首次发表了采用内镜下乳头括约肌切开联合大球囊扩张术(endoscopic sphincterotomy plus balloon dilation, ESBD)取石成功的报道。随后的研究[5-8]也证实ESBD是清除胆总管大结石有效且安全的方法。
近年来,不联合EST的单纯内镜下乳头大球囊扩张术(endoscopic papillary large balloon dilation, EPLBD)备受关注[9-10]。然而,与ESBD相比,EPLBD的有效性与安全性存在争议。一些研究[11]倾向于EPLBD与ESBD具有相似的疗效和安全性,然而最近的一项研究[12]表明ESBD在清除胆总管大结石方面优于EPLBD。因此,本研究通过Meta分析的方法,对单纯EPLBD和ESBD在清除胆总管大结石中的有效性和安全性进行评价。
1 资料与方法
1.1 检索策略 计算机检索PubMed、Embase、Cochrane library、CNKI、万方、维普数据库。检索时限为建库至2020年3月。英文检索词包括:“balloon dilation”、 “endoscopic papillary balloon dilation”、“EPBD”、“EPLBD” 、“sphincterotomy”、 “EST” 、“sphincteroplasty” 、“choledocholithiasis”和“common bile duct stone”。中文检索词包括:“球囊扩张”、“括约肌切开”、“内镜下乳头大球囊扩张术”、“内镜下乳头括约肌切开术”和“胆总管结石”。此外,为扩大搜索范围,还检索了符合入选标准文章的参考文献。文献检索由两位评审员独立进行。
1.2 纳入与排除标准 纳入标准:(1)在胆总管大结石(≥10 mm)的治疗中EPLBD与ESBD的有效性与安全性的比较:包括随机对照试验(RCT)和非随机对照试验(NRCT);(2)球囊直径10~20 mm,根据结石横径以及胆总管远端直径选择合适球囊直径;(3)年龄≥18岁;(4)无论是否发表,不受语言、种族的限制。排除标准:(1)综述、病案报道等;(2)无相关结局或数据重复;(3)无法获得全文。当两篇不同的文献报道相同的研究时,选择纳入样本量大且主要结局指标报道充分的文献。
1.3 资料提取 由两名评审员独立对符合入选标准的原始研究数据进行资料提取,有分歧时则通过协商解决。主要包含以下结局指标:(1)总结石清除率;(2)初次结石清除率;(3)早期并发症(术后胰腺炎等)发生率;(4)机械碎石使用率。在涉及多组数据的研究中,提取本研究所需数据。初次结石清除率定义为仅一次ERCP治疗的结石完全清除率。总结石清除率定义为与ERCP治疗次数无关的结石完全清除率。ERCP术后胰腺炎的定义参照Cotton 等[13]发布的标准。
1.4 偏倚风险评价 不同研究类型的偏倚风险由两名审查员采用相应的偏倚风险评估工具进行评价。RCT采用Cochrane系统评价手册[14]中RCT的偏倚风险评估工具进行评价。评价包括以下内容:(1)随机序列的产生;(2)分配隐藏;(3)施盲;(4)有无随访偏倚;(5)有无选择性报告;(6)其他偏倚。“Low risk”表示“低偏倚风险”;“High risk”表示“高偏倚风险”;“Unclear risk”表示“缺乏信息或偏倚情况不确定”。NRCT采用纽卡斯尔-渥太华量表进行质量评分[15]。评价内容包括:患者的选择,组间可比性,以及结果评估。总分为9分,得分≥5分则被认为是高质量文献。
1.5 统计学方法 采用Cochrane 协作网发布的RevMan 5.3软件进行分析。由于RCT与NRCT属于不同的研究类型,存在方法学异质性,故分开行亚组分析。在Meta分析前,先检验研究间异质性。若P>0.1,I2<50%,表明无明显异质性,采用固定效应模型进行合并分析[16-17];反之则采用随机效应模型。若异质性明显,则继续探索异质性的产生原因及来源,必要时进行敏感性分析等。二分类变量的效应量采用比值比(OR),并计算95%可信区间(95%CI)。在所有结局指标分析中,P<0.05被认为具有统计学意义。此外,当合并文献≥10篇时,使用漏斗图评估其发表偏倚。
2 结果
2.1 文献检索结果 初步检索总共发现2016项相关研究。通过查阅标题、摘要和全文进行筛选,最终纳入11项研究[11-12,18-26],包括6项RCTs和5项NRCTs(均为队列研究)。详细的筛选过程如图1所示。共纳入1282例胆总管大结石患者,其中EPLBD组为688例,ESBD组为594例,纳入研究的基本特征及结果见表1。

图1 文献筛选流程图
2.2 纳入研究偏倚风险评估 在RCT的偏倚风险评估中,3项RCTs[18-19,21]描述了随机序列产生,4项RCTs[11,18-19,21]描述了分配隐藏;由于手术干预的特殊性,各研究对试验参与者、受试者和结果评估者未能很好施盲,6项RCTs均未设计或提及盲法实施;所有试验均描述有研究计划书,无病例退出等情况,结果数据报道完整同时无选择偏倚。所有研究未提及其他偏倚(图2)。对于NRCT的偏倚风险评估,根据纽卡斯尔-渥太华量表评分,5项NRCTs[12,23-26]均为高质量研究(表2)。
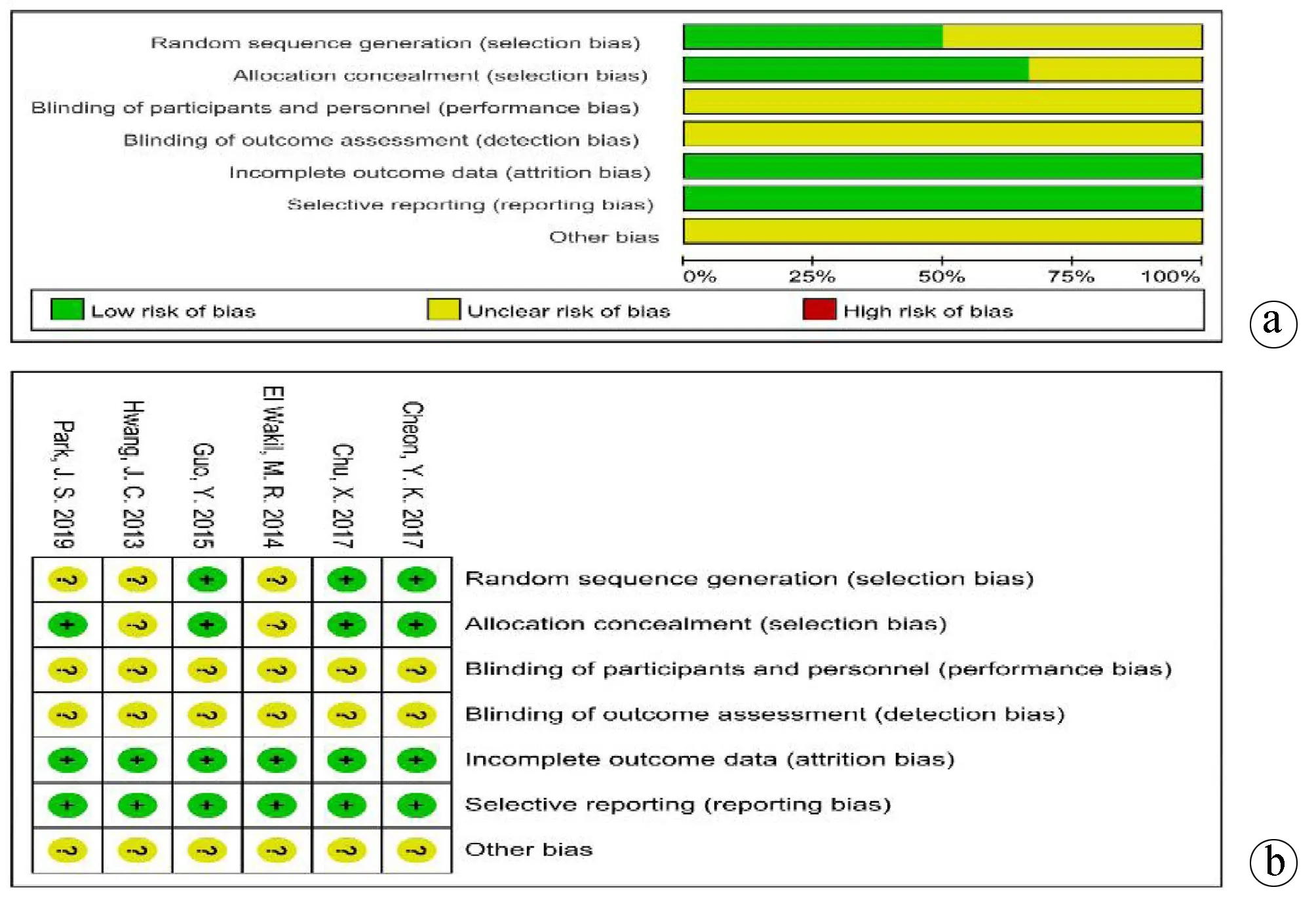
注:a,偏倚风险图;b,偏倚风险总结图。
2.3 Meta分析结果
2.3.1 初次结石清除率 所有研究[11-12,18-26]均报道了初次结石清除率。在RCT亚组中,各研究间异质性不明显(P=0.89,I2=0),采用固定效应模型进行分析,结果示EPLBD组和ESBD组初次结石清除率分别为84.2%和88.5%,差异无统计学意义(OR=0.71,95%CI:0.45~1.12,P=0.14);在NRCT亚组中,各研究间异质性不明显(P=0.10,I2=48%),采用固定效应模型进行分析,结果与RCT亚组相似,且差异无统计学意义(OR=0.64,95%CI:0.35~1.15,P=0.13)(图3)。
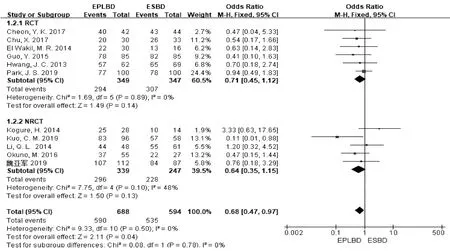
图3 两组间初次结石清除率比较的森林图
2.3.2 总结石清除率 共9项研究[11-12,18-19,22-26]报道了总结石清除率,其中4项 RCTs,5项NRCTs。在RCT亚组中,各研究间异质性不明显(P=0.81,I2=0),采用固定效应模型进行分析,结果示EPLBD组和ESBD组总结石清除率分别为94.9%和93.1%,差异无统计学意义(OR=1.39,95%CI:0.65~2.96,P=0.39);在NRCT亚组中,各研究间异质性不明显(P=0.27,I2=23%),采用固定效应模型进行分析,结果示EPLBD组和ESBD组总结石清除率分别为94.4%和97.2%,差异无统计学意义(OR=0.46,95%CI:0.19~1.12,P=0.09)(图4)。

表1 纳入研究的基本特征

表2 纳入NRCT的偏倚风险评分表
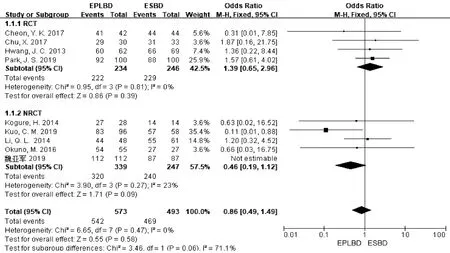
图4 两组间总结石清除率比较的森林图
2.3.3 机械碎石使用率 所有研究[11-12,18-26]均报道了机械碎石使用率。在RCT亚组中,各研究间异质性不明显(P=0.30,I2=17%),采用固定效应模型进行分析,结果示EPLBD组和ESBD组机械碎石使用率分别为12.9%和11.7%,差异无统计学意义(OR=1.19,95%CI:0.75~1.89,P=0.46);在NRCT亚组中,各研究间异质性不明显(P=0.73,I2=0),采用固定效应模型进行分析,结果示EPLBD组机械碎石使用率高于ESBD组(25.7% vs 15.8%),与RCT亚组不同,差异有统计学意义(OR=1.96,95%CI:1.26~3.05,P=0.003)(图5)。

图5 两组间机械碎石使用率比较的森林图
2.3.4 早期并发症发生率 共10项研究[11-12,18-19,21-26]报道了早期并发症发生率,其中5项RCTs,5项NRCTs。在RCT亚组中,各研究间异质性不明显(P=0.83,I2=0),采用固定效应模型进行分析,结果示EPLBD和ESBD组(7.2% vs 6.6%)早期并发症发生率无明显差异(OR=1.10,95%CI:0.60~2.03,P=0.75);在NRCT亚组中,各研究间异质性不明显(P=0.90,I2=0),采用固定效应模型进行分析,结果与RCT亚组相似(8.8% vs 7.7%),且差异无统计学意义(OR=1.20,95%CI:0.65~2.21,P=0.56)(图6)。该Meta分析进一步比较了两组间术后胰腺炎发生率,结果显示在RCT和NRCT组中,EPLBD和ESBD组术后胰腺炎发生率差异无统计学意义(P>0.05)(图7)。

图6 两组间早期并发症率比较的森林图

图7 两组间术后胰腺炎发生率比较的森林图
2.3.5 Oddis括约肌功能改变 仅Cheon等[18]的研究报道了Oddis括约肌功能改变情况:EPLBD组与ESBD组术后1年的Oddis括约肌基础压、收缩频率等均显著下降,但两组间差异无统计学意义(P>0.05)。
2.3.6 敏感性分析及发表偏倚 各结局指标RCT与NRCT亚组中研究间异质性均不明显,改变效应模型(随机效应模型或固定效应模型)进行合并,所有结果均未见逆转,提示结果稳定性较好。该Meta分析共纳入11项研究,有必要进行发表偏倚分析,漏斗图结果提示未见明显发表偏倚(图8)。
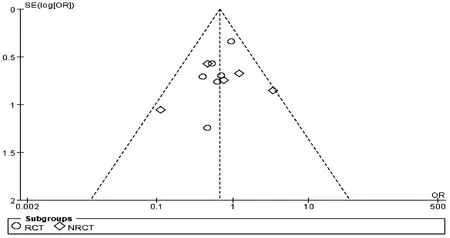
图8 初次结石清除率的发表偏倚漏斗图
3 讨论
目前,在胆总管大结石治疗中单纯EPLBD与ESBD疗效比较的临床研究相对较少且结果存在争议。部分研究[11,26]表明EPLBD和ESBD有着相似的疗效,然而,最近的一项较大样本的回顾性队列研究显示,与EPLBD相比,ESBD有着较高的初次结石清除率以及较低的术后出血发生率[12]。因此,该Meta分析首次纳入RCT以及NRCT来比较EPLBD与ESBD在胆总管大结石治疗中的有效性与安全性。
首先,RCT和NRCT亚组的结果都显示EPLBD组在初次结石清除率与总结石清除率方面与ESBD组无明显差异。这表明EPLBD与ESBD疗效相似,Liu等[27]也得出了类似的结论。然而,在NRCT亚组中,与ESBD组相比,EPLBD组有着较高的机械碎石使用率。该结果与Kim等[28]的研究相符,表明EPLBD有增加机械碎石使用的风险。可能原因为EPLBD未能提供足够大的乳头开口,结石取出相对困难。当大结石清除存在困难时,机械碎石作为补救措施尤为重要[29]。尽管机械碎石可以提高结石清除率,但仍然存在一些缺点,主要包括:(1)胆总管结石较大时,胆总管内空间小,碎石网篮难以控制进而无法套住结石进行碎石而导致失败;(2)机械碎石可以延长手术时间,增加术后患胰腺炎风险[4,22];(3)机械碎石可能会残留许多难以清除的结石碎片,有增加结石复发以及胆管炎的风险[18]。此外,虽然ESBD中括约肌切开的程度目前尚未达成共识,但其可能是减少机械碎石使用的重要因素[29-30]。因此,EPLBD增加的机械碎石使用的风险可能限制其使用,但由于NRCT说服力较弱,该结论需要更多大样本高质量的研究进一步验证。
其次,在早期并发症发生率的比较中,与ESBD相比,EPLBD并没有增加早期并发症发生率,提示单纯EPLBD是相对安全的方法。术后胰腺炎作为ERCP最常见的并发症,与术中操作密切相关。本研究中EPLBD并未增加发生术后胰腺炎的风险,且两项队列研究[23,25]报道了术后中重度胰腺炎发生率,均未见明显差异。可能原因为与ESBD相比,单纯EPLBD 也可保证充分的胰管引流[11]。此外,有研究[31]指出,术后胰腺炎与机械碎石的使用有关,而与球囊直径无关。但该研究并未观察到此联系,可能与部分研究[12,19,21,25]使用胰管支架或非甾体抗炎药等措施预防术后胰腺炎有关。
最后,EPLBD与ESBD术后Oddis括约肌的功能变化及远期疗效尚不清楚。动物模型研究[17]表明,大球囊扩张会导致Oddis括约肌结构的破坏进而损害其功能。也有研究[32-33]认为,Oddis括约肌功能损害可进一步导致结石复发,胆汁反流甚至增加患胆管癌的风险。本研究中Cheon等[18]的研究指出术后1年Oddis括约肌的功能明显丢失,但组间未见显著差异。提示EPLBD与ESBD的远期疗效可能相似,但由于样本量较小,结论需谨慎。
此外,该Meta分析各结局指标中RCT与NRCT亚组内异质性均不明显,但总结石清除率和机械碎石使用率结果中亚组间异质性较大,提示研究类型不同可能为异质性的来源,故该分组可减少因研究类型不同造成的异质性。
本研究也存在一些局限性。首先,纳入相关研究样本量不够大;其次,球囊扩张时间以及EST切开程度都可能影响疗效,但由于缺乏相关数据,未能进一步分析;最后,目前对于EPLBD与ESBD的长期随访结果以及大球囊扩张后Oddis括约肌功能变化报道较少,有待进一步研究。
综上所述,在胆总管大结石治疗中,EPLBD在有效性与安全性方面与ESBD相比并无明显差异,但可能有增加机械碎石使用的风险。该结论需要更多高质量的RCT进一步评估。
利益冲突声明:本研究不存在研究者、伦理委员会成员、受试者监护人以及与公开研究成果有关的利益冲突,特此声明。
作者贡献声明:李星志负责课题设计,资料分析,撰写论文;吴长伟、任笠坤、刘浩参与核查数据,修改论文;韩民负责拟定写作思路,指导撰写文章并最后定稿。
