糖尿病肾病腹膜透析患者并发腹膜炎的临床分析
2020-11-19陈炜强彭炎强吴睿萧军远刘家欣
陈炜强 彭炎强 吴睿 萧军远 刘家欣
汕头大学医学院第一附属医院,广东 汕头515000
目前我国糖尿病发病率呈逐年上升趋势,糖尿病患病率从1980 年的不到1%升至2013 年的10.9%,已成为全球性的严重公共卫生问题[1]。糖尿病肾病(diabetic kidney disease,DN)是糖尿病的严重慢性并发症之一,近年文献报道[2],我国糖尿病肾脏疾病(diabetic kidney disease,DKD)人数已经超过了肾小球肾炎相关慢性肾脏病,成为慢性肾脏病(chronic kidney disease,CKD)进展到终末期肾脏病(endstagerenaldisease,ESRD)的首要病因。本研究回顾性分析在我院糖尿病腹膜透析患者发生腹膜炎的临床特征、病原学特点及预后,为临床糖尿病腹膜透析提供参考,以期改善糖尿病腹透患者的预后。
1 资料与方法
1.1 一般资料 回顾性收集我院腹膜透析中心2013年1 月至2018 年12 月收治的腹膜透析相关性腹膜炎(PDAP)患者172 例。根据原发病是否为DN,分为DN组和非DN 组,DN 患者47 例,非DN 患者125 例。
1.2 诊断和预后标准 PDAP 诊断标准参照国际腹膜透析协会(ISPD)指南[3]建议,以下三个条件中满足两个或两个以上:(1)符合腹膜炎的临床特征,如存在腹痛或透析流出液(透出液)浑浊,同时可能伴有发热、腹痛、腹泻等表现;(2)透出液中白细胞计数>0.1×109/L(存腹至少2 小时以上),多行核细胞比例>0.5;(3)透出液培养出致病菌。治愈:腹膜炎经治疗后完全缓解,30 天内复发。退出:患者因腹膜炎所致腹膜透析导管拔出、转血液透析治疗或死亡。
1.3 资料采集 收集两组患者的临床资料,包括年龄、腹透龄、白细胞、血红蛋白、生化(白蛋白、钾、钙、磷、血糖、肌酐)、血脂(总胆固醇、甘油三酯、高密度脂蛋白、低密度脂蛋白)、铁蛋白、C 反应蛋白、降钙素原、腹水多核细胞比例、病原学培养等。
1.4 统计学处理 使用SPSS 22.0 软件进行统计学处理,计量资料先采用K-S 检验其正态性,符合正态分布用均数±标准差表示(±s),不符合正态分布用中位数±四分位数间距表示,组间比较采用独立样本t检验或非参数检验。计数资料采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组患者临床特征比较 统计6 年来我院PD 患者腹膜炎的发生率,DN 组为0.4 次/患者年,非DN 组腹膜炎发生率为0.29 次/患者年。DN 组腹膜炎发生率明显高于非DN 组腹膜炎(P=0.01)。同时,分析两组的临床特征,DN 组患者血红蛋白、血浆白蛋白、血钙、胆固醇、低密度脂蛋白低于非DN 组,而年龄、血糖高于非DN 组(P<0.05)。两组间白细胞、血磷、血肌酐、铁蛋白、甘油三酯、高密度脂蛋白、C 反应蛋白、降钙素原、腹透液多核细胞比例差异无统计学意义。见表1。
2.2 两组患者病原菌情况比较 两组致病菌培养阳性率结果相近,且均以革兰阳性球菌为主。DN 组革兰阳性菌培养结果略大于非DN 组,而革兰阴性菌及真菌培养结果略低于非DN 组,差异无统计学意义(P>0.05)。见表2。DN 组葡萄球菌感染率大于非糖尿病肾组,而DN 组肠源性细菌感染率小于非糖尿病肾组,但差异均无统计学意义(P>0.05)。见表3。
2.3 两组预后比较 DN 组与非DN 组的治愈率均超过85%,预后无统计学差异(P>0.05)。见表4。
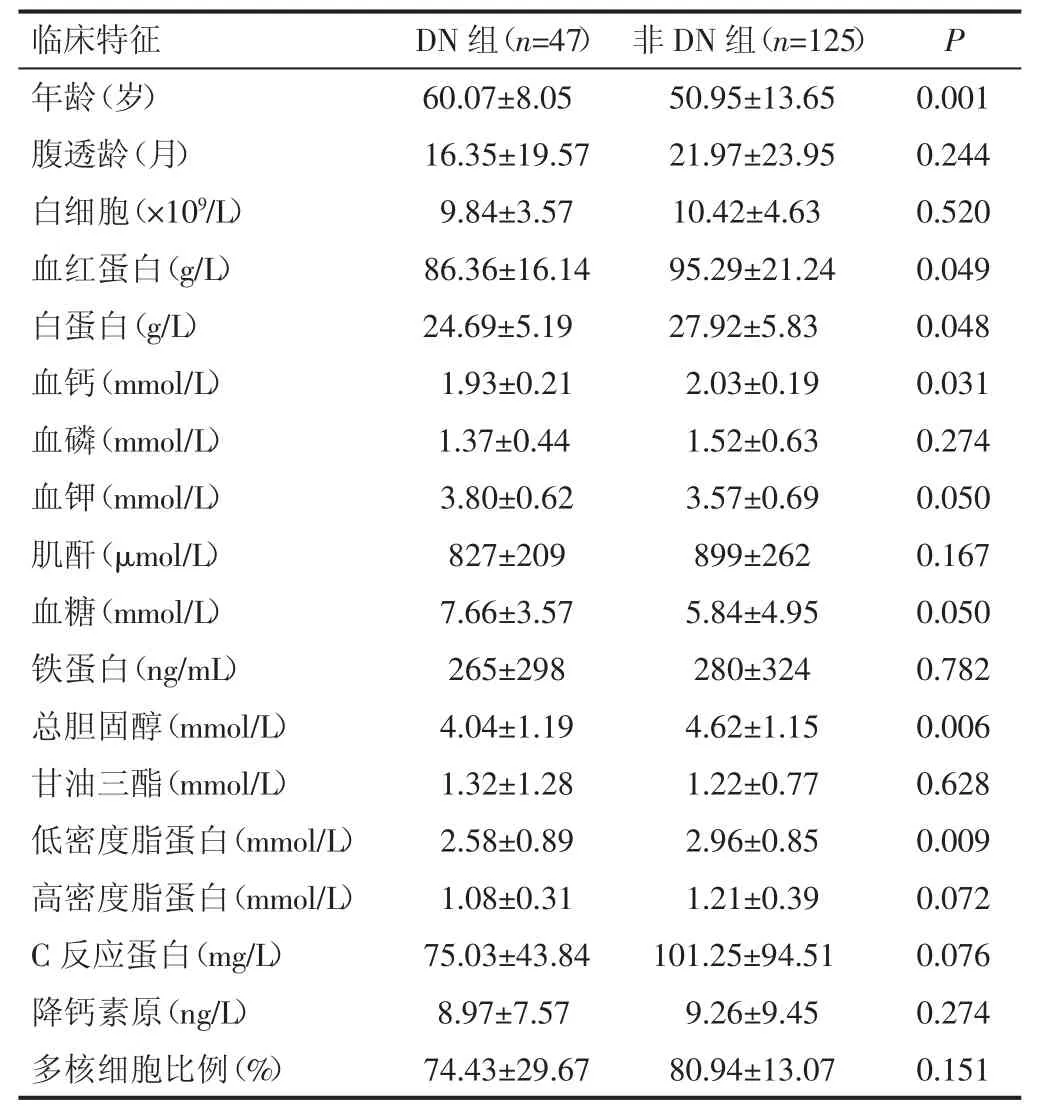
表1 两组患者临床特征比较

表2 两组患者致病菌培养结果比较例次[例(%)]

表3 两组患者不同菌群分布情况[例(%)]
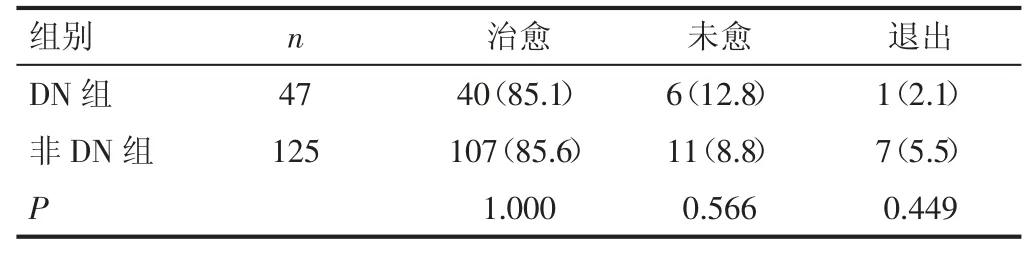
表4 两组患者预后情况[例(%)]
3 讨论
国内外研究均表明,糖尿病是PD 患者发生腹膜炎的独立危险因素之一[4]。通过回顾性分析发现,本中心6 年来DN 组腹膜炎发生率高于非DN 组腹膜炎。我院DN 组患者的年龄明显大于非DN 组。研究表明,高龄和糖尿病本身都是腹膜炎的独立危险因素[5,6]。老年患者往往抵抗力下降、合并有多种并发症;并且高龄的DN腹膜透析患者多合并糖尿病眼底病变,更容易出现由于操作污染引起的PDAP;DN 组患者的血糖明显大于非DN 组。高血糖是继发感染的危险因素之一,高糖引起的高渗透压可通过cPKC/NOX2 和P13K/Akt 途径,内Ca2+和Na+大量聚集,进一步导致腹膜间皮细胞死亡,导致腹膜失去功能[7]。DN 组患者的营养状态明显比非DN 组差。血浆白蛋白常常作为临床营养评估的生物学指标。本研究发现,两组的血浆白蛋白水平均低于正常值,且DN 组表现更为显著,研究结果与国内外的文献报道相符合[8,9],提示糖尿病患者更容易出现营养不良,考虑一方面糖尿病患者多合并植物神经障碍,出现胃轻瘫、肠蠕动减慢等原因导致蛋白质摄入较少,另一方面由于糖尿病患者存在胰岛素抵抗,导致蛋白质的分解加速,蛋白质消耗增多。同时,本研究发现,DN 组血红蛋白、血钙、总胆固醇、低密度脂蛋白水平均明显低于非DN 组,这些指标也可以协助评估患者的营养状态,因此进一步提示了DN 组营养状态更差。
本研究发现,两组患者腹透液致病菌培养均以革兰阳性球菌感染为主,两组间病原菌革兰氏分型比例次无明显差别,且均以葡萄球菌、链球菌为主。其中,DN 组葡萄球菌感染率大于非糖尿病肾组,虽然无统计学差异,但仍应引起重视。葡萄球菌感染往往为皮肤或者手接触污染,操作不规范密切相关[10]。因此,医务人员对DN 腹透患者应当加强宣教和操作培训、提高患者的无菌观念。同时,DN 组的肠源性细菌感染率低于非糖尿病组,但差异无统计学意义。考虑一方面与DN组血钾控制较好有关,低钾血症发生率明显低于非DN组。低血钾可致肠道蠕动减弱,肠壁通透性增加,肠腔内细菌易移位到腹腔,研究表明,PD 患者低钾血症的发生率高达60%,低钾血症是PDAP 的独立危险因素[11,12]。而本中心DN 患者血钾控制较非DN 患者好,故肠源性细菌感染较少。另一方面考虑与DN 组患者由操作污染引起的葡萄球菌感染率高,引起肠源性细菌感染率相对较少。
研究发现,糖尿病腹膜透析患者预后比非糖尿病腹膜透析患者差[13,14]。本研究两组治愈率接近,考虑一方面与ESRD 患者透析方式选择差别有关,如高龄、基础情况差、依从性不好的患者一般不倾向于选择腹膜透析治疗,而这类患者往往自身抵抗力低,预后较差;另一方面为样本量较少,存在统计偏倚。
综上所述,本中心DN 腹透患者PDAP 发生率高于非DN 患者,考虑与糖尿病腹膜透析患者高龄、血糖控制不佳、营养状态差有关。同时,本研究发现DN 腹透患者与非DN 腹膜透析患者在致病菌分布、预后无明显差异。本研究不足之处为回顾性研究,样本量较少、随访年限较短,有待后续纳入更多的腹膜透析患者进行研究。
