交界性卵巢肿瘤年龄分布状况及临床病理特征分析*
2020-11-10乔志强李明梅李霞安云婷
乔志强,李明梅,李霞,安云婷
(江西省妇幼保健院肿瘤科,南昌330006)
交界性卵巢肿瘤 (borderline ovarian tumors,BOTs)由Taylor 于1929 年 首 次 提 出[1],BOTs 的 病理形态学特征、生物学行为及预后介乎良性和恶性肿瘤之间。BOTs 具有低度恶性潜能,占上皮性卵巢肿瘤的15%-20%[2-4],国际妇产科联盟(FIGO)和世界卫生组织(WHO)分别于1961 年和1973 年正式将BOTs 纳入卵巢肿瘤的分类[5]。 2014 年版《WHO女性生殖器官肿瘤分类》[6]采用交界性肿瘤/非典型增生性肿瘤(atypical proliferative tumor)来命名这一肿瘤,多数研究认为BOTs 发病年龄较卵巢癌年轻[7],但尚无大样本研究,关于BOTs 病理类型组成各家报道不一。 本研究通过对467 例BOTs 的大样本回顾性研究,旨在明确BOTs 患者发病年龄及不同年龄段患者分布状况及临床病理特征, 现报道如下。
1 资料与方法
1.1 一般资料 随机顺序选取2008 年10 月-2018年10 月我院肿瘤科收治的交界性卵巢肿瘤患者467 例,对不同年龄段患者例数及所占比例进行分析。根据病理类型划分,467 例交界性卵巢肿瘤中,黏液性肿瘤231 例,浆液性肿瘤119 例,浆-黏液性肿瘤74 例,子宫内膜样肿瘤27 例,透明细胞肿瘤6 例,混合性8 例,Brenner 瘤2 例。 不同手术方式在该项研究中的情况,全面分期188 例;单侧附件切除132 例;单侧肿瘤剔除48 例;保留生育功能分期术50 例;双侧肿瘤剔除15 例;双侧附件切除8 例;全子宫+双附件切除18 例;保留一侧附件的分期术8 例。
1.2 病理诊断标准 采用第4 版WHO(2014)女性生殖器官肿瘤分类对于卵巢交界性肿瘤进行组织学分类, 主要包括交界性浆液性肿瘤; 粘液性肿瘤;浆-黏液性肿瘤;内模样肿瘤;透明细胞肿瘤;Brenner 瘤及混合性肿瘤。
1.3 研究方法 回顾性分析467 例患者的临床及病理资料,对纳入研究的患者年龄分布状况、发病高峰年龄、手术方式、FIGO 分期、病理类型、是否存在微浸润、 是否局灶癌变及卵巢病变累及范围等临床病理特征进行分析。
1.4 治疗方法 纳入研究的BOTs 患者均行手术治疗。 BOTs 的治疗取决于术中或术后的病理诊断,并结合患者的生育要求。 有生育要求者行保守性手术,无生育要求者行全子宫切除+双附件切除术或全面分期手术。
1.5 分期标准 采用依据2014 年FIGO 修订的卵巢癌分期系统, 对卵巢交界性上皮性肿瘤进行手术-病理分期。
2 结果
关于卵巢交界性肿瘤发病年龄, 几乎所有报道均认为其较上皮性卵巢癌发病相对更年轻,但却尚无研究明确期发病高峰年龄及其不同年龄段患者分布状况。 本研究中按照不同年龄段将患者分为≤20 岁、21-25 岁、26-30 岁、31-35 岁、36-40岁、41-45 岁、46-50 岁、51-55 岁、56-60 岁、61-65岁、65-70 岁、≥71 岁共12 个年龄段。 各年龄段患者例数分别为29 例、42 例、77 例、49 例、61 例、52例、50 例、42 例、23 例、23 例、11 例、8 例。 全部患者中≤35 岁患者197 例, 占42.2%;≤40 岁患者258 例,占55.2%;>35 岁患者270 例,占57.8%。 这一结果表明35 岁以下年轻的交界性卵巢肿瘤患者比例超过40%。 40 岁以下患者比例超过50%。
就BOTs 组织病理类型而言,研究显示其组织学类型与地域有关,在西方国家如美国、德国和意大利,超过70%的BOTs 为浆液性肿瘤;而在多数东亚国家,黏液性肿瘤占主导地位;在一些欧洲国家如西班牙, 浆液性和黏液性肿瘤具有相似的发病率[8],本研究中, 467 例交界性卵巢肿瘤根据病理类型划分,其中交界性黏液性肿瘤231 例,交界性浆液性肿瘤119 例, 交界性浆-黏液性肿瘤74例,交界性子宫内膜样肿瘤27 例,交界性透明细胞肿瘤6 例,混合性8 例,交界性Brenner 瘤2 例。
不同手术方式在该项研究中的情况, 全面分期188 例;单侧附件切除132 例;单侧肿瘤剔除48例;保留生育功能分期术50 例;双侧肿瘤剔除15例; 双侧附件切除8 例; 全子宫+双附件切除18例;保留一侧附件的分期术8 例。合并上皮内癌33例;合并微浸润12 例,伴局灶癌变42 例,病变累及范围划分,单侧394 例(84.4%);双侧73 例(15.6%)。 246 例接受全面分期或者保留生育功能分期手术的患者中,其中盆腔淋巴结阳性14 例,腹主动脉旁淋巴结阳性9 例。
本研究对部分 (入院时登记了详细个人信息的)84 例35 岁以下的年轻BOT 患者进行了随访,84 例BOT 患者中,行保育手术69 例,未保育手术15 例。 69 例保留生育功能的患者中,无生育要求的31 例; 失访6 例; 存在生育要求的32 例患者中,自然妊娠17 例;辅助生殖妊娠4 例;9 例一直未能怀孕;2 例非自然死亡(自杀)。
3 讨论
关于BOTs 患者发病年龄, 已有研究报道BOTs 患者发病平均年龄较卵巢癌年轻10 岁[9],李雅琴等研究结果显示, 卵巢交界性肿瘤发病年龄15-55 岁,其中20-40 岁患者占50%[10]。 本研究的结果也显示,35 岁以下年轻的BOTs 比例超过40%。40 岁以下BOTs 患者比例超过50%。 这些数据均说明BOTs 的主要发病人群为中青年女性,大部分患者存在生育要求或保留卵巢功能的愿望。以往对于BOTs 患者的处理以根治性手术为主,无法保留卵巢功能,对中青年女性而言,生育功能或卵巢功能的缺失严重影响其生存及生活质量[11]。同时对患者的精神及心理带来巨大创伤。 因此在BOTs 患者的处理中, 如何在保证疗效的同时为患者保留生育功能已成为处理BOTs 患者非常重要因素。
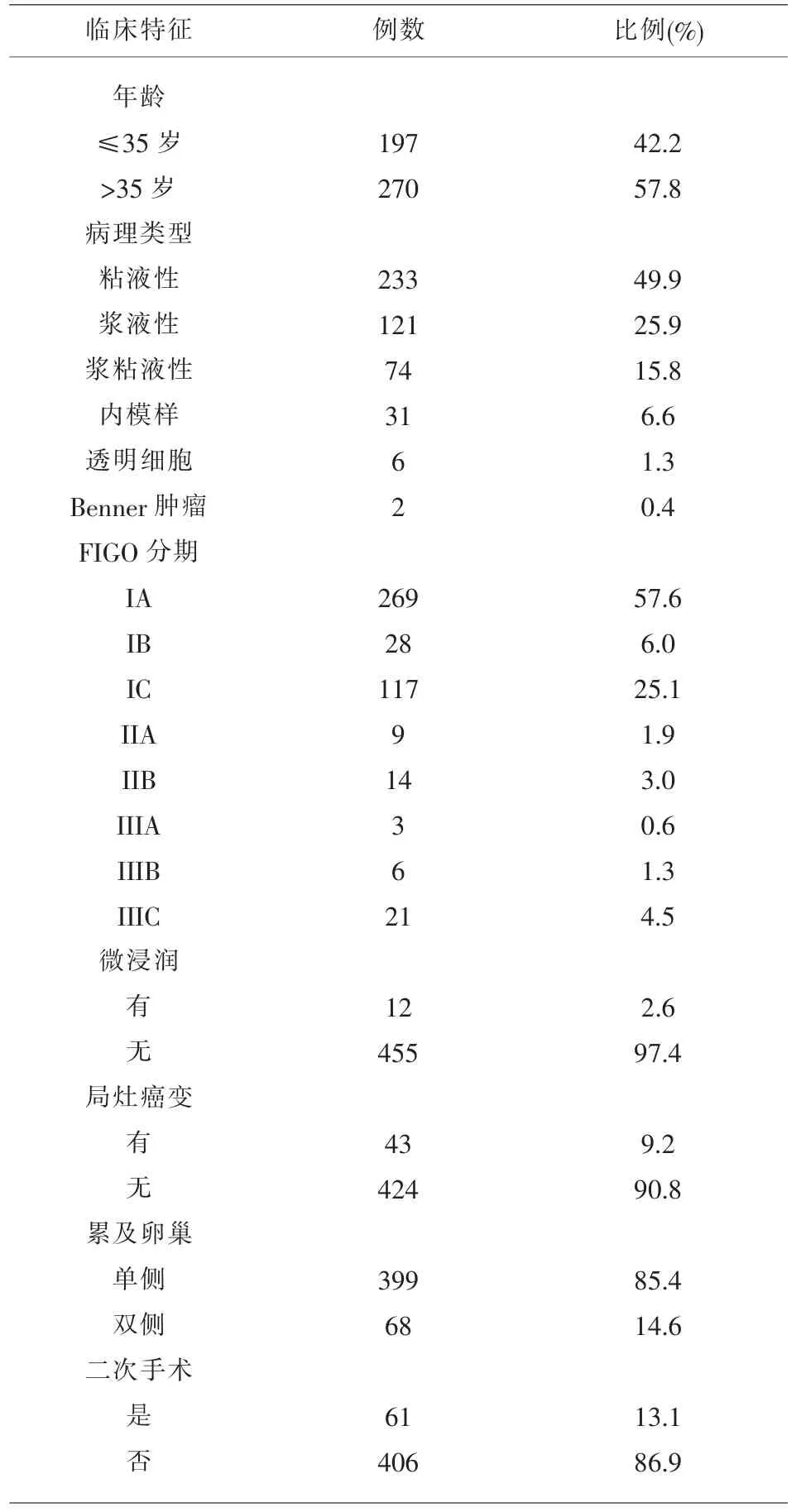
表1 467 例交界性卵巢肿瘤患者临床资料
关于BOTs 患者病理类型方面,BOTs 常见的病理组织学类型为浆液性 (serous borderline ovarian tumor,SBOTs)、黏液性(mucinous borderline ovarian tumor,MBOTs) 以及其他少见类型如浆黏性交界性肿瘤、子宫内膜样肿瘤、透明细胞肿瘤以及Brenner 肿瘤等[12,13]。 有关不同病理亚型在BOTs患者中分布情况,Nasioudi 等在一项114 例BOTs患者的大样本研究发现, 浆液性及粘液性所占比例分别为53.5% 及44.8%[14]。本研究结果与以往报道不完全一致,本研究结果显示,江西地区交界性卵巢肿瘤中,粘液性肿瘤所占比例最高,约占全部病例的49.9%(233/467)。 远高于浆液性肿瘤所占比例25.9%(121/467)。 证实了交界性卵巢肿瘤病理类型存在一定地域性。 在西方国家如美国、德国和意大利,超过70%的BOTs 为浆液性肿瘤;而在大多数东亚国家,黏液性肿瘤占主导地位;在一些欧洲国家如西班牙, 浆液性和黏液性肿瘤具有相似的发病率。
BOTs 患者绝大部分临床期别较早, 一项关于BOTs 的大样本研究显示I 期患者约占86.7 %平均发病年龄比卵巢癌小10 岁, 约1/3 发病年龄小于40 岁[15],但本研究的结果显示,BOTs 患者发病年龄比以往报道更年轻。 35 岁以下患者约占全部患者的42%。 且近90%的患者属于I 期,生存率高,预后好,目前已有研究证实,对于BOT 患者采取保留生育功能手术不影响其生存率。
关于BOTs 患者行保守手术治疗时,对侧卵巢是否需要行楔切活检的问题存在一定争议, 但是从本研究的结果来看,31 例行对健侧卵巢活检的患者中,结果均为阴性,阳性率为0,提示我们在临床交界性肿瘤患者手术中,如健侧卵巢外观正常,无需对其进行楔切活检。
本研究中未将43 例局灶癌变的交界瘤患者排除, 目的在于通过病理证实交界性卵巢肿瘤向卵巢上皮性癌的转变。467 例BOTs 患者中约43 例术后病理存在局灶癌变,占9.2%。此类患者基本为早期患者, 提示我们如能及早发现交界性卵巢肿瘤,对于卵巢癌的早期发现、早期诊断、早期治疗有重要意义。 同时有助于我们认识卵巢癌患者从交界瘤向浸润癌发生发展的过程及内在机制。
