老年2型糖尿病、糖尿病肾病患者血清总胆汁酸水平及其相关因素分析
2020-11-06别甜敏汪海娅蔡华杰
别甜敏,汪海娅,蔡华杰
1.上海交通大学医学院附属仁济医院老年科,上海200001;2.上海交通大学医学院附属第九人民医院老年科,上海200011
胆汁酸(bile acid,BA) 是胆汁的重要构成部分,是胆固醇的代谢产物,主要在肝脏中产生,BA 除了在脂质消化吸收中起作用外,还可通过激活核受体法尼醇X受体(FXR)和膜受体G蛋白偶联BA 受体5(TGR5)在糖脂代谢中发挥作用[1]。BA 代谢异常影响胰岛素敏感性和糖代谢[2]。2 型糖尿病患者较常人相比,体内的BA 含量及代谢会发生变化,但是关于BA在糖尿病及糖尿病肾病中的变化情况未完全明确。本研究探讨在所有人群中血清(total bile acid,TBA)水平的相关影响因素,比较血清TBA 水平在老年2型糖尿病患者、糖尿病肾病患者中的变化情况,为临床提供参考。
1 资料与方法
1.1 一般资料 选取2017年1月—2018年10月在上海交通大学医学院附属仁济医院内分泌科住院治疗的老年2 型糖尿病患者和同期的非糖尿病健康对照者,对其资料进行回顾性分析。入选标准:被明确诊断为2 型糖尿病(世界卫生组织糖尿病分型及诊断标准,1999年) 的老年患者。排除标准:(1) 原发性肾脏疾病;(2) 其他继发性肾功能损害;(3) 肝功能异常;(4)炎症性肠病;(5)泌尿系梗阻;(6) 急性感染性疾病;(7)糖尿病酮症、高渗状态;(8)甲状腺功能异常;(9) 恶性肿瘤;(10)血液系统疾病;(11)心功能不全(NYHA III 级-IV 级)。最终纳入445 例老年2 型糖尿病患者为DM 组,平均(68.1±8.5) 岁,其中男262 例(58.88%),根据糖尿病肾病临床诊断标准[3]将T2DM 合并DKD 患者165 例分为DKD 组,未合并DKD 患者280 例分为NDKD 组;健康对照组449 例为NDM 组,平均(68.1±8.0) 岁,其中男258例(57.36%)。
1.2 临床资料收集
1.2.1 病例资料 记录所有研究对象性别、年龄及T2DM患者糖尿病病程(DD)。
1.2.2 体格数据 收集所有研究对象身高、体重,并计算体质量指数(body mass index,BMI),BMI (kg/m2) =体重(kg)/[身高(m)]2;收集T2DM 患者腰围(WC),并根据腰围男性≥90 cm 或女性≥85 cm 判断是否属于腹型肥胖[4]。
1.2.3 实验室指标 研究对象均隔夜空腹禁食8 h 以上抽取肘静脉血检测血清(TBA)、空腹血糖(FPG)、空腹胰岛素(FINS)、糖化血红蛋白(HbAlc)、糖化白蛋白(GA)、采用随机尿测定微量白蛋白尿/肌酐比值(UACR)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)、直接胆红素(DBiL)、总胆红素(TBiL)、血清肌酐(SCr)、尿酸(UA)、三酰甘油(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDLC)、高密度脂蛋白胆固醇(HDL-C)、高敏C 反应蛋白(hs-CRP)。按HOMA模型[5]计算的胰岛素抵抗指数HOMA-IR=FINS (mIU/L) ×FPG (mmol/L) /22.5。采用改良的中国MDRD 公式进行肾小球滤过率的估算[6],e-GFR(ml·min-1·1.73m2)=175×肌 酐(mg/dL)-1.234×年龄-0.179×(0.79 女性)。
1.3 统计学方法 采用SPSS 23.0 软件分析,计数资料用频数表示,采用卡方检验。正态性检验采用Kolmogorov-Smirnov 检验,计量资料符合正态分布或近似正态分布时用均数±标准差(±s)表示,其2 组间比较采用两独立样本 检验,用Pearson 相关分析或肯德尔tau-b 等级相关系数进行相关性分析;计量资料不符合正态分布用中位数(四分位间距) 表示,其2组间比较采用Manne Whitney U 检验。对单因素分析中检出的统计学意义(<0.05)的因素进行二元logistic回归,分析T2DM 中DKD 的多重危险因素。所有的统计检验均采用双侧检验,当<0.05 为差异有统计学意义。
2 结果
2.1 DM 组与NDM 组一般临床资料比较 2 组研究对象在年龄、性别构成比、ALT、AST、LDL-C、ScrUA、eGFR 差异无统计学意义(均>0.05)。2 组对象在BMI、血糖代谢情况(HbA1c、GA、HOMAIR)、血脂(HDL-C、TG、TC)、DBiL、TBiL、hs-CRP 差异有统计学意义(均<0.05)。见表1。
2.2 血清TBA 水平在总人群中的相关因素分析 根据Pearson 相关分析、Kendall’s tau-b 相关分析,在总人群中血清TBA 水平与年龄、HOMA-IR、HbA1c、GA、ALT、AST、TG 水平呈正相关,与HDL-C 水平呈负相关(均为<0.05)。见表2。
2.3 NDM 组与DM 组血清TBA 水平比较 根据表1和表2统计结果,利用协方差分析的统计方法校正年龄、TG、HDL-C 对血清TBA 水平的影响后,DM 组血清TBA 水平为3.90(95%:3.68~4.13) mol/L,N DM 组血清TBA 水平为2.91(95%:2.68~3.13)mol/L。2 组血清TBA 水平的差异具有统计学意义,DM 组血清TBA 水平高于NDM 组(=33.526,=0.000)。见图1。
2.4 NDKD 组与DKD 组一般临床资料比较 以2 型糖尿病患者为研究对象,DKD 组与NDKD 组相比,在糖代谢指标(HOMA-IR、HbA1c)、血脂(TC、TG)、Scr、UA、hs-CRP 水平均升高、糖尿病病程更长,在eGFR、DBiL、TBiL 降低,差异有统计学意义(均<0.05)。见表3。
2.5 NDKD 组与DKD 组血清TBA 水平比较 根据表2和表3统计结果,利用协方差分析的统计方法校正2 组中可能对血清TBA 水平有影响的HOMA-IR、糖尿病病程(DD)、HbA1c、TG 后,结果显示,2 组血清TBA 水平的差异具有统计学意义,DKD 组血清TBA 水平低于NDKD 组(=25.548,<0.05),NDKD组血清TBA 水平为4.39(95%:4.09~4.69)mol/L,DKD 组血清TBA 水平为3.10(95%:2.71~3.49)mol/L。见图2。
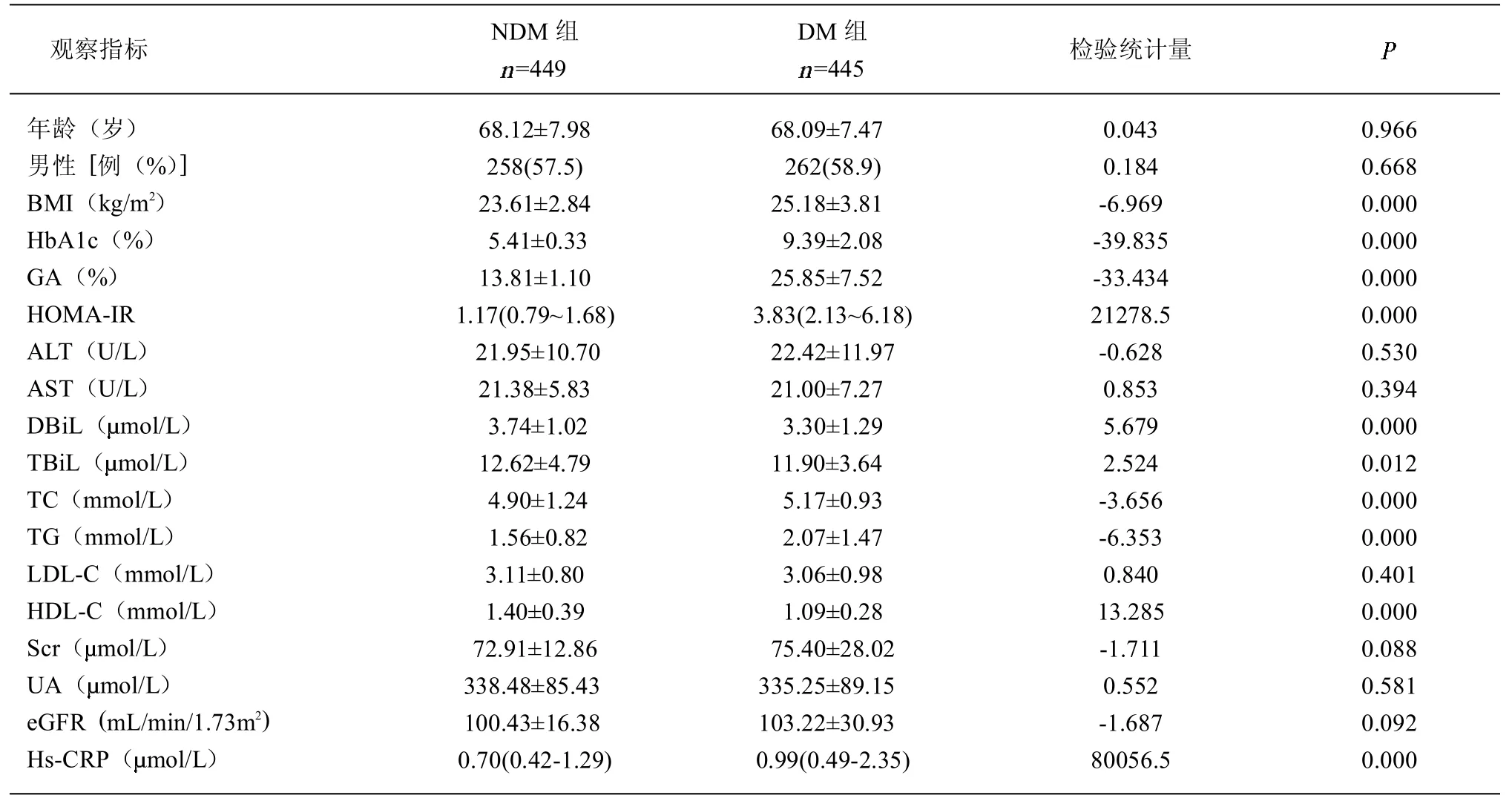
表1 DM 组与NDM 组临床资料比较
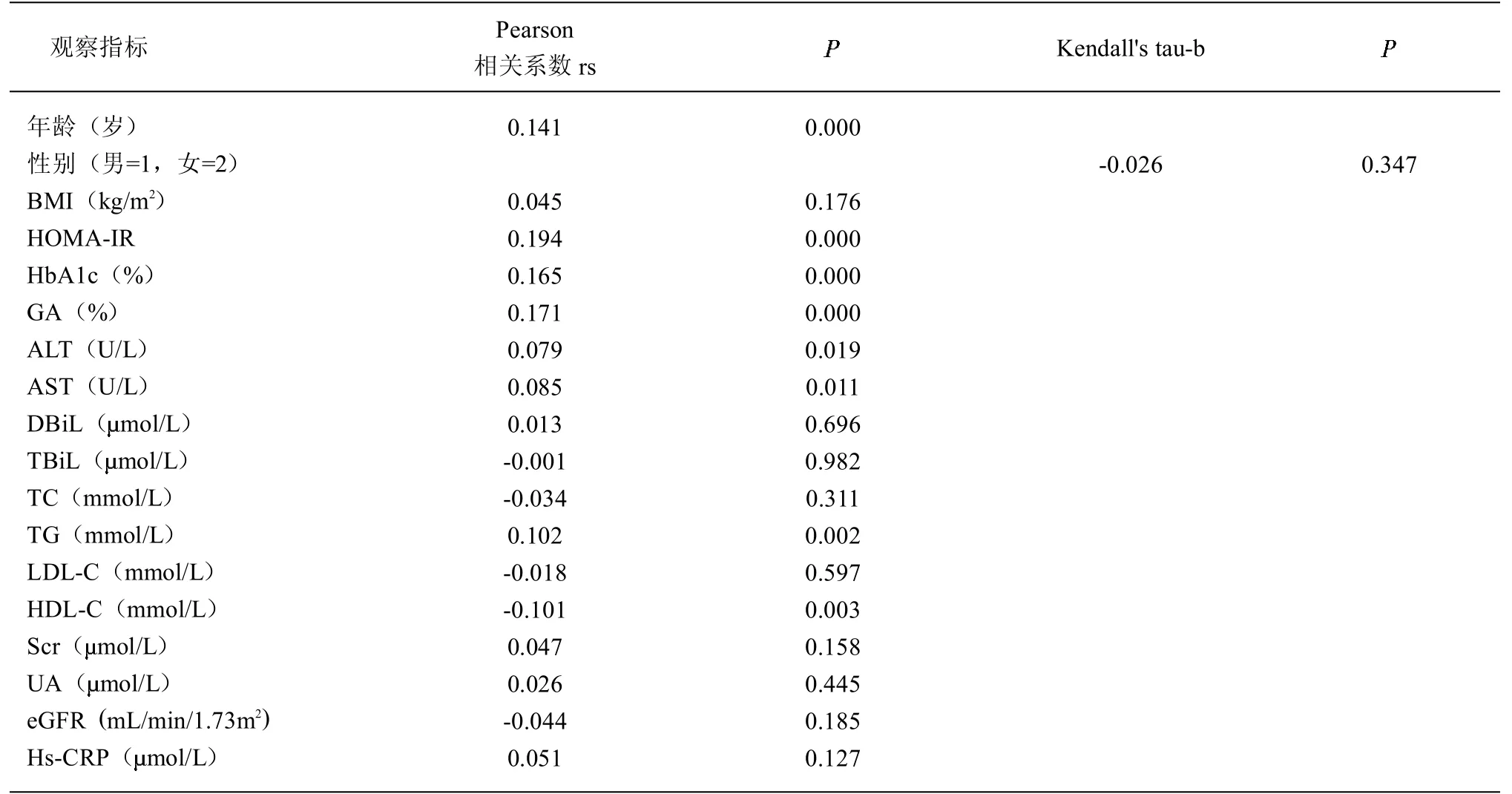
表2 血清TBA 水平在总人群中的相关因素分析(n=894)
2.6 T2DM 中DKD 危险因素Logistic 回归分析 把2型糖尿病患者作为研究对象,以是否合并DKD 为因变量,以HOMA-IR、糖尿病病程(DD)、HbA1c、DBiL、TBiL、TC、TG、Scr、UA、eGFR、hs-CRP等为自变量,利用基于最大似然估计的向后逐步回归法,进行DKD 的多因素Logistic 回归分析,逐步剔除变量后可见TBA、HOMA-IR、HbA1c、DD、Scr进入方程,结果显示,在T2DM 患者中,HOMA-IR、HbA1c、DD、Scr 是DKD 的危险因素,TBA 是DKD的是DKD 的保护因素。见表4。
3 讨论
近年来,关于BA 作为信号分子参与糖脂代谢的研究越来越多,BA 主要通过核受体法尼醇X受体(FXR)和膜受体G蛋白偶联BA 受体5(TGR5)调节机体代谢[7]。Sun W 等[8]进行的一个对2 型糖尿病和非糖尿病人群的横断面研究表明:胰岛素抵抗与高BA 血症呈正相关。魏秀凤等[9]研究也发现糖尿病组血清BA 水平明显高于非糖尿病组。本研究结果也显示,T2DM 患者血清TBA 水平显著高于健康对照组,血清TBA 水平与胰岛素抵抗水平呈正相关。胰岛素抵抗是糖尿病的主要发病机制之一,胰岛素抵抗的主要特征包括更高的胰岛素、葡萄糖、胰高血糖素、三酰甘油(TG)水平和低高密度脂蛋白胆固醇(HDL)水平[10]。在啮齿类动物实验[11]中发现胰岛素水平升高可使BA 合成限速酶-胆固醇7a-羟化酶(CYP7A1)的表达增加从而促进BA 合成;在人肝细胞中[12],胰岛素也有诱导CYP7A1 基因和初级BA 合成的报道。但也有研究表明,BA 与胰岛素抵抗呈负相关。在动物实验[13-14]中,给2 型糖尿病模型小鼠二甲双胍、糖苷酶抑制剂降糖治疗后胰岛素抵抗水平下降,但发现血清BA 水平较治疗前均显著升高。在对过度表达CYP7A1 的转基因小鼠的实验[15]中发现:高BA 可以预防高脂肪饮食诱发的肥胖、胰岛素抵抗、脂肪肝和糖尿病。由于BA 可以通过自身负反馈调节,还受胰岛素、降糖药物等多种因素影响,在机体中调节BA 代谢的机制十分复杂,对于BA 与胰岛素抵抗的关系研究还需要进一步研究证实。

表3 NDKD 组与DKD 组研究对象的临床资料比较
王保安等[16]研究显示,在T2DM 合并糖尿病视网膜病变时血清TBA水平显著降低,这表明血清TBA水平可能与糖尿病微血管病变相关。但是关于血清TBA 水平与DKD 的研究较少且结论不一。骆雅静等[17]研究发现2 型糖尿病中合并DKD 时血清TBA 水平无明显变化。而王帆等[18]研究表明,2 型糖尿病患者白蛋白尿水平与TBA 有相关性,随着白蛋白尿的增加,血清TBA 浓度逐渐下降。本研究中,2 型糖尿病合并DKD 患者血清TBA 水平较未合并DKD 患者明显下降,糖尿病中血清BA 可能对肾脏具有保护作用。在对糖尿病db/db小鼠进行选择性TGR5 型激动剂6a-乙基-23(S)-甲基胆酸(INT-777)治疗后发现蛋白尿减少了,TGR5 型激动剂可防止肾氧化应激和脂质堆积[19],在糖尿病中,肾脏FXR 和TGR5 表达和其目的基因均下调,并且这与炎症和纤维化程度相关。还有动物实验[20]也表明,FXR 和TGR5 的激活可减少肾炎症、氧化应激和纤维化。
综上所述,本研究发现在老年2 型糖尿病患者中,血清TBA 水平与胰岛素抵抗水平等指标呈正相关,入组研究的2 型糖尿病患者血清TBA 水平升高,提示血清TBA 水平升高在老年2 型糖尿病患者中可能起到器官保护作用如防止糖尿病肾病等;同时又发现已合并有糖尿病肾病的患者其血清TBA 水平降低,进一步提示血清TBA 水平与糖尿病肾病发生可能有关,血清TBA 水平下降,导致糖尿病肾病发生,由以上各组人群不同的TBA 水平推测血清TBA 水平升高可能是糖尿病患者的保护因素,防止发生糖尿病肾病、糖尿病视网膜病变等。但需要说明的是本研究仅收集研究对象入院时一次血清TBA 水平,未对病程中不同时段BA 水平进行动态监测,这对本研究结果的可靠性会产生影响,其次,研究纳入的样本量仅为800多例,尚不能代表普遍老年人群,另外,本研究为回顾性、单中心研究,某些混杂因素如患者既往史、用药情况等无法统一,这些因素也会对血清TBA 水平产生一定影响,在将来的实验设计中需要将这些因素也列入研究范围中。实验方案需要加大样本量,并采用多中心、前瞻性研究。
