Prolift盆底重建术治疗老年重度盆腔器官脱垂的临床分析
2020-11-06向睿叶礼翠杨智玲孟侠刘海凤王静依
向睿,叶礼翠,杨智玲,孟侠,刘海凤,王静依
成都医学院第二附属医院·核工业四一六医院妇产科,四川成都610000
盆腔器官脱垂(pelvic organ prolapse,POP)是各种原因导致盆腔脏器脱出于阴道口或阴道外,连锁引发其他盆底器官位置和功能异常的1 种妇科疾病[1]。POP 可引起尿路功能和排便功能障碍,严重影响患者身心健康和生活质量。对于重度POP,目前主要采用手术治疗,包括阴道半封闭术、阴式子宫切除联合阴道前后壁修补术和盆底重建术等。Prolift 盆底重建术是1 种利用植入聚丙烯网片和吊带重建盆底支撑力的微创手术,适合于年龄较大的重度POP 患者[2]。本文探讨Prolift 盆底重建术治疗老年重度POP 的临床应用价值,为治疗老年重度POP 提供方法。
1 资料与方法
1.1 一般资料 回顾性分析2015年3月—2019年3月于成都医学院第二附属医院接受住院治疗的87 例重度POP 患者临床资料,按治疗方法差异分为观察组(=44)和对照组(=43)。观察组采取Prolift 盆底重建术治疗,对照组采取传统阴式子宫切除术及阴道前后壁修补术治疗。2 组一般资料差异无统计学意义(>0.05)。见表1。
1.2 纳入和排除标准 纳入标准:(1)年龄≥60 岁;(2)确诊为POP[3];(3)满足盆底器官脱垂评估系统(POP—Q)评分法[4]评分为Ⅲ~Ⅳ度并接受手术治疗;(4)临床及随访资料完整。符合上述全部选项的病例纳入本研究。排除标准:(1)处于泌尿生殖系统急性感染期;(2)有神经源性膀胱;(3)POP-Q 评分为Ⅰ~Ⅱ度;(4)无法耐受手术治疗或既往存在子宫全切术史。符合上述任意1 选项的患者不纳入本研究。本次研究得到我院医学伦理委员会审批通过。
1.3 治疗方法 对照组患者采用传统阴式子宫切除术及阴道前后壁修补术治疗,行气管插管全身麻醉,取截石位。剪开膀胱后壁疏松组织。分离膀胱宫颈间隙,剪开膀胱子宫反折腹膜。切开宫颈黏膜后分离宫颈、阴道黏膜、子宫直肠窝腹膜、子宫直肠窝反折腹膜并,并向两侧延伸。于腹膜切口中点处缝线作为牵拉标志,钳夹、切断、缝扎子宫主韧带、子宫骶韧带、圆韧带及卵巢固有韧带,同法处理另一侧后取出子宫。取出后对卵巢及残端进行检查,并缝合黏膜及阴道后壁,最后关闭盆腔及阴道。观察组患者采用Prolift 盆底重建术治疗,麻醉及体位同对照组。在距膀胱、宫颈附着1 厘米处切开阴道前壁,暴露闭孔。取两侧前后翼进行穿刺,以尿道与会阴纵褶外1 cm 相交处作为第一定点,以外侧2 cm 处为第二定点,纵行切开阴道后壁。于6 点位置穿刺,置入导管,拉出聚丙烯材料网片(美国强生医疗器材有限公司Gynemesh 聚丙烯补片)两侧,网片走行于黏膜下。调整网片松紧度,缝合阴道壁和皮肤切口。
1.4 观察指标与方法(1)手术指标:记录手术时间、术中出血量、术后住院时间、保留导尿时间和术后残余尿量等。(2)盆底肌力水平:术前及术后1年采用PHENIX USB 8 通道多功能神经电生理定量诊断仿生治疗仪检测盆底肌力。(3)生活质量:采用POP 生活质量问卷(P—QOL)量表[5]评估患者术前及术后健康状况、生活影响、角色、社交、体力、个人关系、情绪、睡眠和脱垂严重程度等9 个维度,各维度评分范围为0~100 分,分数越高表示生活质量越低。(4)并发症及复发情况:观察并发症及随访期间内复发情况。
1.5 统计学分析 采用SPSS22.0 软件进行统计分析。符合正态分布的计量资料以均数±标准差(±s)表示,比较进行 检验;计数资料以例数和百分率表示,行2检验。<0.05 为差异具有统计学意义。
2 结果
2.1 2 组手术指标值比较 观察组患者的手术时间明显短于对照组,术中出血量明显少于对照组,术后残余尿量明显多于对照组,差异均有统计学意义(<0.05)。表2。

表1 2 组一般资料比较
表2 2 组手术指标值比较(±s)
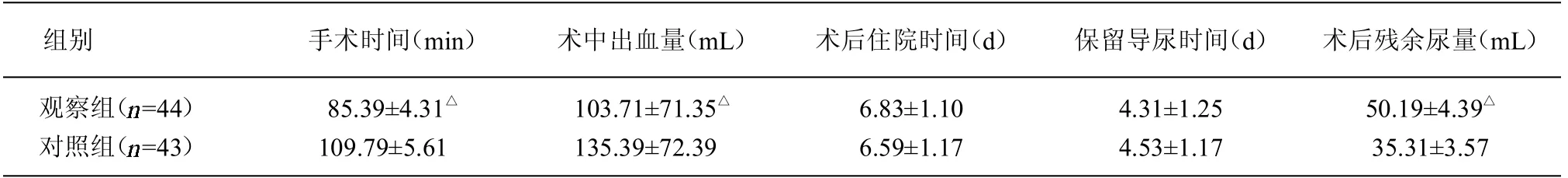
表2 2 组手术指标值比较(±s)
注:与对照组比较,△<0.05
组别 手术时间(min) 术中出血量(mL) 术后住院时间(d) 保留导尿时间(d) 术后残余尿量(mL)观察组( =44)对照组( =43)85.39±4.31△109.79±5.61 103.71±71.35△135.39±72.39 6.83±1.10 6.59±1.17 4.31±1.25 4.53±1.17 50.19±4.39△35.31±3.57
2.2 2 组盆底肌力水平比较 2 组患者术前肌电位、盆底肌静态张力、动态张力及收缩力水平差异均无统计学意义(>0.05),但2 组患者术后1年肌电位、盆底肌静态张力、动态张力及收缩力水平均较同组术前均明显提升(<0.05);观察组患者术后1年盆底肌静态张力、动态张力及收缩力水平均较对照组术后1年提升(<0.05)。表3。
2.3 2 组生活质量比较2 组患者术前健康状况、生活状况、角色、社交、体力、个人关系、情绪、睡眠及脱垂严重程度评分均差异均无统计学意义(>0.05),但2 组患者术后1年健康状况、生活状况、角色、社交、体力、个人关系、情绪、睡眠及脱垂严重程度评分均明显低于同组术前(<0.05);观察组患者术后1年健康状况、生活状况、角色、社交、体力、个人关系、情绪、睡眠及脱垂严重程度评分均显著低于对照组(<0.05)。提示观察组患者的生活质量高于对照组患者。见表4。
2.4 2 组并发症及复发情况比较观察组并发症发生率及术后复发率均明显低于对照组(<0.05)。表5。
3 讨论
绝经后老年人卵巢功能衰退,同时阴道壁组织韧性、稳定性及弹性等生物力学特性削弱,可引起或加重POP。杨双祥[6]认为对于POP 的治疗应以加强盆底结构的支撑力、恢复脱垂部位解剖位置及其生物学性能为主要目的。
传统阴式子宫切除术联合阴道前后壁修补是老年POP 患者常用疗法,可恢复移位器官解剖位置,缓解尿失禁等伴随症状[7]。但子宫切除术可破坏盆底结构的稳定性,患者术后盆底肌功能恢复欠佳,且该术式主要靠丝线缝合组织加强支撑力,造成组织张力较大,故术后复发率高。此外,阴道组织的破坏和瘢痕残留亦可严重影响患者的生活质量。
表3 2 组盆底肌力水平比较(±s)

表3 2 组盆底肌力水平比较(±s)
注:与同组术前比较,△<0.05;与对照组术后1年比较,▲<0.05
收缩力(g/cm2)术前 术后1年观察组 =44)对照组( =43)组别肌电位( V)术前 术后1年静态张力(g/cm2)术前 术后1年动态张力(g/cm2)术前 术后1年9.91±1.98 9.83±1.93 13.31±2.21△11.53±2.17△101.39±31.26 102.17±31.71 162.35±36.97△▲134.14±34.59△175.39±16.34 176.94±16.53 229.36±52.31△▲201.13±48.91△181.31±52.36 185.17±53.55 259.36±63.71△▲217.43±59.67△
表4 2 组生活质量评分比较(±s,分)

表4 2 组生活质量评分比较(±s,分)
注:与同组术前比较,△<0.05;与对照组术后1年比较,▲<0.05
项目观察组( =44)术前 术后1年对照组( =43)术前 术后1年健康状况生活状况角色体力社交个人关系情绪睡眠脱垂严重程度75.31±11.70 90.13±4.62 93.13±3.19 85.26±11.41 90.81±2.23 51.36±1.13 71.53±14.56 61.39±14.58 63.97±13.46 13.31±12.35△▲11.39±4.53△▲9.34±1.16△▲13.15±3.59△▲12.39±4.51△▲9.39±2.37△▲7.53±2.96△▲10.91±1.17△▲8.73±5.43△▲74.65±11.23 90.79±4.53 93.29±3.31 85.91±11.23 90.45±2.41 50.94±1.10 72.10±14.41 61.53±14.71 64.13±13.44 21.36±7.49△19.53±5.79△17.53±4.13△20.91±4.71△21.31±4.73△15.39±3.41△14.39±3.55△21.63±1.23△17.31±4.16

表5 2 组并发症及复发情况比较[例(%)]
Profit 盆底重建术从3 个腔室修复盆底结构的缺陷,通过皮肤、皮下固定网片提升骶韧带和肛提肌韧带恢复移位脏器的解剖位置。有报道[8]认为该治疗方法既能加固修复薄弱的盆底组织,又可为组织再生提供支撑,对达到前、中、后盆腔的重建,提高POP临床治愈率有重要意义。其应用的修补网片更是由聚丙烯材料制成,具有抗感染性强、弹性好及良好的组织相容性等特点[9]。
本研究结果显示,观察组的手术时间短于对照组,术中出血量少于对照组,说明Profit 盆底重建术的方法更为简单便捷,且手术创伤较少。而观察组术后残余尿量多于对照组,可能是由于网片改变膀胱颈位置、感染或置入异物产生的反应,这也从另一方面说明做好充足的术前准备,并不断提高术者操作技术的重要性。进一步对2 组术后盆底肌力进行检测发现,观察组患者术后1年盆底肌静态张力、动态张力及收缩力均较治疗前及对照组提升,提示Prolift 盆底重建术可显著促进盆腔脏器脱垂患者的盆底肌力恢复。同时,通过采用P—QOL 量表评估患者术前及术后生活质量,发现观察组患者各项生活质量评分均低于对照组,说明两种术式均可改善患者生活质量,但由于Prolift盆底重建术对老年POP 患者症状改善程度更好,对于生活质量的提升更为显著,这也与该术式促进盆底肌力恢复有关。
然而,POP 盆底重建手术操作存在视觉盲区,术后易出现感染、出血、网片材料暴露和侵蚀等并发症,且具有一定复杂性[10]。为降低观察组患者术后相关并发症,采取了下述手段:(1)术前用药增加阴道厚度,充分利用水分离可保证阴道上皮完整,避免在阴道壁内放置网片,保证放置的网片位置正常,减少术中出血;(2)术中未切除看似多余的阴道壁,在缝合阴道壁时保持合适松紧度;(3)术后20 d 继续使用阴道局部雌激素药物,促进阴道黏膜生长,预防和减少网片侵蚀的发生;(4)要求手术医师熟练掌握足够的盆腔解剖知识和盆底重建手术操作;同时在选择POP 患者手术方式时,也需综合患者日常需求、健康情况、倾向性及盆底解剖缺陷部位等方面进行考虑,采取个体化、人性化的手术方式。故本研究随访中发现观察组出现阴道前壁网片暴露1 例、聚丙烯网片侵蚀1 例,阴道残端感染1 例,未见阴道残端出血,发生率为6.81%,显著低于对照组。本研究对于长期疗效的调查存在局限性,由于本研究涉及的样本数量少和时间有限,需进一步扩大样本和延长随访时间完善本研究。
综上,Prolift 盆底重建术治疗老年POP,疗效确切,创伤小,安全性高,在保留子宫的同时可完成盆底结构重建,促进盆底肌肉功能的恢复,可作为临床治疗老年POP 患者候选方案。
