神经外科颅脑损伤躁动患者的保护性约束临床路径护理对于护理满意度的影响评价
2020-10-26刘立平张华英夏佳佳
刘立平,张华英,夏佳佳
(上海市嘉定区中心医院神经外科,上海 201800)
颅脑损伤为神经外科常见、多发疾病,高达50%的患者会出现躁动表现,导致坠床、拔管等不良事件频频发生,伤及医护工作人员的职业暴露意外事件更是屡见不鲜[1]。针对颅脑损伤躁动者如何做好保护性约束护理值得深入探究。本研究旨在探讨神经外科颅脑损伤躁动患者的保护性约束临床路径护理对于护理满意度的影响。报道见下。
1 资料与方法
1.1 一般资料
选取2018年6月~2019年6月我院神经外科收治的颅脑损伤躁动患者100例作为本次研究对象,随机分为对照组和研究组各50例。对照组:男30例、女20例;年龄26~63岁,平均(32.23±4.29)岁。研究组:男28例、女22例;年龄24~65岁,平均(32.25±4.26)岁。组间(对照组和研究组)临床资料均衡,差异无统计学意义(P>0.05)。
1.2 选入标准
以符合颅脑损伤诊断标准且躁动评级Ⅱ级以上、患者及家属签署知情同意书为纳入标准;排除合并精神疾病、严重感染、依从性差的患者。
1.3 方法
对照组施行传统保护性约束管理。约束前进行评估,做好护理记录;约束期间,定时观察约束部位的皮肤颜色与肢端血液循环,保证患者的安全和舒适;待患者躁动平复后及时解除约束。研究组应用保护性约束临床路径护理。首先组建保护性约束临床路径护理小组(护理专家与外科护士长各2名,神经外科工作经验丰富的护理人员5名),制定保护性约束临床路径内容。(1)约束前期,评估患者躁动等级,分Ⅰ级~Ⅳ级。Ⅰ级不进行约束;Ⅱ级以约束带行四肢约束;Ⅲ级除以约束带行四肢约束外,以床单行胸部约束;Ⅳ级在Ⅲ级基础上加以手套约束。(2)约束流程,若情况紧急:实施约束→跟家属说明情况,让其签署同意书→联系医生补开约束医嘱→进行约束护理记录;若情况非紧急:全面评估→跟家属说明情况,让其签署同意书→联系医生开约束医嘱→准备约束用具→实施约束→进行约束护理记录。(3)约束期间,约束开始后半小时进行躁动程度评估,每1小时进行巡视1次,每2小时更换1次体位,观察有无并发症发生,并针对病情、约束部位、约束用具数量、管道情况、约束效果以及后续约束护理重点内容进行交接;同时加强对家属约束期间配合与注意事项的讲解。(5)解除约束,经全面评估后患者躁动等级降低,上报医生开解除约束医嘱,做好约束巡视观察单与护理记录。
1.4 评价指标
记录两组约束管理后相关不良事件发生情况,评价两组护理满意度。不良事件包括意外拔管、坠床、皮肤损伤、末梢循环受阻等。护理满意度采用自制护理满意度问卷表进行评价,分4个等级:非常满意、满意、一般、不满意。满意度=非常满意+满意。
1.5 统计学方法
数据分析采用SPSS 22软件录入与分析,计数资料均应用x2检验,计量资料均应用t检验,差异为P<0.05有统计学意义。
2 结 果
2.1 护理满意度
如表1所见,研究组护理满意度高于对照组,差异有统计学意义(P<0.05)。
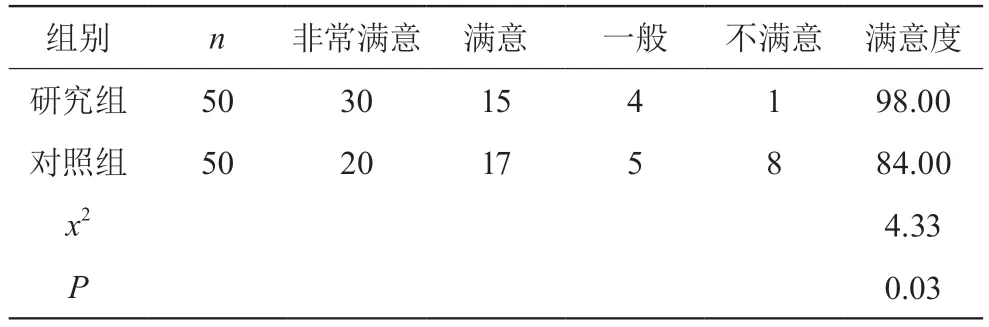
表1 护理满意度(n,%)
2.2 不良事件
对照组出现意外拔管5例、坠床1例、皮肤损伤3例、末梢循环受阻1例,不良事件发生率为20.00%;研究组出现意外拔管1例、皮肤损伤1例,不良事件发生率为4.00%。研究组显著低于对照组,差异显著,差异有统计学意义(P<0.05)。
3 讨 论
身体约束是一种强制性的行为,易导致护患纠纷。保
护性约束临床路径要求必须获得患者或者家属的同意,并在医嘱指导下才能进行约束措施,必须征得患者或家属的同意,在医生的医嘱指导下才能使用实施约束,同时在约束前与约束过程中对患者或者家属进行宣教,有利于打消其疑虑,提高配合度。在约束期间,护理人员遵循临床路径做好相关记录,做到了在必要的时候有据可查。这些都进一步提高了患者或家属对约束期间的护理满意度。综上所述,神经外科颅脑损伤躁动患者护理中应用保护性约束临床路径,有利于安全性与有效性的提高以及患者和家属满意度的提升。
