SOX30基因敲除对雄性小鼠睾丸组织结构及激素分泌的影响
2020-10-19崔志鸿周洋西刘文斌刘晋祎
王 平 ,姜 晓,韩 飞,崔志鸿,唐 莹,4,周洋西 ,,刘文斌,曹 佳,刘晋祎,
(1.陆军军医大学军事预防医学系毒理学研究所,重庆 400038;2.陆军军医大学第二附属医院血液病医学中心,重庆 400037;3.西南大学药学院,重庆 400715;4.宁夏医科大学公共卫生与管理学院劳动卫生与环境卫生学教研室,宁夏 银川 750004)
半个多世纪以来,人类的平均寿命已得到显著提高,但同时人类的生殖健康水平却趋于下降。根据文献报道,从1973 到2011 年,全球男性精子总数和密度每年分别降低约5.33×106个和0.7×106/mL[1-2],临床上各种男性生殖疾病(如隐睾症、睾丸癌、精子计数低等)的发病率也在逐渐增加[3-4]。研究表明,基因与环境交互作用是造成男性生殖功能损伤尤其是生精障碍的重要原因,但总体上来说相关的发病机制远未阐明[5]。本课题组前期研究发现,核转录因子SOX30可能在生精过程中具有重要作用。在成体小鼠各个器官中,SOX30基因除了在睾丸高水平表达,在附睾和肺低水平表达外,其他脏器均几乎无表达[6]。而且SOX30在各组织中的表达明显受到DNA 甲基化的调控,在SOX30表达的成年小鼠睾丸中,SOX30呈低甲基化状态[6-7]。此外,SOX30还与临床非阻塞性精子缺乏疾病(non-obstructive azoospermia,NOA)关系密切[8]。最近,国内外也有其他研究证实SOX30基因与睾丸发育密切相关,在精子发生中起关键作用[9-11],但是SOX30基因在雄性生殖系统中是否有其他的功能和调控机制尚不清楚。因此,本研究构建了SOX30基因敲除小鼠模型,探讨SOX30基因在雄性生殖系统中的生物学功能。
1 材料与方法
1.1 主要试剂
DNA 提取试剂盒购自康威世纪公司;4%福尔马林溶液、驴抗小鼠IgG(H+L)-荧光Alexa Fluor 555 和山羊抗小鼠IgG(H+L)-Alexa Fluor 488 二抗、BCA 蛋白浓度测定试剂盒购自上海碧云天公司;睾酮(testosterone,T)和抑制素B(inhibin B,INH-B)检测盒(ELISA 法)购于武汉云克隆科技公司;SOX9 抗体和3β-HSD抗体购自Santa公司。
1.2 SOX30基因敲除小鼠模型构建
SOX30 敲除小鼠委托南京大学模型动物研究中心构建。将从BAC克隆中酶切获取含有同源臂的靶序列和LoxP-SA-IRES-GFP-NEO-STOP-PPS-2nd LoxP 簇通过同源重组方式引入到SOX30基因外显子1 和外显子2 之间。通过PCR,酶消化和测序证实含有目的序列的打靶载体。用AsiSI 酶切法将打靶载体线性化,再将打靶载体经电穿孔方式转到C57BL/6 胚胎干细胞。通过具有的G418和更昔洛韦(Ganc)抗性进行重组体胚胎干细胞的筛选。随后对这些筛选的重组体细胞通过PCR 和Southern blot 方式鉴定筛选阳性胚胎干细胞。将C57BL/6小鼠与嵌合体小鼠(阳性克隆进行显微注射获得嵌合体)交配产生杂合型(KW)小鼠。PCR法鉴定雌雄KW 小鼠杂交后代基因型,产生实验用野生型(WW)、KW 和纯合型(KK)小鼠。本研究获得陆军军医大学实验动物管理委员会批准。
1.3 SOX30基因敲除小鼠基因型鉴定
用手术剪剪取3 周龄小鼠尾端3~5 mm,置于含500 μL 蛋白酶 K 和 SNET 裂解混合液的 EP 管中,37 ℃消化过夜。按照DNA 提取试剂盒说明书操作方法提取鼠尾DNA,PCR后产物经凝胶电泳分带鉴定基因类型,引物序列见表1。
1.4 SOX30 基因敲除小鼠脏器组织取材及脏器指数计算
选取 2.5 月龄 WW 型、KW 型和 KK 型雄性小鼠各5 只,称取体质量并记录。小鼠经颈椎脱臼处死后立即用眼科剪解剖,取出双侧睾丸和附睾、精囊和心、肝、脾、肾、肺等器官,分别拍照、称质量、记录并计算脏器指数(脏器系数=实验动物某脏器的质量/该动物总质量×100%)。一侧睾丸和附睾组织置于EP 管冰冻备用(-80 ℃),另一侧睾丸和附睾置于4%福尔马林溶液中固定。
1.5 SOX30基因敲除小鼠睾丸、附睾组织病理分析
固定好的睾丸和附睾组织样本经脱甲醛、正向梯度乙醇(75%、85%、95%和100%)脱水、二甲苯透明、石蜡包埋处理后,切片制成4 μm 石蜡组织片。再将切片脱蜡、水化、苏木素-伊红(HE)染色,中性树胶封片。光学显微镜下观察睾丸和附睾组织切片病理结构,记录生精细胞及精子、支持细胞和间质细胞等形态特征。
1.6 曲细精管直径统计分析
采用光学显微镜观察各基因型小鼠睾丸组织HE染色病理切片并拍照,每个基因型小鼠选取20个圆形曲细精管,采用Image J软件测量曲细精管直径。
1.7 ELISA法检测睾丸组织激素水平
取出小鼠一侧睾丸组织快速低温冰冻,置于自动组织匀浆仪,加入PBS液1 mL,快速匀浆制成组织悬液。静置10 min 后,4 ℃离心5 min(12 000 r/min),取上清液于EP 管冷冻保存(-80 ℃)。采用酶联免疫吸附(ELISA)法检测T 和INH-B。简要步骤如下:标准孔、样品孔和空白孔依次对应加样,加入工作A液混合温育1 h,洗板3次后加工作液B温育30 min、洗涤5 次加显色剂10 min、滴加终止液后用酶标仪测量各孔D(450)值,制作标准品浓度曲线并计算样品浓度。BCA蛋白浓度测定试剂盒检测各样本蛋白浓度,并根据蛋白浓度计算出各样本的T和INH-B含量。
1.8 组织免疫荧光激光共聚焦检测
将WW 组和KK 组小鼠的石蜡包埋睾丸组织切片后,4‰ Triton X-100 室温静置20 min,抗原修复15 min,PBS 浸泡洗涤5 min(重复3 次),胎牛血清封闭 30 min(37 ℃),滴加一抗(SOX9 或 3β-HSD)置于4 ℃过夜孵育,洗涤后滴加荧光二抗避光孵育1 h(37 ℃),PBS洗涤后DAPI避光孵育10 min,PBS洗涤封片。共聚焦显微镜(Zeiss LSM 800;Germany)观察小鼠睾丸支持细胞特异性SOX9 蛋白及间质细胞特异性蛋白3β-HSD 的表达量。每个基因型小鼠随机选取10 个视野采集免疫荧光图片,采用Image J 软件分析各免疫荧光图片中阳性信号的荧光强度并利用SPSS 16.0软件进行统计分析。
1.9 统计学方法
应用SPSS 16.0 软件,计量数据用xˉ±s表示,多组间均数比较采用方差分析(analysis of variance ANOVA),两两均数间比较采用q检验,以α=0.05为检验水准。
2 结 果
2.1 SOX30基因敲除小鼠模型基因鉴定结果
如图1 所示,引物A 和B 为纯合敲除SOX30基因型鉴定引物,引物C 为SOX30野生型鉴定引物。根据基因型鉴定引物检测结果,1号小鼠为野生型小鼠,2号小鼠为纯合缺失型小鼠,3号小鼠为杂合型小鼠。
2.2 SOX30敲除雄性小鼠一般情况和脏器系数变化
饲养过程中雄性SOX30敲除小鼠的毛发、精神和活动量等生活状态良好。WW 型、KW 型和KK 型3种基因型小鼠比较,体质量未见明显差异(P>0.05)(图2A);3种基因型小鼠心、肝、脾、肺、肾、胸腺及精囊脏器系数无明显差异(P>0.05)(图 2B~H);与 WW 和KW组比较,KK组小鼠睾丸体积明显减小,睾丸脏器系数显著降低,差异具有统计学意义(P<0.05)(图2I)。
2.3 SOX30敲除小鼠曲细精管直径变化
由于睾丸体积的绝大部分由曲细精管组成,是精子形成的场所。因此,我们在发现SOX30敲除小鼠睾丸体积变小(图3A)和睾丸脏器指数降低的基础上,进一步对不同基因型小鼠的曲细精管直径进行了测量和统计。结果发现,与WW 组小鼠比较,KK 组小鼠曲细管直径明显缩小,差异具有统计学意义(P<0.05,见图3B~D)。
2.4 SOX30敲除小鼠睾丸、附睾组织病理分析
通过对SOX30基因敲除小鼠睾丸和附睾组织进行病理切片观察,我们发现,WW 型和KW 型小鼠睾丸组织曲细精管内各级生精细胞排列整齐,圆形精子和长形精子细胞密度适中,曲细精管间区间质分布均匀(图4A 和B),附睾组织内成熟精子密集丰富(图4D 和E),WW 型和KW 型小鼠睾丸和附睾组织均未见明显病理形态学改变。与WW型和KW型不同,KK型小鼠曲细精管内生精细胞排列紊乱,可见空泡变性和多个巨细胞,未见长形精子,曲细精管外间质增生明显(图4C)。KK 型小鼠附睾组织切片中精子数量很少(图4F)。这些检测结果提示,SOX30敲除可导致睾丸组织出现明显的病理损伤,并导致精子生成障碍。

图2 SOX30敲除对小鼠体质量及脏器系数的影响(n=5)

图3 SOX30敲除对小鼠睾丸体积和曲细精管直径的影响
2.5 SOX30 敲除抑制小鼠睾丸组织T 和INH-B 激素分泌
SOX30敲除可导致睾丸发育损伤和精子形成障碍,由于T 在雄性生殖系统发育和成熟过程中不可或缺,而INH-B 含量与精子密度、睾丸体积显著相关,因此我们通过ELISA 法检测了不同基因型小鼠睾丸组织匀浆液中T和INH-B 的水平。结果发现,与WW组和KW组比较,KK组小鼠睾丸组织匀浆液中睾酮T和INH-B 显著下降(图5),差异具有统计学意义(P<0.05),表明敲除SOX30基因可导致小鼠睾丸合成分泌T 和INH-B 能力减弱,进而影响雄性小鼠生殖功能,提示SOX30可能是调控T 和INH-B 合成的重要分子之一。
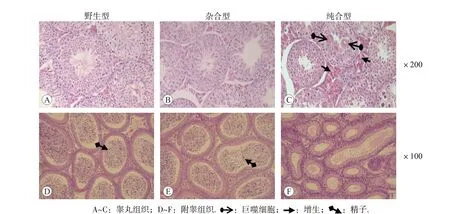
图4 SOX30敲除对小鼠睾丸及附睾病理形态学的影响

图5 SOX30敲除对小鼠睾丸组织匀浆液中T及INH-B水平的影响(n=5)
2.6 SOX30 敲除对小鼠睾丸组织支持细胞和间质细胞特异性蛋白表达的影响
睾丸组织是合成分泌生殖激素T 和INH-B 的主要场所,T 和INH-B 分别由睾丸间质细胞和支持细胞合成和分泌。为了进一步分析SOX30对睾丸间质细胞和支持细胞的影响,我们采用免疫荧光法分别对WW型和KK型小鼠睾丸组织支持细胞特异性表达蛋白SOX9和间质细胞3β-HSD 的表达水平进行了检测。通过激光共聚焦显微镜观察及荧光强度分析发现,SOX30敲除后WW 和KK 型小鼠睾丸组织中SOX9(红色)表达阳性细胞数量无明显差异(图6B),但KK型小鼠睾丸组织中3β-HSD蛋白(绿色)表达细胞较WW型小鼠明显升高(图6C),提示SOX30敲除对小鼠睾丸支持细胞数目无明显影响,但可以导致睾丸组织间质细胞代偿性增生。
3 讨 论
SOX家族由雄性性别决定基因Sry(sexdetermining region of Y chromosome)相关基因组成,广泛参与性别决定、性腺发育和早期胚胎发育等一系列过程,是具有一段同源保守HMG-box DNA 结合域的基因超家族[12-13]。其中,SOX30基因是一个新发现的SOX家族基因,为SOX基因家族H 亚族的唯一成员。最近的研究已证实SOX30基因是精子形成所必需的[9-10],SOX30的缺失可导致小鼠生殖细胞停滞在减数分裂后的圆形精子细胞早期[11]。尽管如此,有关SOX30基因在雄性生殖系统中的作用及机制的认识尚不全面和明确。本研究发现,SOX30缺失可导致小鼠睾丸体积缩小,睾丸脏器系数显著下降,睾丸组织内曲细精管管腔直径缩小,曲细精管内生精细胞分布异常,精子生成障碍。这些结果表明SOX30敲除可导致明显的睾丸发育异常。另外,我们的研究首次发现SOX30敲除可导致睾丸激素分泌异常。
T 是构成雄激素的重要组分,在雄性主要由睾丸间质细胞合成分泌。睾丸间质细胞分泌的T 一部分进入血液循环,维持雄性第二性征,另一部分作用于睾丸生精上皮,参与精子发生及成熟[14-15]。睾酮在雄性生殖系统发育和成熟过程中不可或缺,生理剂量的T能维持精子的正常发育,睾丸内T 合成障碍或降低会导致精子发育受损[16-18]。通过对睾丸间质细胞特异性表达蛋白3β-HSD 进行免疫荧光染色,我们观察到SOX30敲除组小鼠睾丸间质细胞出现明显的增生和聚集,但ELISA 检测结果表明SOX30敲除小鼠睾丸组织匀浆液中T 水平与WW 型和KW 型小鼠比较显著下降,说明SOX30缺乏可导致睾丸间质细胞激素分泌功能异常,SOX30敲除导致的睾丸间质增多可能是一种代偿性的增生。这一现象与一些外源性化合物(如邻苯二甲酸二丁酯)暴露导致睾丸间质细胞异常增殖和T水平下降类似[19-20]。

图6 SOX30敲除对小鼠睾丸支持细胞及间质细胞特异性蛋白表达的影响
INH-B 是雄性体内重要的性激素,是由睾丸支持细胞合成分泌的一种糖蛋白,在男性生育功能中具有重要调节作用,是睾丸外分泌功能的指标[21]。作为精子发生最重要的标志物之一,INH-B浓度与睾丸体积和精子数量密切相关[22],临床不育患者血清中INH-B水平显著下降[23]。有研究认为,在评估男性不育症方面,INH-B 是比其他激素更好的检测指标[24],可作为术前睾丸潜在活性的可靠指标,也可以预测精索静脉曲张切除术后精子发生的机会,并使患者免于无用的手术[25]。也有报道支持细胞综合征的发生与INH-B 高度相关,INH-B 水平能反映睾丸支持细胞的功能[26]。我们的研究发现,SOX30敲除小鼠睾丸组织匀浆液中INH-B 浓度与WW 和KW 组小鼠比较明显下降。为了进一步分析KK 型小鼠睾丸INH-B 水平下降是不是由于支持细胞数目的改变所造成的,我们通过免疫荧光法检测了睾丸支持细胞特异性表达蛋白SOX9 的表达,结果发现KK型小鼠睾丸组织中表达SOX9的细胞数量与WW 型小鼠比较无明显差异。这些结果表明SOX30基因的缺失对睾丸支持细胞的数目无明显的影响,但可导致睾丸支持细胞INH-B分泌功能异常,提示SOX30可能参与睾丸支持细胞激素分泌功能的调控。
综上,本研究证实SOX30基因在小鼠生精过程中具有重要作用,初步证明SOX30能够参与睾丸支持细胞和间质细胞激素分泌功能的维持,是调控睾丸T 和INH-B激素合成的重要分子之一,具体的分子机制有待进一步研究。
