顺气解郁汤对产妇产后抑郁及雌二醇、孕酮及5-羟色胺水平的影响
2020-10-13黄喜英王云孙利
黄喜英,王云,孙利
西安市第一医院妇产科,陕西 西安 710002
产后抑郁(postpartom depression,PPD)是产妇产后出现的心理障碍性表现,通常于产后2周左右发病,并在4~6 周出现明显的症状,表现为烦躁不安、睡眠障碍、易怒、情绪沮丧等症状,严重者可出现绝望、自我伤害倾向[1-2]。据数据统计,分娩后PPD 发生率为5%~25%[3]。PPD 的发生机制复杂,目前尚不完全清楚,但研究认为PPD 与分娩前后心理因素、雌激素水平改变以及中枢神经递质变化等多方面因素影响相关[4]。PPD 单纯应用西药治疗效果有限,且治疗相关不良反应较大。近年来中医药在治疗PPD 中显示出一定的潜力,且具有副作用小、复发率低等特点[5]。本研究采用顺气解郁汤联合西药帕罗西汀治疗PPD 患者,观察其临床疗效,并探讨其对血清雌二醇(E2)、孕酮(P)以及5-羟色胺(5-HT)水平的影响。
1 资料与方法
1.1 一般资料 选取2017 年5 月至2019 年5 月西安市第一医院收治的76 例产后抑郁症患者为研究对象。纳入标准:①符合《妇产科学》中产后抑郁的诊断标准[6];②年龄18~40 岁;③汉密尔顿抑郁量表评分不低于17分。排除标准:①产前存在精神障碍性疾病者;②严重肝肾功能不全者;③对本研究使用药物存在禁忌证者;④近一个月内使用过精神类药物或影响性激素水平的药物。采用随机数表法将患者分为观察组和对照组,每组38例。对照组患者年龄22~36岁,平均(27.35±5.07)岁;病程10~56 d,平均(33.28±7.60)d;初产25 例,经产13 例。观察组患者年龄21~37 岁,平均(27.82±5.46)岁;病程13~62 d,平均(35.61±7.24) d;初产27 例,经产11 例。两组患者的一般资料比较差异均无统计学意义(P>0.05),具有可比性。本研究取得患者知情并签署知情同意书,且符合《世界医学协会赫尔辛基宣言》相关要求。
1.2 方法 对照组患者使用帕罗西汀片(浙江华海药业股份有限公司,国药准字H20031106,规格20 mg)口服进行抗抑郁治疗,20 mg/d,1次/d。观察组患者在对照组治疗基础上联合使用顺气解郁方治疗。方剂组成:柴胡10 g,枳实10 g,佛手10 g,郁金10 g,炒白芍15 g,川芎10 g,香附10 g,炒栀子10 g,炒酸枣仁15 g,石菖蒲10 g,合欢花10 g,甘草6 g。每日一剂,水煎后分早晚服用。两组均连续治疗8周后评价疗效。
1.3 观察指标与评价方法 (1)抑郁情况:于治疗前和治疗8 周后采用汉密尔顿抑郁量表(HAMD)评价患者的抑郁情况,HAMD 评分越高,提示抑郁程度越严重。计算HAMD减分率,HAMD减分率=(治疗前评分-治疗后评分)/治疗前评分×100%。(2)血清性激素及5-羟色胺(5-HT):于治疗前和治疗8 周后采集患者清晨空腹静脉血,离心后取上清采用酶联免疫吸附法测定血清雌激素(E2),孕酮(P)和5-HT 水平。(3)临床疗效:两组患者均于治疗8 周后评估疗效。参照《中药临床研究指导原则》[7],采用HAMD 减分率进行评价。治愈:HAMD 评分下降≥70%;显效:HAMD 评分下降50%~70%;有效:HAMD 评分下降降低25%~50%;无效:HAMD 评分下降<25%;总有效率=治愈+显效+有效/总病例数×100%。(4)复发情况:治疗结束后患者定期随访,于治疗结束后1、3、6 个月时评价患者病情,记录复发情况。
1.4 统计学方法 应用SPSS20.0 软件统计分析数据,计量资料以均数±标准差(x-±s)表示,组间比较采用t检验,计数资料比较采用χ2检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者的临床疗效比较 治疗后,观察组患者的总有效率为92.11%,明显高于对照组的71.05%,差异有统计学意义(χ2=5.604,P<0.05),见表1。
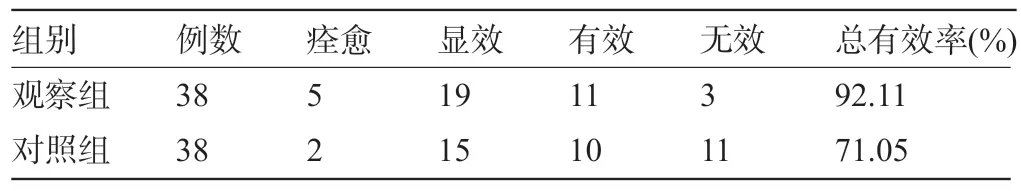
表1 两组患者的临床疗效比较(例)
2.2 两组患者治疗前后的HAMD 评分及减分率比较 治疗前,两组患者的HAMD评分比较差异无统计学意义(P>0.05);治疗后,两组患者的HAMD评分均较治疗前降低,且观察组明显低于对照组,差异有统计学意义(P<0.05);观察组患者的HAMD 减分率明显高于对照组,差异有统计学意义(P<0.05),见表2。
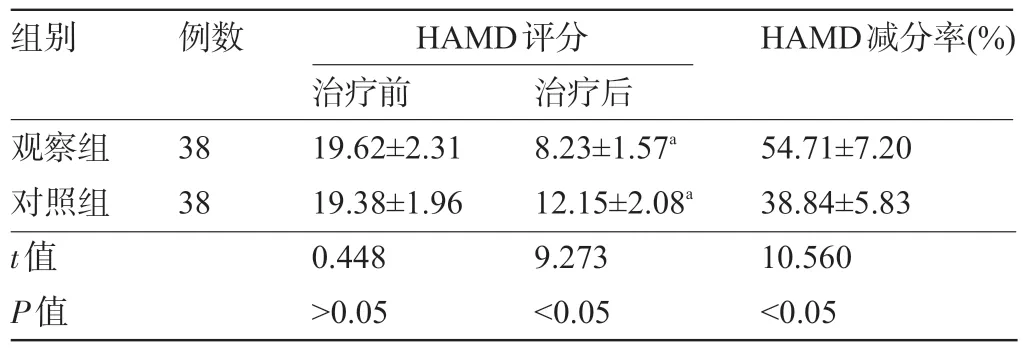
表2 两组患者治疗前后的HAMD评分及减分率比较(x-±s)
2.3 两组患者治疗前后的血清E2、P 和5-HT 水平比较 治疗前,两组患者的血清E2、P和5-HT水平比较差异均无统计学意义(P>0.05);治疗后,两组患者的E2、5-HT水平较治疗前升高,且观察组明显高于对照组,P 水平较治疗前降低,且观察组明显低于对照组,差异均有统计学意义(P<0.05),见表3。
2.4 两组患者的PPD 复发率比较 治疗结束后1、3 个月时,两组患者的PPD 复发率比较差异均无统计学意义(P>0.05);治疗结束后6 个月时,观察组患者的复发率明显低于对照组,差异有统计学意义(P<0.05),见表4。
表3 两组患者治疗前后的血清E2、P和5-HT水平比较(±s)
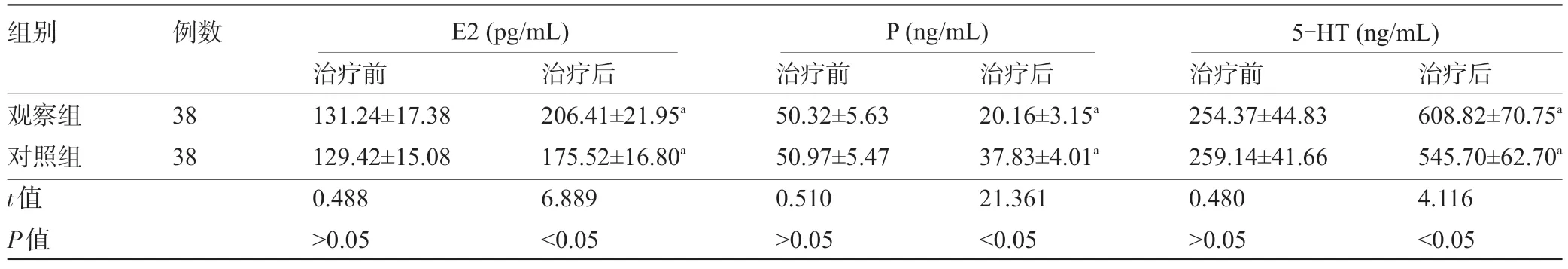
表3 两组患者治疗前后的血清E2、P和5-HT水平比较(±s)
注:与本组治疗前比较,aP<0.05。
组别观察组对照组t值P值例数38 38治疗前131.24±17.38 129.42±15.08 0.488>0.05治疗后206.41±21.95a 175.52±16.80a 6.889<0.05治疗前50.32±5.63 50.97±5.47 0.510>0.05治疗后20.16±3.15a 37.83±4.01a 21.361<0.05治疗前254.37±44.83 259.14±41.66 0.480>0.05治疗后608.82±70.75a 545.70±62.70a 4.116<0.05 E2(pg/mL) P(ng/mL) 5-HT(ng/mL)

表4 两组患者的PPD复发率比较[例(%)]
3 讨论
尽管PPD的发生机制尚未完全明确,但大多认为PPD是由产妇产后心理、生理和社会等多方面因素共同作用导致的,目前临床上对PPD的治疗多采用氟西汀、帕罗西汀等三环类或5-HT再摄取抑制剂类抗抑郁药进行治疗[8-9]。然而单纯西药治疗可能导致的药物依赖、戒断症状、不良反应以及对哺乳的影响等限制了其实际使用效果。传统医药从机体整体出发,通过发挥多靶点治疗作用,近年来在PPD治疗中显示出良好的治疗效果,并且副作用小[10]。梅冬艳等[11]系统综述分析了中医药在治疗PPD中的作用,总结其具有疗效确切、副作用小、复发率低等特点。祖国医学中并无产后抑郁相关病名记载,依据其来源和病因归属于郁病、脏躁、产后诸症等范畴。分娩过程多伤血耗气,加之产后过度思虑易致脾伤,脾乃血气生化之源,若脾失健运,则血气难调,心神不能濡养,心失所养,神失所依而致郁[12]。《景岳全书》中记载“凡五气之郁,则诸病皆有,此因病而郁也,至若情志之郁,则总由乎心,此因郁而病也”。中医亦有“郁不离肝”的说法。故认为PPD的发生多由心神失养,情志不畅,肝失调达所致。
《医方论.越鞠丸》指出“凡郁病必先气病,气得流通,郁于何有?”;《证治汇补》中记载“郁病者,皆因气血不周流,当顺气为先”。结合PPD 的中医病机和前人经验,其治疗宜以疏肝理气、解郁宁神为本。本研究基于此,采用顺气解郁汤治疗PPD患者,方中柴胡、枳实疏肝解郁;佛手、郁金、白芍、川芎、香附共理气机,调和气血,同时白芍兼具养阴护肝之功效,兼制疏散太过;栀子清泄郁火;炒酸枣仁、石菖蒲、合欢花宁神开窍、解郁;甘草则调和上述诸药,全方合用共奏疏肝理气,解郁宁神之功效。本研究结果显示,观察组HAMD 评分下降更显著,临床疗效优于对照组,说明顺气解郁汤联合帕罗西汀治疗PPD 相比单独使用帕罗西汀的治疗效果明显提高。胡虹宇等[13]在心理疏导基础上使用解郁汤治疗PPD 患者,结果显示患者的HAMD评分和中医临床症状改善更明显,整体治疗效果获得明显提高,本研究结果与其一致。另外,PPD患者治疗前存在激素(E2、P)及5-HT的异常改变,而治疗后观察组获得了更显著的改善,这提示顺气解郁汤改善了PPD 患者性激素及神经递质水平紊乱。张世叶等[14]以养元解郁汤治疗PPD 患者,其研究指出联合使用养元解郁汤能升高雌激素、5-HT 水平,改善PPD患者神经递质和激素水平紊乱发挥抗抑郁增效作用,对比本研究和其研究方剂组成,均含有中药柴胡、白芍、合欢、郁金等,推测顺气解郁汤提高抗抑郁疗效、降低复发率的相关机制可能与其改善激素及神经递质水平紊乱有关。现代药理学研究表明,白芍提取物具有促进5-HT 等神经递质分泌作用,而发挥抗抑郁功效[15]。郭超峰等[16]构建了大鼠抑郁模型,发现给予合欢花总黄酮后大鼠血浆5-HT、NE 等神经递质含量显著提高,神经元细胞凋亡得到抑制,大鼠的学习记忆能力、抑郁症状得到明显改善。周中流等[17]通过研究发现香附提取物具有明显的抗抑郁作用,并指出其机制可能与调节脑内5-HT和多巴胺等神经递质水平相关。
综上所述,使用顺气解郁汤联合西药治疗PPD能显著提高疗效,降低HAMD 评分和复发率,其机制可能与调节性激素和神经递质水平紊乱有关。
