HER2与膀胱尿路上皮癌临床病理分子分型的相关性
2020-10-12王婧婧尹恬恬
王婧婧,吴 景,尹恬恬,何 杰,
(1.安徽医科大学附属省立医院//中国科学技术大学附属第一医院,安徽合肥 230031;2.中国科学技术大学附属第一医院临床病理中心,安徽合肥 230031)
膀胱尿路上皮癌(urothelial bladder cancer,UBC)是世界范围内发病率第2位的泌尿系恶性肿瘤,初次诊断时,约有75%的患者为非肌层浸润膀胱癌(non-muscle invasive bladder cancer,NMIBC),20%的患者为肌层浸润膀胱癌(muscle invasive bladder cancer,MIBC),5%的患者为转移性UBC[1]。UBC具有异质性,在同一临床分期病理分级的患者中常常可以观察到不同的临床结局[2],迫切需要个体化治疗。癌症基因组图谱(The Cancer Genome Atlas,TCGA)根据基因表达谱等信息获得了MIBC的两种内在的分子亚型,即管腔型和基底/鳞状型[3]。Hedegaard 等[2]发现该分子分型对NMIBC 同样适用。管腔型UBC 主要表达尿路上皮分化标记如CK20、GATA3 等;基底/鳞状型UBC 主要表达鳞状分化标记CK5/6 和CK14 等[2-4]。管腔型和基底/鳞状型UBC 具有不同的预后和治疗意义,类似于乳腺癌[2]。对临床病理分子分型的研究将有助于理解UBC 的生物学行为,在UBC 患者的预后判断和个体化治疗方面有重要的临床价值。人类表皮生长因子受体2(human epidermal growth factor receptor 2,HER2)是受体酪氨酸激酶类原癌基因,在多种恶性肿瘤中可检测到HER2 蛋白高表达,且表达水平越高,肿瘤的侵袭性越高,预后越差[5]。在HER2阳性的乳腺癌、胃癌中,HER2靶向治疗联合化疗已成为标准的一线治疗方案[6]。UBC暂无统一的HER2 判读标准,基本都参考乳腺癌HER2 评估指南[7-8]。研究结果表明0%~59%的UBC 存在HER2基因扩增,0%~89%的UBC存在HER2蛋白过表达[9-11]。一些病例报告HER2过表达的晚期UBC患者经曲妥珠单抗联合化疗获得了持久的完全缓解[12]。然而已经开展的几项HER2 靶向治疗MIBC的临床试验并未取得疗效的共识[6,13]。疗效的差异可能与UBC 内在的异质性有关,仅以HER2 预测患者对靶向治疗的反应或许是不够的,可能需要结合UBC 的分子分型。本文是国内首篇探讨HER2与UBC 的临床病理分子分型的相关性的论著。
1 材料与方法
1.1 患者和组织样本
收集了中国科学技术大学附属第一医院临床病理中心2015年至2019年359例病理诊断为UBC的病例,排除高级别与低级别共存或伴有组织学变异的病例,排除伴有其他部位原发恶性肿瘤的病例,最终纳入50例浸润性UBC 和20例非浸润性UBC 病例。本研究已获患者知情同意,并通过本单位伦理委员会批准实施。非浸润性UBC 的手术标本类型有TURBT、膀胱部分切除术和膀胱根治术,浸润性UBC 的手术标本类型有膀胱部分切除术和膀胱根治术。收集了患者的性别、年龄、病理组织学诊断与分级、肿瘤最大径、肌层浸润、脉管侵犯、局部淋巴结转移和临床分期的数据。
1.2 免疫组织化学
所有病例均选取组织学形态具有代表性的切片。每个病例采用IHC 检测HER2 蛋白表达,50例浸润性UBC采用IHC检测管腔型标记(CK20、GATA3)、基底/鳞状型标记(CK14、CK5/6)和Ki67蛋白表达。IHC 使用全自动免疫组织化学染色仪(ventana bechmark XT,ROCHE,美国)进行。所有切片均设置阳性对照,癌旁正常膀胱尿路上皮、淋巴细胞和血管作为阴性内对照。表1 列出了IHC使用的所有抗体。
本研究的HER2 检测根据2018 年ASCO/CAP乳腺癌HER2 评估指南进行[7],结合染色强度和染色细胞百分比对HER2 蛋白的表达分级如下,0 为无着色或≤10%的浸润癌细胞呈现不完整的、微弱的细胞膜染色;1+为>10%的浸润癌细胞呈现不完整的、微弱的细胞膜染色;2+有两种情况,第1 种为> 10%的浸润癌细胞呈现弱-中等的完整细胞膜染色,第2 种为≤10%的浸润癌细胞呈现强而完整的细胞膜染色;3+为> 10%的浸润癌细胞呈现强、完整且均匀的细胞膜染色。对于特殊的基底及侧膜U 型染色模式若呈现弱-中等强度的细胞膜染色,应判为HER2 2+,若浸润癌的细胞膜已呈很深的棕褐色U 型染色,可等同于完整的细胞膜染色。半定量评分0~1+为HER2 蛋白阴性;2+~3+为HER2蛋白阳性。
Ki-67 的评估为高倍镜下计数超过500 个肿瘤细胞,计数肿瘤细胞核中Ki-67 着色的百分比而不论着色强度。所有其他标记根据Remmele 和Stegner的免疫反应评分(immunoreactive score,IRS)分析[14],得到染色细胞百分比得分(0=0,1=10%,2=10%~50%,3=51%~80%,4 ≥80%)和染色强度评分(阳性细胞染色强度的评估:0=阴性,1=弱,2=中间,3=强)的乘积。根据每个类别中分子标记物的得分之和对UBC 进行分类[10]。CK20和GATA-3 的得分之和> CK14 和CK5/6 的得分之和为管腔型;反之为基底型。
1.3 荧光原位杂交
根据2018 年ASCO/CAP 乳腺癌HER2 评估指南[7],HER2IHC 得分2+的病例进行FISH 检测HER2基因扩增。FISH 根据HER2基因扩增FISH检测试剂盒(武汉康录生物技术有限公司,中国)的说明在全自动FISH 前处理仪(TL101,武汉康录生物技术有限公司,中国)和原位杂交仪(Thermo⁃Brite,Abbott StatSpin,美国)上进行。
随机在两个代表性区域内计数20 个以上肿瘤细胞,肿瘤细胞应连续、均质,细胞核无重叠信号清晰,且占浸润癌的10%以上。计算HER2基因红色荧光信号数目和17 号染色体着丝粒绿色荧光信号数目的比值。比值≥2.0 或者比值< 2.0 但平均单个细胞HER2基因拷贝数≥6.0 为扩增阳性;比值< 2.0 且平均单个细胞HER2基因拷贝数<4.0为扩增阴性;比值<2.0且平均单个细胞HER2基因拷贝数< 6.0,但≥4.0 时为扩增结果不确定,重新计数20 个肿瘤细胞,若仍不确定此时HER2的状态依照IHC 的结果判定。
1.4 统计学方法
采用SPSS软件统计(SPSS 22.0,美国芝加哥)。采用卡方检验分析HER2 与浸润性UBC 肌层浸润、临床分期和肿瘤最大径的关系。采用Fisher确切概率法(双侧)分析HER2 与浸润性UBC 病理组织学分级、性别、年龄、脉管侵犯、局部淋巴结转移、Ki67 增殖指数和病理分子分型)的关系。P<0.05 具有统计学意义。
2 结果
2.1 临床病理资料
50例浸润性UBC包括男性44名,女性6名,中位年龄71(43~87)岁。20 例非浸润性UBC 包括男性15 名,女性5 名,中位年龄66(30~86)岁。50 例浸润性UBC 包含MIBC 30 例(60%),NMIBC 20 例(40%);其中浸润性高级别UBC 42 例(84%),浸润性低级别UBC 8 例(16%)。20 例非浸润性UBC 包含非浸润性高级别UBC 10 例(50%),非浸润性低级别UBC 10 例(50%;图1)。表2 记录了详细的临床病理资料。
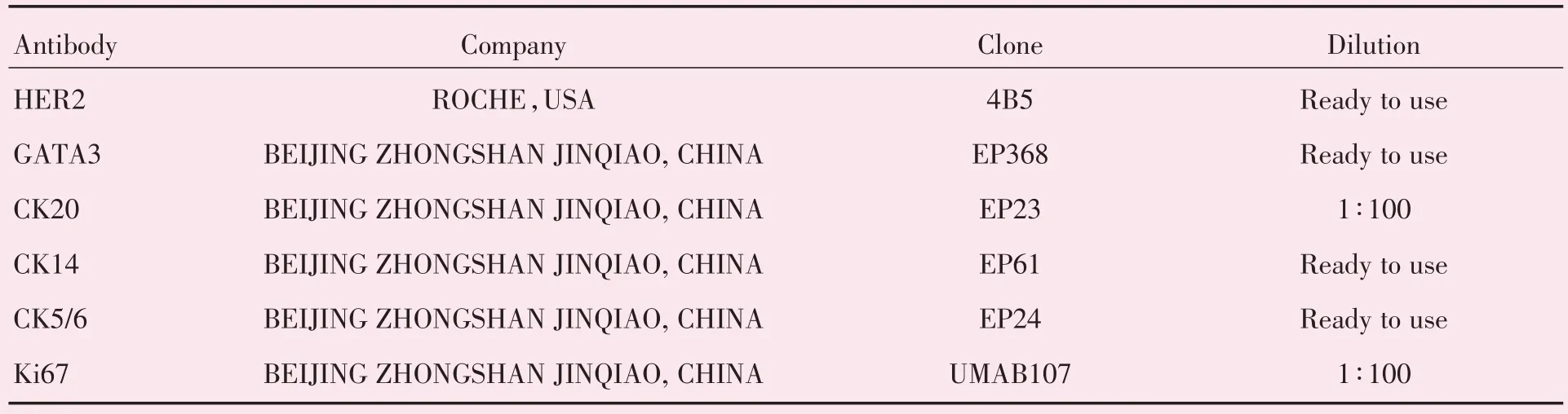
表1 免疫组织化学实验使用的一抗Table 1 Antibodies used for immunohistochemistry on a Bench Mark Ultra automatic stainer(Ventana)
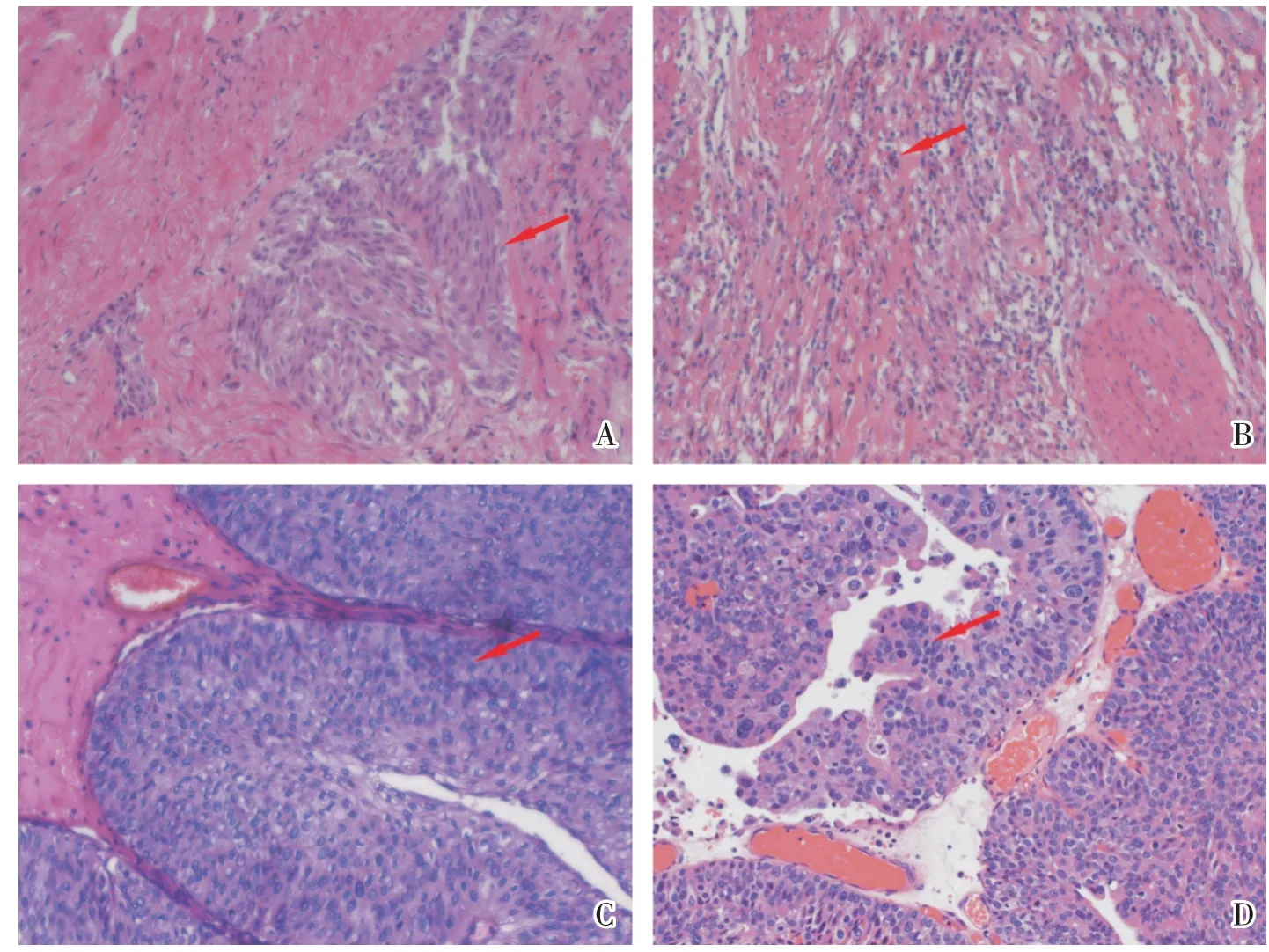
图1 膀胱尿路上皮癌组织学诊断Fig.1 Histomorphological spectrum of UBC
2.2 浸润性和非浸润性UBC 中HER2 阳性率
根据2018 年ASCO/CAP 乳腺癌HER2 评估指南,IHC 3+判断为HER2 阳性,IHC 0 和1+判断为HER2 阴性。IHC 2+者需进一步应用FISH 进行HER2基因扩增状态检测。HER2 蛋白阳性指IHC 2+和3+的病例;HER2 阳性指IHC 3+阳性和FISH 阳性的病例。
50 例浸润性UBC 的HER2 IHC 蛋白阳性率(IHC 2+和3+)为52%(26/50)(图2)。IHC 2+者进行FISH 检测,其中5 例扩增阳性,4 例扩增阴性(图3)。浸润性UBC 的HER2 阳性率(IHC 3+和FISH 阳性)为44%(22/50)。
20 例非浸润性膀胱尿路上皮癌IHC 蛋白阳性率(IHC 2+和3+)为25%(5/20),IHC 2+者进一步FISH 检测5 例均为阴性,非浸润性膀胱尿路上皮癌HER2 阳性率(IHC 3+和FISH 阳性)为0(0/20)。浸润性UBC 和非浸润性UBC 的HER2 阳性率差异有统计学意义(P=0.000;表3)。
2.3 HER2 阳性与浸润性膀胱尿路上皮癌Ki67≥30%的关系
50 例浸润性UBC 中,36 例Ki67≥30%,其中21例HER2 阳性(58.3%);14 例Ki67<30%,其中1 例HER2 阳性(7.1%)。HER2 阳性与浸润性膀胱尿路上皮癌Ki67≥30%有关,差异有统计学意义(P=0.001;图4,表4)。
2.4 HER2 阳性率在分子分型的分布
50 例浸润性UBC 进行病理分子分型,管腔型41 例(82%),基底/鳞状型9 例(18%,图5)。管腔型HER2 阳性率53.7%(22/41),基底/鳞状型9 例HER2 未见阳性。管腔型HER2 阳性率高于基底/鳞状型,差异有统计学意义(P=0.003;表4)。
2.5 HER2 阳性与浸润性UBC 临床病理特征的关系
50 例浸润性UBC 中,HER2 阳性与高级别、脉管侵犯有关,差异有统计学意义(P=0.006;P=0.004);与肌层浸润(P=0.295)、肿瘤大小(临界值3 cm,P=0.962)、临床分期(P=0.070)、局部淋巴结转移(P=0.502)、性别(P=0.457)、年龄(P=0.086)等均无关(表4)。
3 讨论
3.1 不同地理人群中UBC 的HER2 表达差异
HER2 阳性率在不同的UBC 患病地理人群中具有较大差异。Bellmunt[15]等分别在20%的西班牙人UBC患者和4%的希腊人UBC患者中发现HER2基因扩增。文献报道0%~59%的UBC 存在HER2基因扩增,0%~89%的UBC 存在HER2 蛋白过表达[9-11]。因此在中国,甚至不同省份的UBC 患病人群中,HER2 的表达情况很可能和国外人群有差异。本研究人群均分布于中国安徽省,浸润性UBC 中HER2 IHC 蛋白阳性率(IHC 2+和3+)为52%(26/50),HER2 阳性率(IHC 3+和FISH 阳性)为44%(22/50),非浸润性膀胱尿路上皮癌IHC 蛋白阳性率为25%(5/20),未见HER2 阳性。
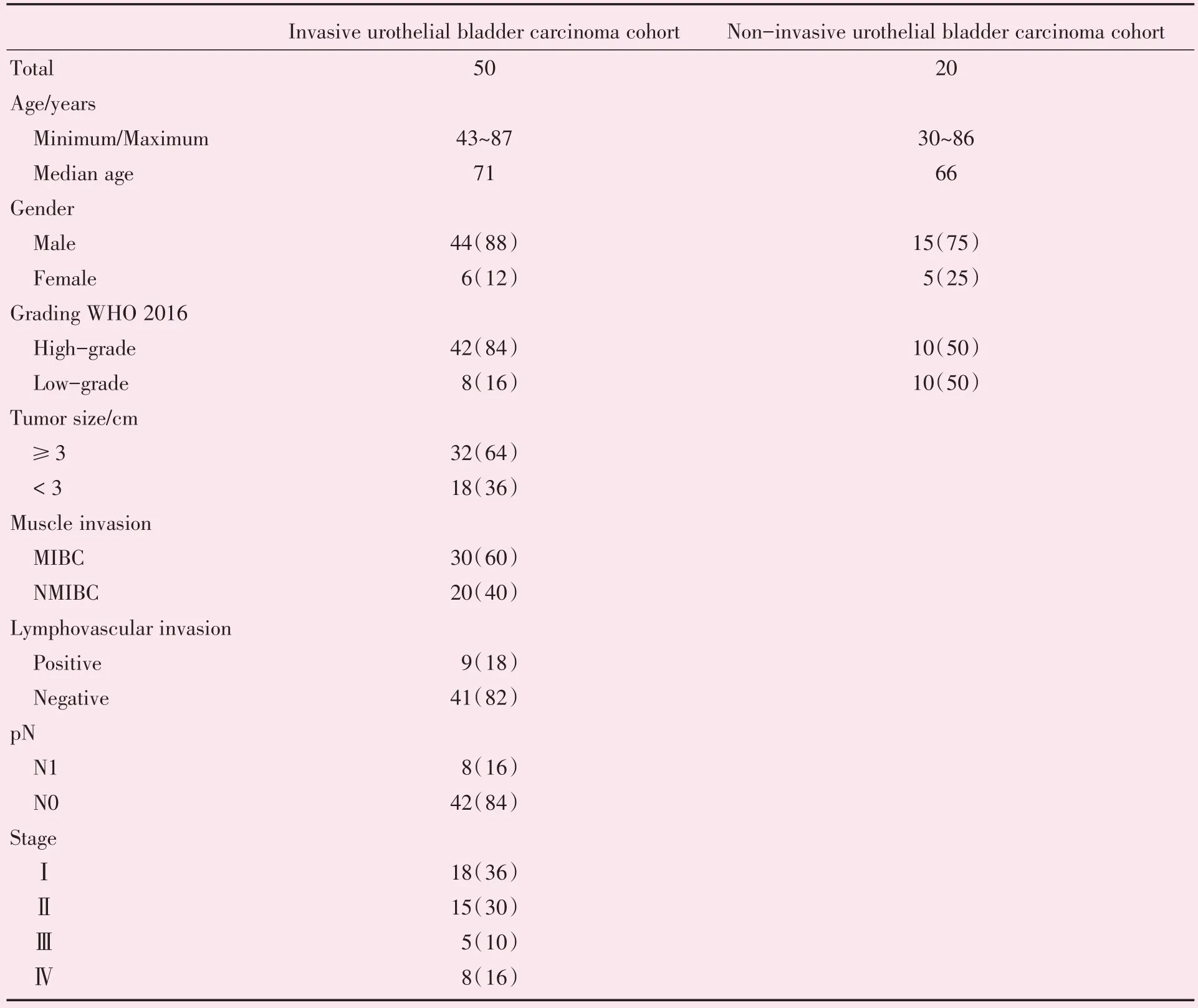
表2 UBC 临床病理特征Table 2 Clinicopathological features of the analyzed cohort[n,n(%)]
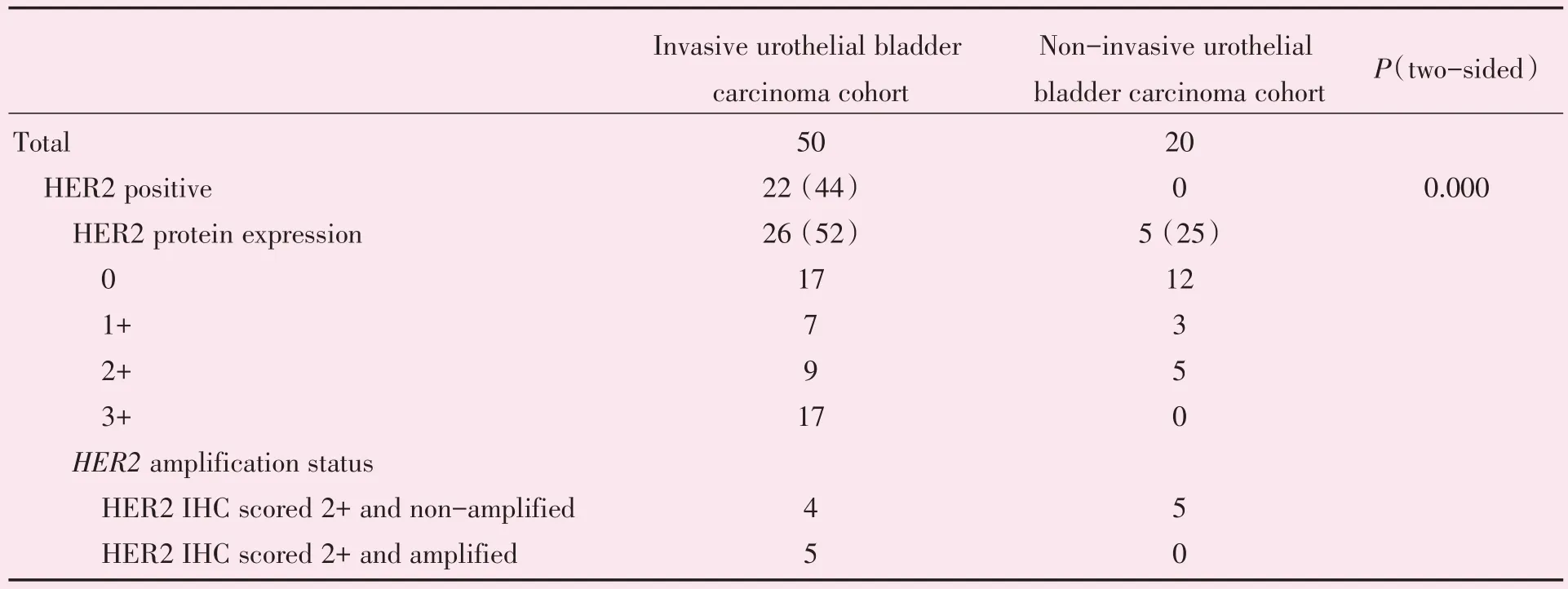
表3 浸润性UBC 和非浸润性UBC 的HER2 阳性率比较Table 3 Comparison of HER2 positive rate between invasive UBC and non-invasive UBC [n,n(%)]
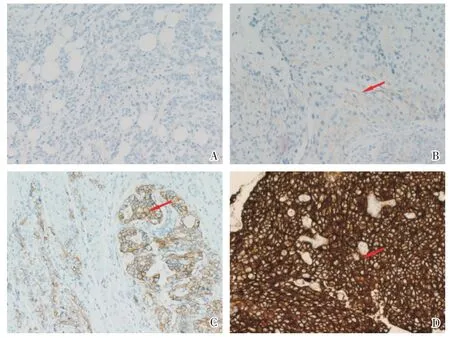
图2 膀胱尿路上皮癌中免疫组化HER2 蛋白表达Fig.2 HER2 in urothelial bladder carcinoma by IHC
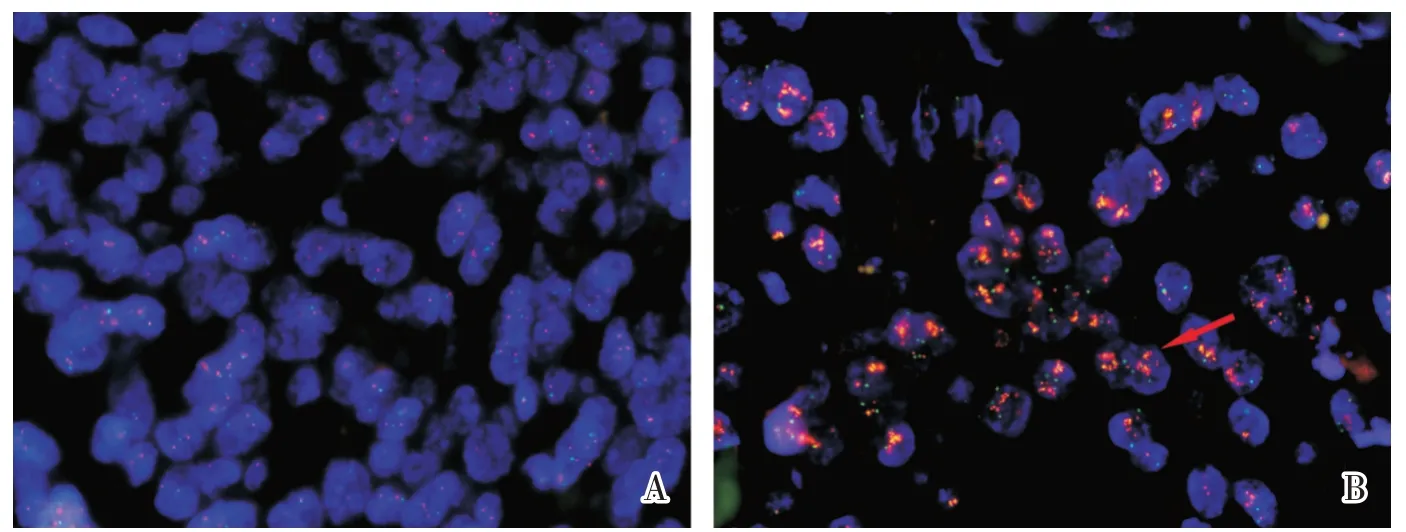
图3 膀胱尿路上皮癌中荧光原位杂交HER2 基因扩增Fig.3 HER2 gene amplification in urothelial bladder carcinoma by FISH
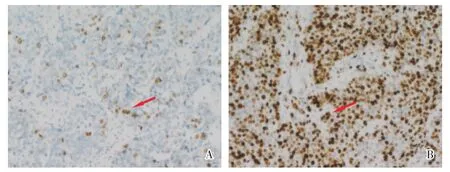
图4 浸润性膀胱尿路上皮癌中免疫组化Ki67 表达Fig.4 Ki67 expression in invasive urothelial bladder carcinoma by IHC

图5 管腔型和基底型浸润性膀胱尿路上皮癌Fig.5 Luminal and basal invasive urothelial bladder carcinoma
3.2 UBC 的HER2 阳性率与肿瘤细胞的侵袭性特征相关
本研究HER2阳性与细胞增殖指数Ki67≥30%有关,而Tan 等[1]发现HER2mRNA 高表达的UBC的DNA 复制和细胞周期信号传导水平均显著升高。这些发现提示UBC 的HER2 阳性率与肿瘤细胞的增殖水平相关。本研究HER2 阳性与浸润性UBC脉管浸润有关,而Moktefi 等[8]发现HER2阳性率在局部原发UBC 肿瘤和其转移淋巴结中高度一致(126/126,100%)。HER2 阳性的转移淋巴结极可能由局部原发UBC 肿瘤中HER2 阳性的肿瘤细胞转移而来。UBC 病理组织学分级根据组织形态和细胞异型性分为高级别和低级别,病理分级反映了肿瘤的恶性程度。本研究HER2 阳性与浸润性UBC 的病理组织学分级高级别有关,与之前的几项研究一致[16]。以上发现提示UBC 的HER2 阳性率与肿瘤细胞的侵袭性特征相关。
3.3 UBC 的HER2 阳性率与肌层浸润及临床分期相关性
值得注意的是本研究中HER2 阳性与UBC 的不同浸润深度具有不同的相关性。HER2阳性与侵及基底膜(即浸润性UBC)有关,而在NMIBC和MIBC中分布均匀。Tan 等[1]同样发现HER2扩增及其信号传导在NMIBC 和MIBC 中分布均匀。而本研究HER2 阳性在浸润性UBC 不同临床分期的分布也无显著差异。HER2 阳性与UBC 肿瘤细胞的侵袭性特征有关,却在肌层是否浸润和临床分期的分布无显著差异,这提示UBC 的肿瘤进展尚有其他因素作用。这可能是部分患者从HER2 靶向治疗中获益,而已经开展的几项HER2 靶向治疗MIBC 的临床试验并未取得疗效共识的原因。HER2 在UBC的发生进展中所起到的作用仍需要深入研究。
3.4 管腔型UBC 具有更高的HER2 阳性率
本研究管腔型UBC 具有更高的HER2 阳性率,与之前的几项研究一致[16]。在具有管腔特征的肿瘤中如乳腺癌、胃癌,更常发现HER2 阳性,HER2 可能在管腔途径中起作用[17-18]。尽管HER2阳性率更高,管腔型UBC 的整体预后较基底/鳞状型更好[18]。需要指出的是,管腔型中既有预后较好的组织学类型,也有预后较差的组织学类型如微乳头变异型尿路上皮癌(micropapillary urothelial carcinoma,MPUC)[19]。MPUC 与预后不良相关,而大多数MPUC 的分子分型表现为管腔型[8,19],其HER2 阳性率也较常规UBC 和其他组织变异型更高[19]。UBC 中HER2 阳性对预后的价值目前仍存在争议,一些研究提出HER2 不能作为判断预后的依据[15],一些提出HER2 与癌症预后不良相关[20],极少数认为与预后较好相关[10]。单独依靠HER2 状态判断预后是不足的,需要大样本和长时间的随访结合HER2、分子亚型及组织学类型分析不同类型UBC 的预后。这些发现提示需要对HER2 阳性的患者进一步区分,以筛选出能从HER2 靶向治疗中获益的患者。
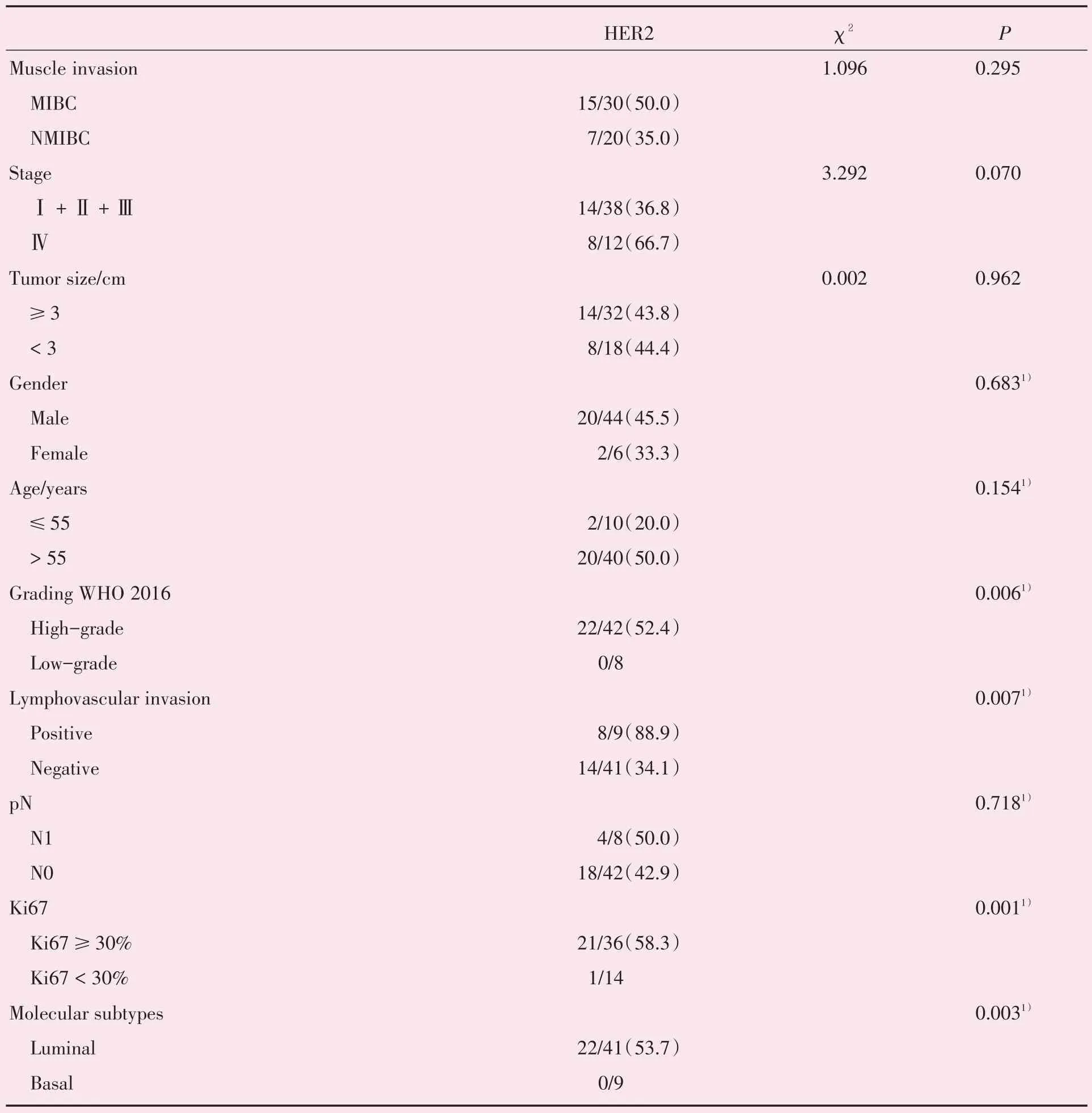
表4 HER2 阳性与浸润性膀胱尿路上皮癌部分临床病理特征的关系Table 4 Relationship between HER2 positive and partial clinicopathological features of invasive urothelial bladder carcinoma[n,n(%)]
综上所述,HER2 与浸润性高级别UBC 的侵袭性密切相关,却与肌层浸润和临床分期无关。HER2 状态结合分子分型或许有助于筛选潜在的HER2 靶向治疗有效的UBC 患者。
