高黏液表型多重耐药肺炎克雷伯菌的临床分布及感染的危险因素分析
2020-09-29曹敬荣翁晓璇陈典典杨文硕王培昌
曹敬荣,翁晓璇,2,陈典典,杨文硕,王 岩,王培昌△
(1.首都医科大学宣武医院检验科,北京 100053;2.首都医科大学临床检验诊断学系,北京 100070)
肺炎克雷伯菌(KPN)是引起医院内感染和社区获得性感染的常见条件致病菌,居医院革兰阴性菌血流感染的第2位和呼吸道分离菌的第1位。近年来,中国细菌耐药监测显示KPN临床分离率和耐药率表现出明显的上升趋势,威胁着世界范围内的公共安全[1]。由于临床广泛的使用抗菌药物,导致多重耐药肺炎克雷伯菌(MDR-KPN)的分离率不断增加。高黏液表型KPN的荚膜增厚,可导致患者病死率增高,给临床抗感染治疗带来更大的挑战[1-4]。临床可以用黏液丝试验(ST)来判定高黏液表型KPN。随着碳青霉烯类抗菌药物的广泛应用,高黏液表型MDR-KPN在近年来受到广泛关注[5-7]。因此,本研究回顾性分析了首都医科大学宣武医院2018年1月至2019年9月分离的MDR-KPN菌株的临床资料,研究其临床分布情况和感染的危险因素,以期为临床治疗、合理用药提供参考依据。
1 材料与方法
1.1菌株来源 选取首都医科大学宣武医院2018年1月至2019年9月住院患者各种临床标本中分离出的83株MDR-KPN作为研究对象,其中同一患者相同感染部位只选择第一次分离出的株菌。根据ST结果将纳入的MDR-KPN菌株分为高黏液表型MDR-KPN菌株(研究组,33株)和非高黏液表型MDR-KPN菌株(对照组,50株)。判断标准:高黏液表型KPN为菌落光滑、湿润,用接种环挑出可有拉丝现象,且ST阳性的菌株;MDR-KPN为对3类及以上抗菌药物同时耐药的菌株;高黏液表型MDR-KPN为同时具备上述两种特征的菌株。
1.2仪器与试剂 MALDI Biotyper 3.0质谱仪(德国布鲁克公司);VITEK 2 Compact全自动微生物鉴定系统及配套药敏纸片AST GN-334(法国生物梅里埃公司);恒温孵育箱(美国赛默飞世尔公司);哥伦比亚血平板、中国蓝平板、M-H平板、美罗培南纸片、E-test药敏试条、亚胺培南纸片(英国OXOID公司);甲酸、乙腈、α-氰-4羟基苯丙烯酸和三氟乙酸(德国布鲁克公司)。
1.3方法
1.3.1ST 使用接种环挑取血平板上的纯菌落,如不能挑起黏液丝或黏液丝长度<5 mm,判断为ST阴性;如挑起的黏液丝长度≥5 mm,判断为ST阳性。当3次以上ST结果均为阳性时,则试验菌株为高黏液表型菌株。
1.3.2菌株鉴定及药敏试验 严格按照第4版《全国临床检验操作规程》,使用MALDI Biotyper 3.0质谱仪进行菌株鉴定。使用VITEK 2 Compact全自动微生物鉴定系统、配套药敏纸片AST GN-334及E-test药敏试条检测菌株对常用抗菌药物的最小抑菌浓度(MIC),根据美国临床和实验室标准协会(CLSI)制定的相关标准判断菌株敏感、中介和耐药。以大肠杆菌ATCC25922、铜绿假单胞菌ATCC27853为质控菌株。多粘环素和替加环素药敏试验折点参照欧洲药敏试验委员会(EUCAST)相关标准。
1.3.3观察指标 回顾性分析两组的临床资料(菌株来源患者的年龄、性别、标本来源、科室分布、实验室感染相关指标等);比较两组菌株对常用抗菌药物的耐药率;分析感染高黏液表型MDR-KPN的危险因素;比较两组菌株来源患者的预后情况。

2 结 果
2.1两组临床资料比较 两组菌株来源患者的年龄、性别、主要标本来源、主要科室分布、实验室感染相关指标[白细胞计数(WBC)、中性粒细胞计数(NEUT)、C反应蛋白(CRP)、降钙素原(PCT)]水平比较,差异均无统计学意义(P>0.05)。研究组与对照组菌株均主要来源于痰液、尿液、脓液。研究组菌株在临床中多分布于神经内科、神经外科、普外科、重症医学科、呼吸科,对照组菌株在临床中多分布于神经外科、神经内科、普外科、呼吸科、血管外科、血液科。见表1。
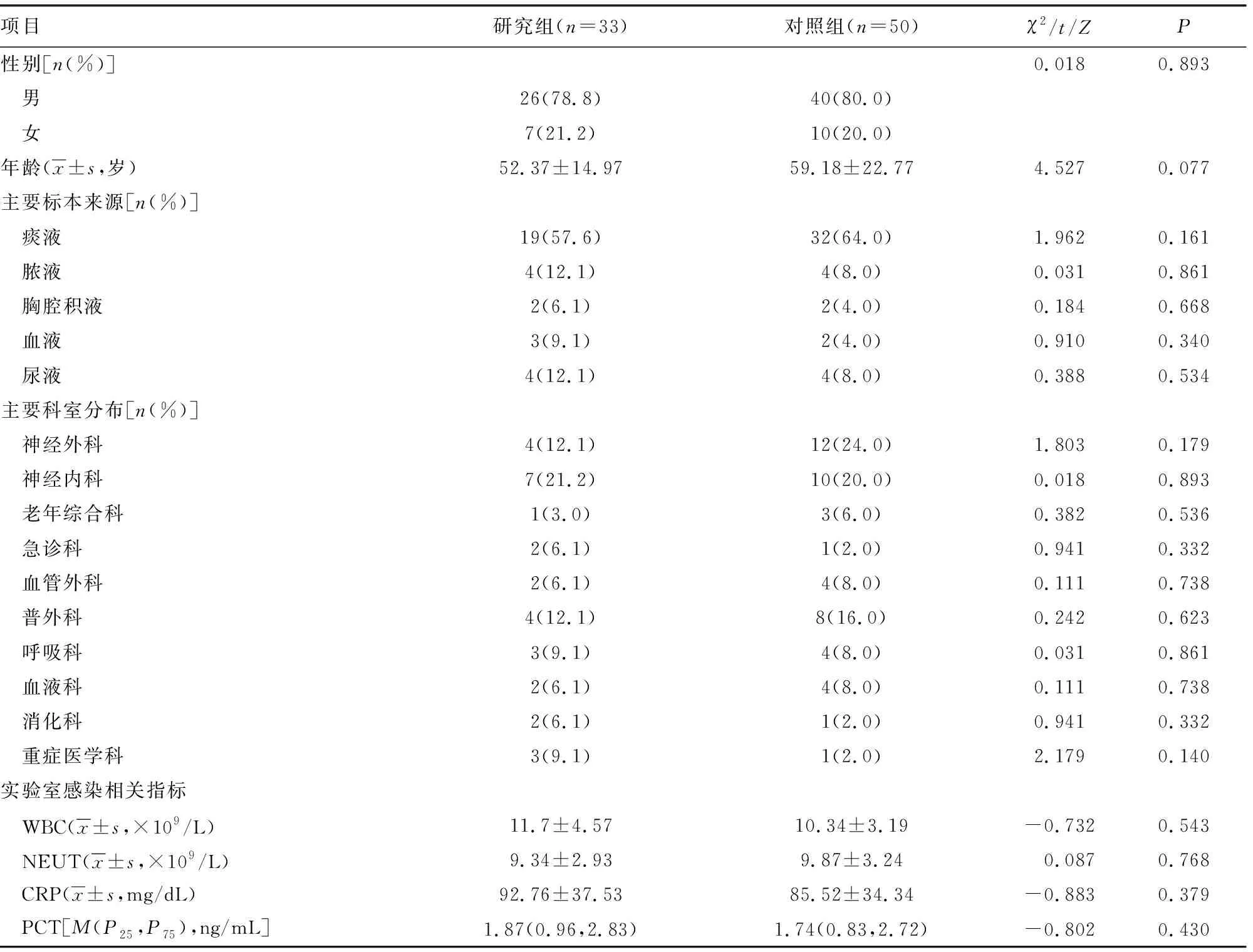
表1 两组临床资料比较
2.2两组对常见抗菌药物的耐药率比较 研究组与对照组对常用抗菌药物均表现出多重耐药;研究组与对照组产超广谱β-内酰胺酶(ESBLs)菌株的分离率分别为67.9%和86.0%。对照组对碳青霉烯类抗菌药物(美罗培南、亚胺培南、厄他培南)、阿米卡星、氨苄西林/舒巴坦、氨曲南、头孢噻肟、头孢吡肟、头孢曲松、环丙沙星的耐药率均高于研究组(P<0.05)。见表2。

表2 两组对常见抗菌药物的耐药率比较[n(%)]

续表2 两组对常见抗菌药物的耐药率比较[n(%)]
2.3感染高黏液表型MDR-KPN的危险因素 研究组菌株来源患者中,合并糖尿病、慢性阻塞性肺疾病(COPD)、肝脓肿、败血症及入住重症监护室(ICU)的人数比例高于对照组(P<0.05),进行深静脉置管、机械通气及合并其他细菌感染的人数比例低于对照组(P<0.05)。见表3。

表3 感染高黏液表型MDR-KPN的单因素分析[n(%)]
2.4两组菌株来源患者的预后情况比较 研究组菌株来源患者死亡9例(27.3%),经治疗后好转24例(72.7%);对照组菌株来源患者死亡7例(14.0%),经治疗后好转43例(86.0%),研究组菌株来源患者病死率高于对照组(χ2=5.185,P=0.023)。
3 讨 论
随着抗菌药物的广泛使用,对3类及以上抗菌药物同时耐药的MDR-KPN分离率不断增加[7-9]。高黏液表型KPN荚膜多糖的存在使其菌落表现出黏液性状,可通过ST来判定阳性菌株[5-6]。研究发现,高黏液表型KPN菌株中高毒力KPN的比例高达90%[10-11],是临床上危及患者生命安全的最主要病原菌之一。本研究收集的83株MDR-KPN菌株中,33株(39.8%)为高黏液表型,50株(60.2%)为非高黏液表型,与杜芳玲等[9]的研究结果一致,提示临床治疗MDR-KPN时应考虑高黏液表型菌株的存在,采用针对性的治疗措施,防止其在医院内传播。研究组与对照组菌株均主要来源于痰液、尿液、脓液标本,提示MDR-KPN多引起呼吸道及泌尿道感染,同时易在脓肿形成部位定植。研究组和对照组菌株科室分布广泛,提示临床多科室均存在MDR-KPN感染,各科室均应重视病原菌检测,及时进行细菌培养和药敏试验,警惕MDR-KPN的感染和传播。
药敏试验结果发现,研究组与对照组对常用抗菌药物均表现出多重耐药,且存在交叉耐药。对照组菌株对碳青霉烯类抗菌药物的耐药率均高于研究组,与国内相关研究结果一致[10-13]。对照组菌株对阿米卡星、氨苄西林/舒巴坦、氨曲南、头孢噻肟、头孢吡肟、头孢曲松、环丙沙星的耐药率均高于研究组,与既往研究结果相符[13-15]。高黏液表型MDR-KPN菌株的荚膜及生物膜等具有高毒力因子,且出现耐药的机制复杂多样,如产生抗菌药物灭活酶、细胞膜孔蛋白缺失、基因突变、细菌外排泵作用等[12,16]。本研究发现,研究组与对照组产ESBLs菌株的分离率较高,分别为67.9%和86.0%,提示临床和实验室应重点关注,及时调整抗感染治疗方案,避免耐药菌株的产生。
本研究中,研究组菌株来源患者入住ICU的人数比例高于对照组,提示入住ICU是感染高黏液表型MDR-KPN的危险因素,考虑可能有以下原因:ICU患者病情重、免疫力低下、使用抗菌药物的时间长,易造成全身性感染;高黏液表型MDR-KPN侵袭性强,易引起播散。因此,建议临床应密切关注ICU患者的病原菌感染情况,及时采取有效的感染防控措施。研究组菌株来源患者中合并糖尿病、COPD、肝脓肿、败血症的人数比例均高于对照组,说明与非高黏液表型MDR-KPN比较,合并上述疾病是高黏液表型MDR-KPN感染的危险因素,与既往研究结果一致[11,17]。临床对合并上述基础疾病的患者除了密切关注病原菌的检出情况外,还应关注病原菌的黏液表型、药敏试验结果,及时预防高黏液表型MDR-KPN的感染与传播。本研究发现,研究组菌株来源患者进行深静脉置管、机械通气及合并其他细菌感染的人数比例低于对照组,提示与高黏液表型MDR-KPN比较,进行深静脉置管、机械通气及合并其他细菌感染是非高黏液表型MDR-KPN感染的危险因素。非高黏液表型MDR-KPN的耐药机制与生物膜形成有关,生物膜形成使其易黏附于导管等物体表面,导致广泛传播、感染;高黏液表型MDR-KPN的耐药机制多与高毒力和荚膜多糖有关,但高毒力菌株临床检出相对较少。此外,本研究发现,研究组菌株来源患者的病死率高于对照组,提示高黏液表型MDR-KPN感染的致死率较高,临床应引起足够重视。
4 结 论
高黏液表型MDR-KPN在临床分布广泛,可分布于多种类型标本及多个临床科室中,且对多种常用抗菌药物呈现出多重耐药。合并糖尿病、COPD、肝脓肿、败血症、入住ICU是高黏液表型MDR-KPN感染的危险因素。
