不同级别豹纹状眼底对黄斑区视网膜血管密度及厚度的影响
2020-09-24何海龙侯思梦周春媛赵欣宇王进达万修华
何海龙 侯思梦 周春媛 赵欣宇 王进达 万修华
目前,我国近视防控形势不容乐观,近视的发病率逐年增高。有研究显示,中国大学生的近视患病率高达95.5%,且高度近视占19.5%[1]。世界卫生组织在2013年发布的研究报告中也指出,2010年全世界视力呈中重度丧失的患者近2亿,其中50%以上为屈光不正,到2020 年,预计全球的近视患病率将增长至25亿[2]。我国青年人高度近视患病率为6.69%~38.40%[3],重视青少年高度近视的防控工作是一项亟需解决的健康问题。
高度近视眼底病理性改变常表现为豹纹状眼底、漆裂纹、视盘斜入、后巩膜葡萄肿、脉络膜视网膜萎缩、脉络膜新生血管及黄斑裂孔等[4]。其中豹纹状眼底是由于视网膜色素上皮色素减少,视网膜毛细血管稀疏,由此透过的脉络膜大中血管等结构所引起的临床上最常见的高度近视眼底的特征性表现。针对豹纹状眼底是否会导致眼底血管密度的改变以及其在高度近视眼底病变发生发展的过程中所起到的作用尚未得到证实。光学相干断层扫描血管成像技术(optical coherence tomography angiography,OCTA)是近些年逐渐发展起来的,可大幅度提高OCT应用范围的新型成像技术,其可对人体组织微血管循环进行无创检测并量化血管参数,可用于观察眼底各层血流结构[5]。本研究利用OCTA对不同级别豹纹状眼底的黄斑区视网膜进行测量分析,探讨不同级别豹纹状眼底黄斑区视网膜浅层及深层血管密度和厚度之间的差异。
1 资料与方法
1.1 一般资料前瞻性非随机对照研究。收集2019年1月至6月在首都医科大学附属北京同仁医院眼科就诊的高度近视(SE<-6.00 D)眼底豹纹状改变患者共52例63眼,其中男19例、女33例。参考文献[6]关于豹纹状眼底的分级标准进行分级:黄斑区内以中心凹为中心,直径为5.5 mm的范围内,未透见脉络膜大血管为0级;轻度透见为1级,可透见少量脉络膜中大血管,血管边缘清晰;中度透见为2级,透见的脉络膜血管密度大于轻度,评估区域大部分面积内可透见脉络膜血管,血管边缘清晰;重度透见为3级,透见的脉络膜血管密度大于中度,血管有重叠,部分血管边缘不清晰。按标准分组:0级组18眼,1级组22眼,2级组12眼,3级组11眼。纳入标准:(1)患者SE<-6.00 D;(2)无除高度近视外其他可以引起眼底豹纹状改变的眼部疾病史,如原发性开角型青光眼、年龄相关性黄斑变性等;(3)彩色眼底像清晰且黄斑区完整;(4)OCTA检查资料完整可靠。本研究经过医院伦理委员会的批准,符合伦理学原则。
1.2 方法
1.2.1 常规项目检查所有患者均进行视力、非接触式眼压、裂隙灯显微镜、综合验光等常规眼科项目检查,所有受检项目均由同一熟练的检查者完成。
1.2.2 彩色眼底照相采用传统光学眼底照相机(日本Kowa公司)行黄斑区眼底照相。成像范围为黄斑中心45°。由两名临床医师依据上述分级标准,根据患者彩色眼底照片独立进行分级。典型分级检查情况见图1。
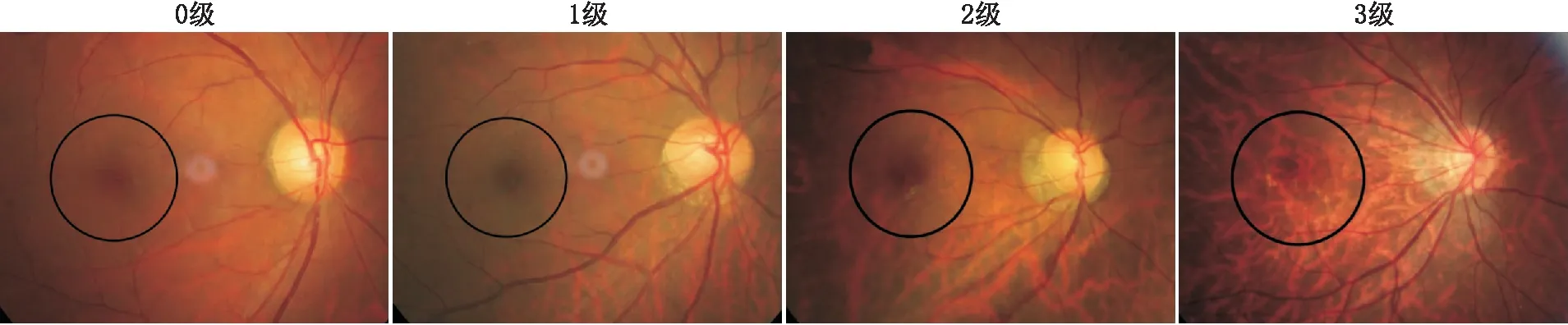
图1 不同级别豹纹状眼底的典型彩色眼底照相检查结果 黑色圈内为典型分级观察部位
1.2.3 OCTA检查受检者取坐位,将眼球调整至合适位置。受检者检查测量采用 RTVue XR(RTVue-XR Avanti,美国OPtovue公司)检查,采用HD Angio Retina 6.00 mm×6.00 mm模式采集黄斑区微血管密度及视网膜厚度等。本研究选取黄斑中心凹、以中心凹为中心、直径为2.5 mm的旁中心凹以及以中心凹为中心,直径为5.5 mm的中心凹周围区为观察指标,对不同区域视网膜浅层(从内界膜到外丛状层外界)、深层(外丛状层外界到外界膜)血管密度及视网膜厚度进行数据统计分析,血管密度以百分比(%)表示,视网膜全层厚度以μm表示,所有研究对象的OCTA检查及分析分别由同一眼科医师完成。
2 结果
2.1 一般情况本研究中,四组患者年龄为非正态分布,采用P50(P25,P75)表示,四组患者的年龄分布依次为36.7(26.9,46.4)岁、37.9(21.4,59.5)岁、37.4(29.7,53.9)岁、41.6(33.9,50.4)岁,经检验四组患者年龄差异无统计学意义(P=0.64)。
2.2 黄斑中心凹周围区域血管密度及视网膜厚度比较0级组~3级组患者视网膜浅层血管密度依次为(50.6±2.9)%、(51.5±2.5)%、(48.1±4.3)%、(47.3±6.3)%,各组间差异有显著统计学意义(P=0.01),以0级组作为参照组,得出1级组与2级组、3级组差异均有统计学意义(均为P<0.05);0级组~3级组患者视网膜深层血管密度依次为(50.2±5.8)%、(49.7±4.5)%、(44.0±6.2)%、(46.5±6.8)%,各组间差异有显著统计学意义(P=0.01),以0级组作为参照组,得出2级组与0级组、1级组差异均有统计学意义(均为P<0.05);0级组~3级组患者黄斑区厚度依次为(284.0±15.7)μm、(281.8±10.6)μm、(261.0±14.7)μm、(260.8±13.7)μm,各组间差异有显著统计学意义(P=0.01),以0级组作为参照组,得出0级组与1级组、2级组、3级组差异均有统计学意义(均为P<0.05),且呈负相关关系(β=-2.18、-23.00、-23.18)(见表1)。
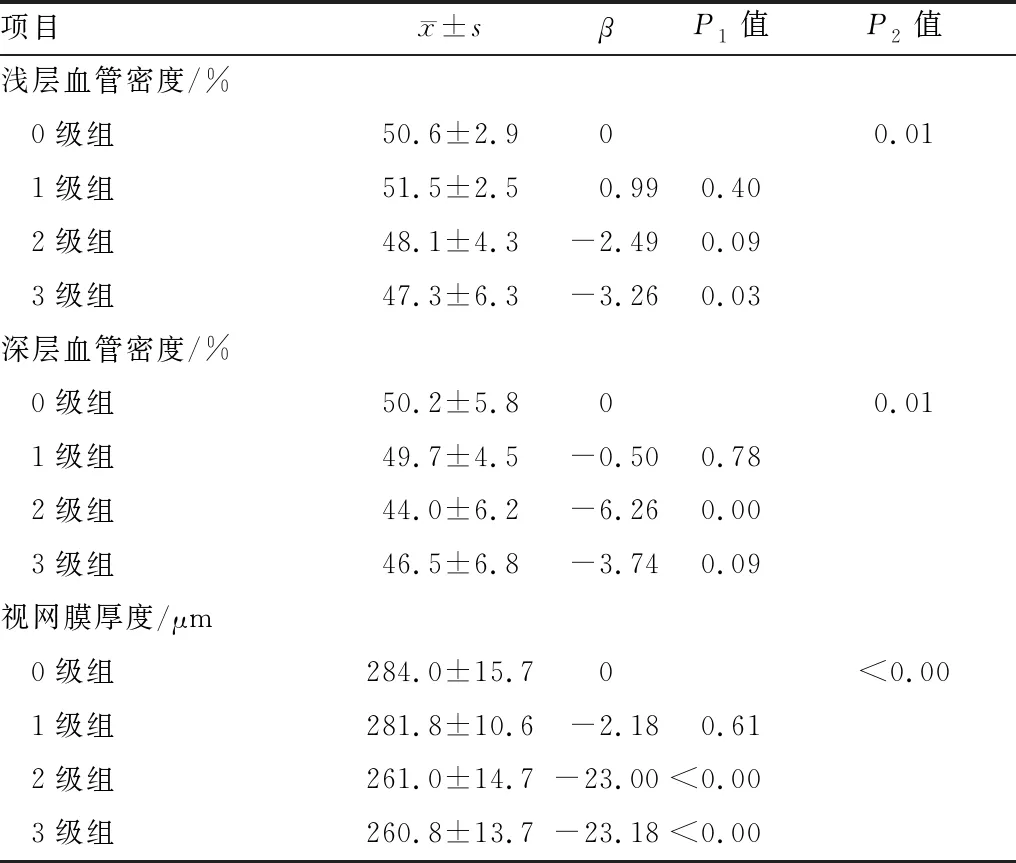
表1 各组黄斑中心凹周围区域血管密度及视网膜厚度比较
2.3 黄斑旁中心凹区域血管密度及视网膜厚度比较0级组~3级组患者视网膜浅层血管密度依次为(51.9±4.5)%、(53.1±2.7)%、(47.7±5.3)%、(49.7±5.5)%,各组间差异有显著统计学意义(P=0.01),以0级组作为参照组,得出2级组与0级组、1级组差异均有统计学意义(均为P<0.05);0级组~3级组患者视网膜深层血管密度依次为(54.3±4.2)%、(54.4±3.0)%、(49.9±4.4)%、(52.6±4.4)%,各组间差异有显著统计学意义(P=0.01),以0级组作为参照组,得出2级组与0级组、1级组差异均有统计学意义(均为P<0.05)。0级组~3级组患者黄斑区厚度依次为(320.3±15.0)μm、(318.6±14.4)μm、(305.9±12.7)μm、(305.3±19.4)μm,各组间差异有显著统计学意义(P=0.01),以0级组作为参照组,得出0级组与1级组、2级组、3级组差异均有统计学意义(均为P<0.05),且呈负相关关系(β=-1.69、-14.36、-15.01)(见表2)。
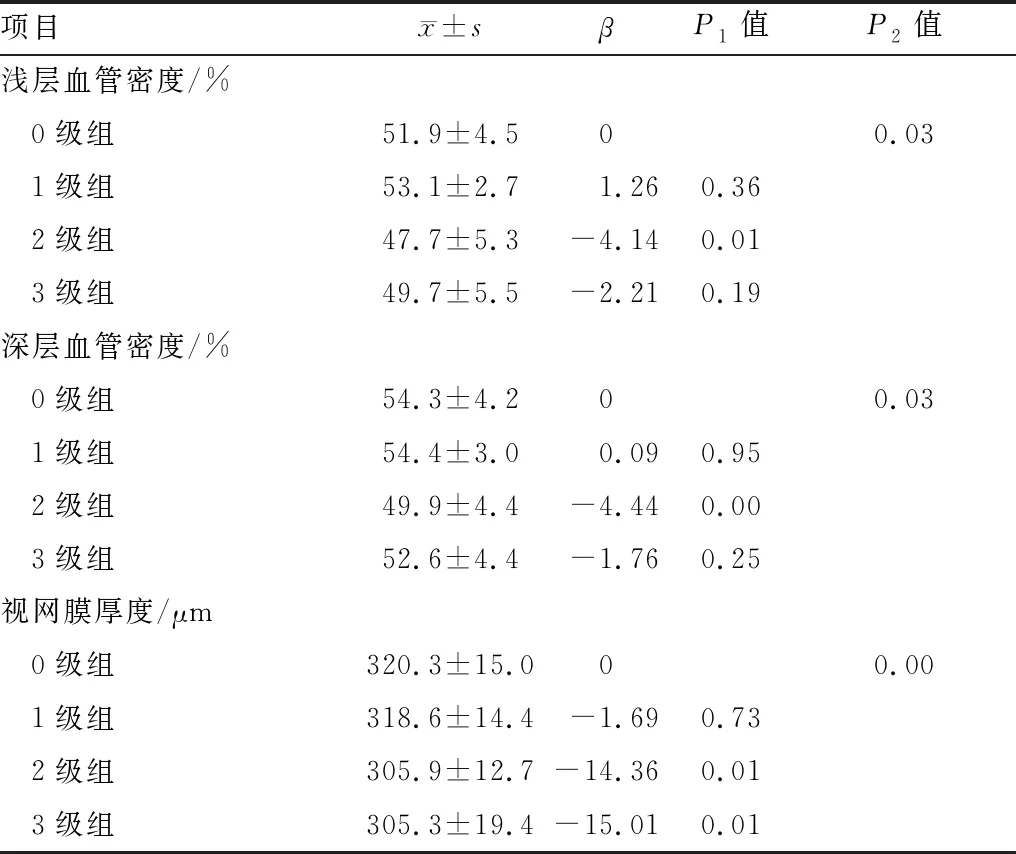
表2 各组黄斑旁中心凹区域血管密度及视网膜厚度比较
2.4 黄斑中心凹区域血管密度及视网膜厚度比较0级组~3级组患者视网膜浅层血管密度依次为(21.9±8.0)%、(18.8±6.2)%、(24.2±4.7)%、(18.1±6.5)%,各组间差异无统计学意义(P=0.66);0级组~3级组患者视网膜深层血管密度依次为(35.6±7.7)%、(34.1±7.8)%、(39.2±5.5)%、(34.9±7.4)%,各组间差异无统计学意义(P=0.28);0级组~3级组患者黄斑区厚度依次为(244.4±19.6)μm、(239.6±24.9)μm、(252.4±15.7)μm、(245.9±25.2)μm,各组间差异无统计学意义(P=0.45)。
3 讨论
近视按照疾病的进展和变化可分为单纯性近视和病理性近视。单纯性近视是指近视程度不随着年龄增长而进展,屈光度通常在-6.00 D以内,不伴有眼底改变的情况。病理性近视眼是指屈光度在-6.00 D以上,眼轴明显延长且伴有眼底病理性改变的高度近视[7]。刘维锋等[8]总结近视性眼底病变的进展模式及自然病程常表现为以下两种:(1)豹纹状眼底-漆裂样纹-漆裂样纹型斑块状萎缩-萎缩边缘新生血管生成-黄斑萎缩。(2)豹纹状眼底-弥漫性视网膜脉络膜萎缩-萎缩区域扩大-后极部斑块状萎缩伴弥漫性视网膜脉络膜萎缩、斑块状萎缩发生在后巩膜葡萄肿边缘。由此可见,豹纹状眼底是高度近视眼底病变发生发展的基础,王若诗等[9]证实,豹纹状眼底发展为各种类型的黄斑劈裂的发生率为21.6%。郭寅等[10]对988眼高度近视眼的眼底特征进行统计分析,发现豹纹状眼底的发生率为66.9%。根据患者黄斑区豹纹状眼底的不同分级,对患眼平均屈光度及最佳矫正视力(logMAR视力)进行比较,发现差异均有统计学意义。由此得出豹纹状眼底病变的分级越高,患眼的屈光度越大、最佳矫正视力越差的结论。豹纹状眼底改变可能与其视网膜光感受器细胞、视网膜厚度及血管通透性损害有关,可见豹纹状眼底是发展为病理性近视眼底病变的基础。大量研究证实,随着近视程度的增加,脉络膜厚度会逐渐变薄[11-13]。但不同级别的豹纹状眼底病变是否会出现视网膜血管密度的改变,尚未有相关报道。
本研究利用OCTA对不同级别、黄斑区不同部位的血管密度进行测量,最终分析发现,在黄斑中心凹周围区域,四组患者视网膜浅层、深层血管密度的组间差异有显著统计学意义,但均未表现出线性相关性。四组患者黄斑区厚度差异有显著统计学意义,以0级组作为参照组,其与1级组、2级组、3级组差异均有统计学意义,且呈负相关关系,可以得出黄斑中心凹周围的视网膜厚度随着豹纹状眼底的加重而逐渐降低的结论。这与庞雪娜等[14]研究得出随患者屈光度的加深,眼轴也会逐渐变长的结论相一致。在黄斑旁中心凹区域,四组患者视网膜浅层、深层血管密度的组间差异均有显著统计学意义,但进行相关性分析并未发现两者之间具有相关性,可见黄斑旁中心凹区域视网膜血管密度并未随着豹纹状眼底的进展而降低。四组患者视网膜厚度各组间差异有显著统计学意义,以0级组作为参照组,其与1级组、2级组、3级组差异均有统计学意义,且呈负相关关系,我们得出黄斑旁中心凹的视网膜厚度随着豹纹状眼底级别的加重而逐渐降低的结论,也可从侧面反映出豹纹状眼底的改变与眼轴延长导致视网膜变薄之间的相关性。在黄斑中心凹区域,四组患者视网膜浅层及深层血管密度各组间差异均无统计学意义,这可能是由于豹纹状眼底改变可能最后累及到黄斑中央凹所引起的。同时我们也观察到各个区域的0级、1级、2级区域的视网膜血管密度呈线性变化,但评为3级的豹纹状眼底患者的血管密度反而呈现出增加的趋势,在排除黄斑劈裂或分层错误等因素后,我们是否可以认为这是豹纹状眼底发展为中晚期时视网膜血流的一种代偿增加的机制?冯立淼等[15]通过OCTA分析高度近视眼底黄斑区浅层及深层血管密度发现,由于高度近视患者眼轴拉长进而引起脉络膜血管相对受压,导致视网膜供血不足,脉络膜进而产生新生血管滋养黄斑区,且由于黄斑区血管缺失,促使周边视网膜毛细血管向黄斑区代偿性增生,使黄斑区血管密度显著增加,因此导致黄斑区浅层及深层血管密度出现相应改变。这与我们的结论相契合。Ye等[16]研究发现,高度近视眼底微血管网密度的改变与眼轴呈负相关,但不同级别豹纹状眼底是否与眼轴呈相关性,既往研究尚未得出统一结论[17-18]。
后巩膜葡萄肿是高度近视眼球自赤道部向后延伸,后极部巩膜局限性扩张、变薄而形成的一种高度近视眼的特征性改变[19]。高度近视发展为后巩膜葡萄肿的患者或许面临着视力损害、视网膜出血及脱离等严重风险。Chalam等[20]研究证实,发生后巩膜葡萄肿的患者其脉络膜厚度也逐渐降低,且与患者的眼周长度以及最佳矫正视力存在相关性。但是否可以得出随着豹纹状眼底级别的加深,眼底血管密度也出现相应改变的结论,本研究给出了否定的结果。因此,是否可以通过观察高度近视眼豹纹状眼底的特征变化来预测近视的发展及眼轴的增长程度尚需进一步深入研究。
病理性近视治疗主要是针对于出现后巩膜葡萄肿以及脉络膜新生血管等引起的牵拉性黄斑病变。常用的治疗手段为后巩膜加固术和玻璃体切割术。研究证实,相较于玻璃体切割术,后巩膜加固术对高度近视患者出现的黄斑劈裂、视网膜脱离以及黄斑裂孔似乎更有效[21]。但是否需要对豹纹状眼底进行干预尚不得而知。本研究证实,豹纹状眼底的加深并未伴随眼底血管密度的改变,因此,当高度近视患者出现豹纹状眼底时,可能并未出现血供的改变,所以在排除有其他高度近视眼底病变的情况下,单纯豹纹状眼底病变可能并不需要手术干预。
本研究尚存在一些不足,如统计患眼病例数量较少,且并未对患眼进行眼轴以及具体屈光度数、最佳矫正视力的测量等,未来尚需进一步完善眼轴长度与眼底血管密度之间的关系。
