钝性分离联合成体干细胞结膜瓣移植治疗复发性翼状胬肉患者的临床疗效△
2020-09-24承伟浦利军徐玉莲姜莹莹臧亚芳
承伟 浦利军 徐玉莲 姜莹莹 臧亚芳
翼状胬肉切除术是基层眼科开展的主要术种[1],患者术后常发生眼痛,甚至会出现翼状胬肉复发。目前,利用移植成体干细胞结膜瓣治疗翼状胬肉的临床疗效备受肯定。研究发现,复发性翼状胬肉与周围组织存在广泛粘连,且诱发散光,损害视力,其临床治疗较原发性翼状胬肉更棘手[2]。常规的翼状胬肉切除术在切除病变组织时增加了术区角膜的创伤。研究发现,钝性分离后移植成体干细胞结膜瓣治疗复发性翼状胬肉,可钝性剥离病变组织,避免患者术中组织锐性损伤,具有较高安全性[3-4]。本研究采用眼部症状评分(ocular symptom scores, OSS)、视觉模拟评分(visual analogue scale,VAS)[5]和角膜Shimmura评分,评价钝性分离联合成体干细胞结膜瓣移植对复发性翼状胬肉患者的临床疗效。
1 资料与方法
1.1 一般资料选取2017年1月至2019年3月于我科行复发性翼状胬肉手术患者53例53眼。按照手术分离方式分为钝性组26眼和常规组27眼,前者行钝性分离,后者行常规分离,术中均移植成体干细胞结膜瓣[6]。随访时间6~12个月,均完成术后定期随访。两组患者术前性别、年龄、角膜侵入度比较,差异均无统计学意义(均为P>0.05)。本研究经我院伦理委员会批准,患者知情同意并签署知情同意书。
1.2 患者纳入与排除标准纳入标准:(1)确诊为鼻侧复发性翼状胬肉;(2)皆有1次手术史;(3)复发时间大于9个月;(4)翼状胬肉侵入角膜内2.0~4.0 mm;(5)无眼球运动受限。排除标准:合并角膜局部葡萄肿、泪囊炎、角结膜干燥、青光眼、严重睑球粘连或全身手术禁忌者均予以排除。
1.3 主要设备与试剂眼科显微手术器械、角膜上皮环钻、角膜上皮铲(苏州六六视觉科技股份有限公司),光学显微镜(德国ZEISS公司),无水乙醇(上海展云化工有限公司)。
1.4 方法
1.4.1 术前准备和手术方法术前,每天滴妥布霉素地塞米松滴眼液4次,连续5 d;术前20 min,间隔10 min滴盐酸丙美卡因滴眼液2次。所有患者均由同一位医师完成显微手术。术前麻醉,在胬肉颈部下缘贴角巩膜缘处探入合拢的眼科镊,于对应颈部上缘探出;紧贴角膜面推动、游离胬肉头部;平铺、复位游离的胬肉头部组织,平行胬肉体部上、下缘外1 mm,距角巩膜缘3 mm,在胬肉体部球结膜处行“]”形剪开,分离切口鼻侧球结膜下组织,贴泪阜离断胬肉组织。钝性组:以角膜表面残存胬肉组织及术区角巩膜缘为中心,压角膜上皮环钻,钻内侧面距残存组织≥2 mm间隔,注入稀释无水乙醇,维持60 s,用乳酸林格液冲洗结膜囊60 s,随后用角膜上皮铲钝性分离残存组织。常规组:用刀片切、刮清除残留组织。胬肉清除后修整术区,在术眼颞上侧取长度对称、宽为3 mm的带成体干细胞球结膜瓣,对位、贴伏于术区,用10-0缝线连续缝合固定,置活结于鼻上侧。术后涂妥布霉素地塞米松眼膏。
1.4.2 术后处理自术后72 h开始局部温热敷,消退水肿;继续滴同种术前滴眼液7 d,然后拆线。术后复查患者裸眼视力、最佳矫正视力、眼压,并行电脑验光、裂隙灯检查、裂隙灯下角膜荧光素染色以及散瞳后眼底、眼位与眼外肌运动检测。
1.4.3 术后观察指标术后1 d、3 d、5 d、7 d、14 d,记录术眼OSS、VAS以及眼表重建Shimmura 评分;术后1个月、3个月、6个月,评价患者术区愈合、复发情况。自觉不适症状包括:畏光、烧灼感、眼痛、异物感、流泪。OSS共分4级:0分:无不适;1分:轻度不适;2分:中度不适;3分:重度不适。VAS共分11级:0分:感觉良好,无痛;1~4分:轻度疼痛;5~6分:中度疼痛;7~10分:重度疼痛。角膜Shimmura评分[7],按上、中、下3区合计计算;各区:0分为阴性,染色≤1/2为1分,染色>1/2为2分,全阳性染色为3分。复发:依据Prabhasawat分级,患者出现结膜充血且血管膜样组织侵入角膜为复发。
1.5 统计学处理采用SPSS 21.0统计软件对数据进行统计学分析。数据以均数±标准差表示,OSS、VAS以及眼表重建Shimmura 评分采用重复测量数据的方差分析。组间比较采用独立样本t检验;各组不同时间差异比较,采用LSD-t检验;两组术后短期复发情况采用Fisher精确检验。检验水准:α=0.05。
2 结果
2.1 两组患者术后早期OSS比较两组患者术后早期各时间点OSS比较,差异有统计学意义(F时间=31.86,均为P<0.05)。钝性组OSS未有最高评分3分者,常规组最高评分3分者出现于术后1 d、3 d。术后1 d、3 d、5 d、7 d,两组术后OSS均随时间而降低,钝性组OSS均低于常规组,差异均有统计学意义(均为P<0.05);术后14 d,钝性组OSS 1分者1眼、常规组1分者3眼,其余均为0分,两组间差异无统计学意义(P>0.05)。钝性组内术后1 d、3 d与其他时间点比较,差异均有统计学意义(均为P<0.05);钝性组内术后5 d与7 d、5 d与14 d比较,差异均无统计学意义(均为P>0.05);常规组内各期比较,差异均有统计学意义(均为P<0.05)(见表1)。
2.2 两组患者术后早期眼痛VAS比较术前两组患者均无眼痛主诉。术后早期两组患者各时间点VAS比较,差异有统计学意义(F时间=63.94,P<0.05)。VAS最高峰值均在术后1 d出现,钝性组最高6分者3眼;常规组最高8分者1眼。VAS最高分者均来自OSS最高者中,眼痛随时间缓解,且无反复发作者。术后1 d、3 d、5 d、7 d,钝性组VAS均低于常规组,差异均有统计学意义(均为P< 0.05);术后14 d,钝性组有1眼1分,为之前最高分者;常规组有2眼1分,1眼3分,非之前最高分者,两组间差异无统计学意义(P>0.05);钝性组内术后1 d、3 d与其他时间点,5 d与14 d比较,差异均有统计学意义(均为P<0.05);钝性组内术后5 d与7 d,7 d与14 d比较,差异均无统计学意义(均为P>0.05)。常规组内各时间比较,差异均有统计学意义(均为P<0.05)(见表1)。
2.3 两组患者术后早期角膜Shimmura评分比较两组患者术后各时间点角膜Shimmura评分,差异有统计学意义(F时间=242.38,P<0.05)。最高值出现在术后1 d,两组均未见0分或9分者,角膜Shimmura评分均随时间降低。最高值与OSS、VAS最高值间未见直接相关。术后7 d,钝性组Shimmura评分有2眼1分,常规组有8眼1分、2眼2分,与OSS、VAS未见直接相关性。术后14 d两组均为0分,未见难愈溃疡。除术后14 d外其他各时间点,钝性组角膜Shimmura评分均低于常规组,两组间差异均有统计学意义(均为P< 0.05)。两组内各时间点比较,差异均有统计学意义(均为P<0.05)(见表1)。
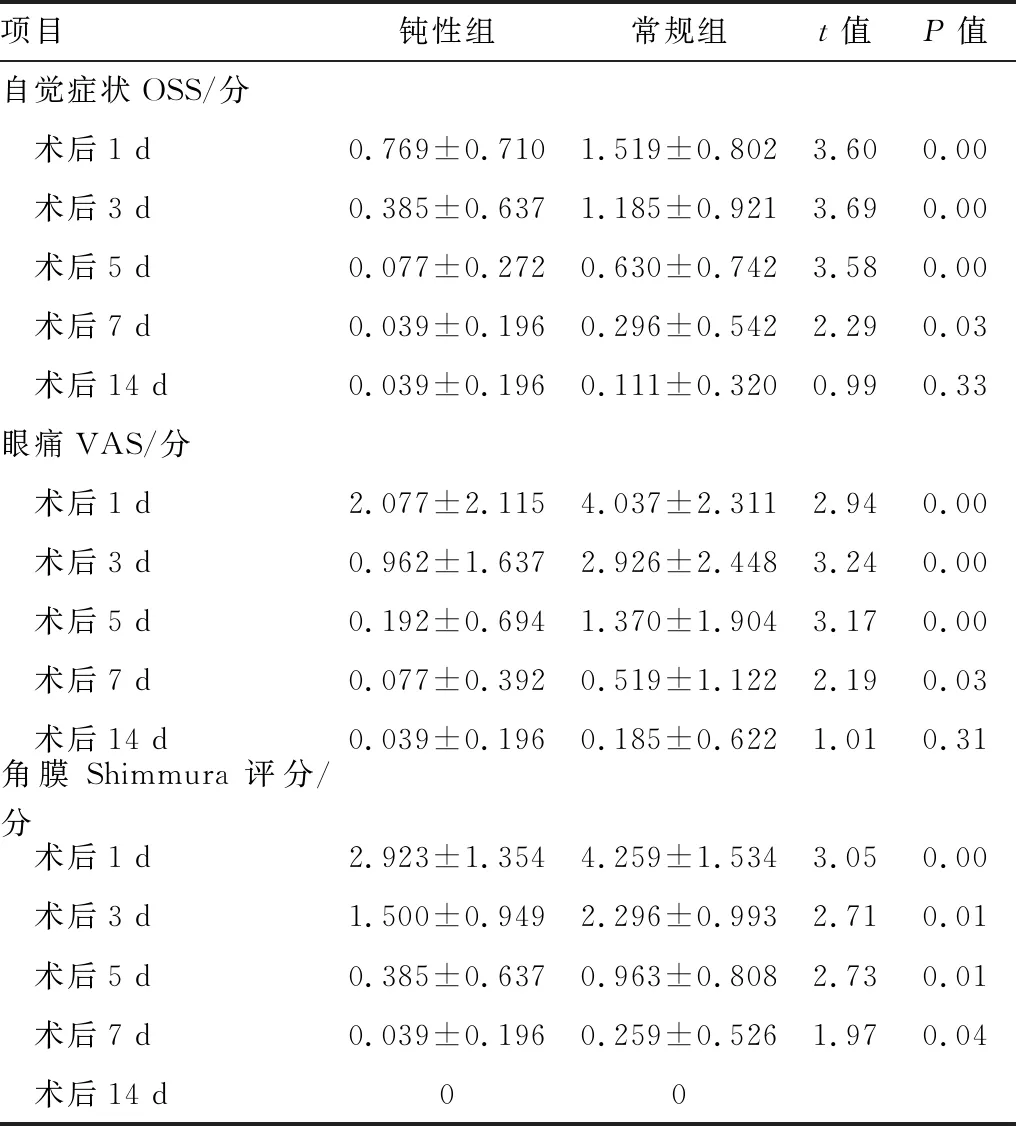
表1 两组患者术后早期自觉症状OSS、眼痛VAS、角膜Shimmura评分比较
2.4 两组患者术后6个月复发情况比较术后6个月,钝性组2眼、常规组4眼出现术区球结膜局限性充血、肥厚,但无血管翳。钝性组1眼术区出现血管翳,侵入角膜深度≤1 mm;常规组1眼侵入角膜深度≤1 mm,1眼侵入角膜深度>1~2 mm,两组间复发情况比较,差异无统计学意义(P=1.00)。
3 讨论
翼状胬肉的发生、发展以及复发是多因素参与的过程[8-9]。通过移植成体干细胞结膜瓣,减少术后炎症因子,快速重建正常微环境以及避免外界环境刺激等措施可减少翼状胬肉的复发[10-11]。Yin等[6]研究发现,成体干细胞具有单能性,能确保分化安全,快速组建角膜边缘健康细胞带;手术时良好的针间距可保证缝合牢固,保证结膜瓣对位、贴合更佳。另外,有研究发现[12],术中自然凝血且消除丝裂霉素C的影响以及术后适当理疗,可加速改善术区微环境和血液循坏,促进移植瓣的快速贴伏、存活,如果能留置活结就会减少患者术后症状,提高满意度。
Liang等[13]通过活体共聚焦显微镜发现,翼状胬肉进展存在头端Fuchs小岛。术后7 d内,钝性组OSS、VAS均低于常规组,且钝性分离时角膜环钻内面距组织≥2 mm,提示钝性组快速、整体的组织剥离可降低炎症因子的释放,阻断炎性趋化,减轻术后炎症反应。本研究中,两组术后OSS、VAS均随时间而降低,钝性组内OSS术后5 d与7 d、5 d与 14 d比较,差异均无统计学意义(均为P>0.05),钝性组内VAS术后5 d与7 d,7 d与14 d比较,差异均无统计学意义(均为P>0.05)。同期常规组内各时间比较,差异均有统计学意义。因此钝性分离在术后早期能更快地减轻自觉症状以及眼痛[14]。
Pant等[15]认为复发性翼状胬肉再手术面临角膜变薄、瘢痕等危险。钝性分离是LASEK制作角膜上皮瓣的常规方法,安全性高;它减少了锐性剥离对基质神经及上皮下神经丛末梢的创伤,保障了角膜上皮新陈代谢调控过程[16]。Huang等[17]发现乳酸林格氏液冲洗能改善无水乙醇对神经干细胞的影响。本研究结果表明,术后7 d内钝性组角膜Shimmura评分均优于常规组,提示钝性分离减少了二次锐性损伤,改善了角膜术后微环境,有利于上皮细胞附着与修复。术后14 d,两组OSS、VAS差异无统计学意义,角膜Shimmura评分均为0分,说明钝性分离的优势在于术后早期,术后14 d则影响趋同,但钝性分离对部分前期角膜组织破坏过多者提供了更佳的选择。
综上所述,眼科医师需考虑多种因素进行干预与处理才能提高复发性翼状胬肉患者的术后满意度。钝性分离能避免锐性损伤,提供微创的基面,减轻术后炎症反应,安全性高。钝性分离联合成体干细胞结膜瓣移植能更快地降低术后早期自觉症状与眼痛,促进患者眼表重建。
