集束化护理联合机械通气对新生儿呼吸窘迫综合征患儿血气指标及呼吸机相关性肺炎发生率的影响
2020-09-21邓红
邓红
江西省妇幼保健院新生儿重症监护室 (江西南昌 330006)
新生儿呼吸窘迫综合征(neonatal respiratory distress syndrome,NRDS)是指新生儿在出生后不久发生呼吸衰竭和呼吸困难等症状,是由于缺乏肺表面活性物质引起的,具有发病急、进行性加重、预后效果差等特点[1]。临床普遍采用机械通气治疗该疾病患儿,但该方法会引发较多并发症,以呼吸机相关性肺炎(ventilator-associated pneumonia,VAP)最为常见,严重威胁患儿的生命健康[2]。因此,在治疗过程中采取有效的护理干预措施十分重要。鉴于此,本研究探讨集束化护理联合机械通气对NRDS 患儿血气指标及VAP 发生率的影响,现报道如下。
1 资料与方法
1.1 一般资料
选择2018年8月至2019年8月我院治疗的98例NRDS患儿,采用盲抽法分为观察组和对照组,各49例。观察组胎龄28~37周,平均(31.35±2.64)周;体重1.98~2.95 kg,平均(2.27±0.24)kg。对照组胎龄27~37周,平均(31.83±2.24)周;体重1.99~2.99kg,平均(2.22±0.21)kg。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审核批准,所有患儿家属均对本研究知情并自愿签署知情同意书。
纳入标准:(1)符合NRDS 诊断标准[3]的患儿;(2)由新生儿重症监护病房接收的患儿。排除标准:(1)合并严重脏器功能不全、血液遗传性疾病的患儿;(2)过敏性体质的患儿。
1.2 方法
两组均采用机械通气治疗:机械通气方式选择压力支持通气(pressure support ventilation,PSV)、呼气末正压通气(postive end-exp iratory pressure,PEEP)和同步间歇指令通气(synchronized intermittent mandatory ventilation,SIMV)模式,通气压力、吸入氧浓度、潮气量均严格遵守操作要求。
对照组采用传统的护理模式:持续监测患儿的生命体征,并将机械通气治疗的相关并发症、危害性及注意事项告知患儿家属,及时更换呼吸机管道,保证其清洁,定期对病房进行消毒和通风,保证护理全过程均为无菌操作。
观察组在对照组基础上采用集束化护理模式。(1)加强对护理人员的培训,丰富其专业技能和知识,并讲解常见的事故及应对措施,使护理人员在实际工作中能够冷静地处理突发事件,防止因知识不足而造成严重后果;及时对呼吸机管道进行消毒,避免病毒传播,定期更换呼吸机管道,降低VAP 发生率。(2)在进行机械通气操作过程中,患儿取半卧位,防止因身体下滑而导致背部擦伤和胃液反流;对于心肺功能稳定的患儿,可遵照医嘱暂停机械通气治疗,并给予镇静药物,1次/d;对于心肺功能持续稳定的患儿,可进行拔管处理,反之则继续给予机械通气治疗。(3)在进行机械通气治疗时,使室内环境处于合适的湿度与温度中,使用蒸馏水保持患儿呼吸通畅,帮助排出口鼻中的分泌物,保证黏膜细胞的完整性,使气道环境保持湿化状态,促进呼吸功能的恢复;患儿出现不适症状时,及时采取对症处理。
1.3 临床评价
(1)比较两组血气指标:于干预前、后,分别抽取患儿清晨空腹静脉血5 ml,采用全自动血气分析仪检测动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)。(2)比较两组VAP 发生情况。
1.4 统计学处理
2 结果
2.1 血气指标
干预前,两组血气指标比较,差异无统计学意义(P>0.05);干预后,观察组PaO2高于对照组,PaCO2低于对照组,差异均有统计学意义(P<0.05),见表1。
表1 两组血气指标比较(±s)
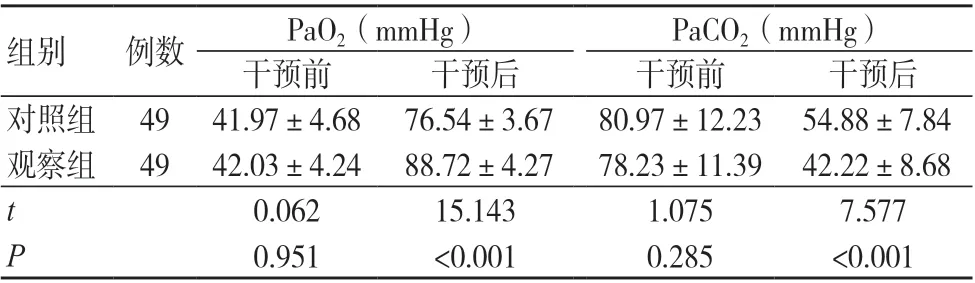
表1 两组血气指标比较(±s)
注:PaO2 为动脉血氧分压,PaCO2 为动脉血二氧化碳分压;1 mmHg=0.133 kPa
组别 例数 PaO2(mmHg) PaCO2(mmHg)干预前 干预后 干预前 干预后对照组 49 41.97±4.68 76.54±3.67 80.97±12.23 54.88±7.84观察组 49 42.03±4.24 88.72±4.27 78.23±11.39 42.22±8.68 t 0.062 15.143 1.075 7.577 P 0.951 <0.001 0.285 <0.001
2.2 VAP 发生情况
对照组VAP 发生率为28.57%(14/49),观察组VAP发生率为10.20%(5/49),差异有统计学意义(χ2=5.289,P=0.022)。
3 讨论
NRDS 是指新生儿在出生后4~12 h 内出现进行性呼吸困难、发绀和呻吟等症状,严重时可导致呼吸衰竭。该疾病发病率与胎龄、体重有关,胎龄越小发病率越高,体重越轻病死率越高。机械通气是治疗NRDS 患儿的重要手段,但在机械通气过程中会产生VAP 等并发症[4],最终导致患儿的治疗时间延长,住院费用增加,影响患儿的生命健康。研究证实,正确的护理可预防VAP 等并发症的发生[5]。
PaCO2与PaO2可作为反映呼吸功能的主要血气指标,PaO2升高、PaCO2降低均表示患儿血气状况改善。本研究结果显示, 干预后,观察组PaO2高于对照组,PaCO2低于对照组,差异均有统计学意义(P<0.05);观察组VAP 发生率低于对照组,差异有统计学意义(P<0.05);表明集束化护理联合机械通气可改善NRDS 患儿动脉血气指标,降低VAP 发生率。分析其原因为,患儿的免疫机制尚不成熟,不能有效抵抗机体环境内的细菌,集束化护理通过综合分析VAP 的相关诱发因素、机械通气的危险性和病原菌的传播途径,在日常护理工作中重视病原菌的感染,切断患儿的感染途径;同时,通过对患儿体位、胃液引流、通气管、鼻饲等进行强化护理干预,促进呼吸功能、血气状况恢复,缩短治疗时间;另外,集束化护理通过加强对护理人员的培训,使其了解机械通气过程中的常见事故及应对措施,制定有效的护理方案,对预防VAP 具有重要的作用[6]。
综上所述,集束化护理联合机械通气可改善NRDS 患儿动脉血气指标,降低VAP 发生率。
[参考文献]
[1] 芦红茹,张晓燕,马小宁.新生儿呼吸窘迫综合征并发支气管肺发育不良相关影响因素分析[J].中国儿童保健杂志,2016,24(11):1203-1205.
[2] 辛玥,郑荣秀.新生儿呼吸窘迫综合征合并气胸27例临床分析[J].首都医科大学学报,2016,37(2):148-152.
[3] 胡亚美,江载芳.诸福棠实用儿科学[M]. 7版.北京:人民卫生出版社,2002:678-690.
[4] 惠玲,王静,吴生美.重症机械通气患儿行气道优化护理对呼吸机相关性肺炎发生的影响[J].山西医药杂志,2019,48(18):2305-2307.
[5] 李铁军,贾汝福,张海燕,等.集束化护理联合呼吸机管路消毒机预防VAP 的效果分析[J].中华现代护理杂志,2017,23(8):1099-1101.
[6] 杨东.经鼻塞式持续气道正压通气治疗新生儿呼吸窘迫综合征患儿的临床效果[J].医疗装备,2017,30(5):11-12.
