三间隙引流术对肛周脓肿患者疼痛、肛门功能及术后并发症的影响
2020-09-07赵现林
赵现林
(三门峡市第三人民医院 普外科,河南 三门峡 472100)
肛周脓肿为肛肠科常见病,发病多与肛周感染有关,青年男性为该病的多发人群。切开挂线术为肛周脓肿治疗的常用术式,与以往单纯的切开引流方式相比,其有效减少了术后患者肛门功能缺损情况的发生,同时可降低肛瘘形成率[1]。但行切开挂线术时紧线操作易产生较强烈的疼痛感,患者耐受度较低,且该术式可能会造成肛门的形态发生改变。相关资料显示,切开挂线术后再复发率占10%,原因主要与内口不准确定位、引流不畅及术后换药等因素相关,故肛周脓肿手术仍需不断改良[2]。三间隙引流术是以肛周脓肿患者病理生理机制为基础,将括约肌、外括约肌及黏膜下间隙同时切开的一种引流方式[3]。本研究将三间隙引流术用于肛周脓肿患者治疗,探析其对患者疼痛情况、肛门功能与术后并发症的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2017 年6 月至2019 年 1 月三门峡市第三人民医院收治的肛周脓肿患者80 例,以随机数字表法分为对照组与观察组,各40 例。对照组男28 例,女 12 例;年龄 26~67 岁,平均 (49.11±5.23) 岁;病程 3~16 d,平均(9.44±3.15) d;疾病类型:高位间隙脓肿13 例,低位间隙脓肿16 例,坐骨直肠间隙脓肿3 例,肛管后间隙脓肿8 例。观察组男27 例,女13 例;年龄5~67 岁,平均(49.09±5.18) 岁; 病程 3~17 d, 平均 (9.51±3.09) d;疾病类型:高位间隙脓肿12 例,低位间隙脓肿15 例,坐骨直肠间隙脓肿3 例,肛管后间隙脓肿10 例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究已获本院医学伦理委员会审核批准。
1.2 入选标准
纳入标准:均经MRI 或超声检查确诊为肛周脓肿;存在肛周局部疼痛与红肿等症状;指诊有触痛感;均符合手术适应证;患者均知情并自愿签署知情同意书。排除标准:存在直肠肿瘤、骶尾骨骨髓炎、溃疡性结肠炎及结核等肛肠疾病者;存在血液系统疾病者;因克罗恩病导致的特异性肛周脓肿;妊娠期与哺乳期者。
1.3 方法
①对照组行切开挂线术,术前均禁食6 h,做好常规灌肠工作,术中体位选截石位,并进行腰部麻醉,导尿,依据患者肛周具体脓肿的范围在肛缘处2 cm 位置行弧状切口,将脓腔皮下组织与周围皮肤组织切除,做好引流工作,将脓腔钝性分离,在内口位置挂线,以生理盐水配合2% 双氧水对脓腔进行交替冲洗,完成创口包扎工作。②观察组行三间隙引流术,术前均禁食6 h,行常规灌肠。腰麻完毕后将体位调整为侧卧位,通过B超确认脓肿部位及其和周围组织之间的关联,选取脓肿隆突明显部位行放射样切口,于外括约肌间隙处充分引流排脓,并渐进性地顺着括约肌进行分离排脓,同时将脓壁切除,并将黏膜下间隙切开,顺内括约肌除去黏膜下组织,依据脓肿体积调整切口大小。做好清创止血工作后使用无菌纱布填充,常规置排气管,加压包扎创口。
1.4 观察指标
①疼痛情况、肛门功能:以视觉模拟评分法(VAS)[4]对两组患者术后首次排便时及术后1 周时疼痛情况作评估,评分标准0~10 分,0 分为无痛,10 分为疼痛剧烈无法忍受,评分越高疼痛程度越深。以Wexner 量表[5]评估两组术前与术后3 d 时肛门功能,量表总分30 分,包含排便困难、排便频率、辅助排便、排便时间、排便疼痛、病史以及完整性等方面,评分越高患者肛门功能越差。②并发症:统计两组患者术后住院期间切口感染、肛门畸形、肛瘘及肛门功能障碍等并发症发生情况。
1.5 统计学方法
用SPSS 25.0 统计学软件分析数据。计数资料以百分率(%) 表示,比较用χ2检验;计量资料以均数±标准差(±s) 表示,比较用t检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者疼痛情况、肛门功能比较
两组术后首次排便时VAS 评分、术前Wexner评分比较,差异无统计学意义(P>0.05);观察组术后1 周时VAS 评分、术后3 d 时Wexner 评分均低于对照组, 差异有统计学意义 (P<0.05)。见表1。
2.2 两组患者并发症发生率比较
观察组并发症总发生率低于对照组,差异有统计学意义(χ2=5.165,P=0.023)。见表2。
表1 两组患者VAS 评分与Wexner 评分比较(n=40, ± s,分)
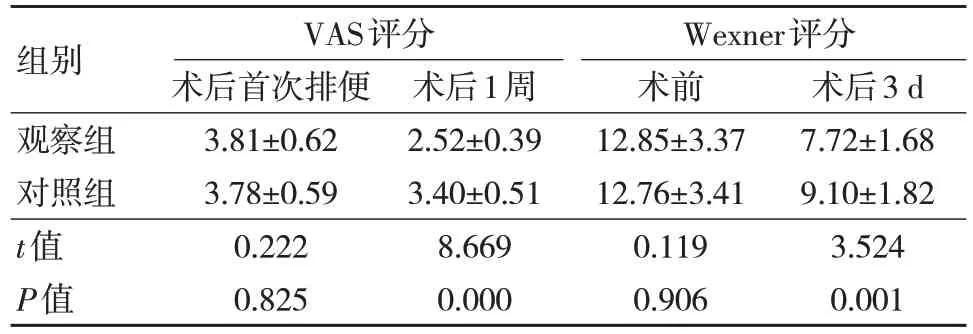
表1 两组患者VAS 评分与Wexner 评分比较(n=40, ± s,分)
组别观察组对照组t值P值VAS评分术后首次排便3.81±0.62 3.78±0.59 0.222 0.825术后1周2.52±0.39 3.40±0.51 8.669 0.000 Wexner评分术前12.85±3.37 12.76±3.41 0.119 0.906术后3 d 7.72±1.68 9.10±1.82 3.524 0.001
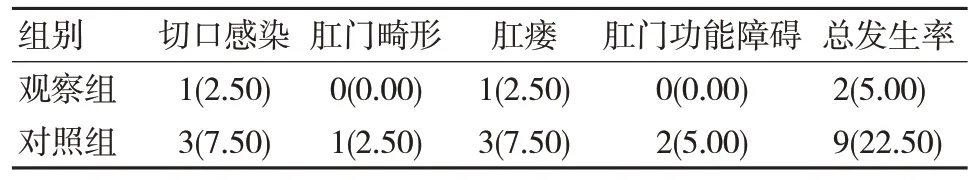
表2 两组患者并发症发生率比较 [n=40, n(%)]
3 讨论
临床普遍认为肛腺感染是肛周脓肿发生的主要原因,且认为引流是否彻底对预防疾病再发及肛瘘存有极大意义,是肛周脓肿治疗的重点[6]。而研究发现,接受单纯引流术治疗的患者术后容易形成肛瘘,难以达到理想的治疗效果。而相较于单纯引流术,切开挂线术获得的成效较佳,但术后肛瘘发生情况仍较多[7]。
三间隙引流术为临床近年来新兴的一种肛周脓肿治疗手段,能够在保留括约肌的同时将感染腺体切除。该术式主张分侧结扎内口,同时封闭内口周围肛窦,将内口组织的血供垄断,从而减少术后疾病再发[8]。切开挂线术治疗过程中的弧状切口容易造成直肠附近间隙感染情况被掩盖,术后可能再诱发疾病。而三间隙引流术在患者病理生理机制的基础上实施手术,将感染间隙充分打开,并进行引流。相比切开挂线术,其操作不需将括约肌切断,在一定程度上能缓解术中出血情况。以往研究显示[9],肛腺在内括约肌与黏膜下均有可能存在,故感染因素在肛周脓肿发病因素中占较大可能。同时有研究指出[10],在肛周脓肿疾病发生与发展过程中,肛腺感染为其始动原因,可向下方、侧方以及上方蔓延。其中向下蔓延可在肛缘位置产生脓肿,发展下可形成肛瘘;向上蔓延可能出现高肌间脓肿;而朝侧方蔓延同样有发展为肛瘘的可能。本研究通过对患者行三间隙引流术,在将脓肿切开的同时将内括约肌以及黏膜间的内括约肌、黏膜下以及外括约肌间隙切开,保障引流效率,同时可快速缓解临床症状,且在一定程度上减少了肛瘘形成。从治疗安全性而言,本研究结果显示观察组并发症总发生率低于对照组(P<0.05),表明对肛周脓肿患者行三间隙引流术可有效减少肛瘘、肛门畸形等并发症的发生。且本研究结果显示,观察组术后1 周时VAS 评分、术后3 d 时Wexner 评分均低于对照组(P<0.05),提示采用三间隙引流术治疗相比切开挂线术可有效改善患者术后疼痛症状,利于患者术后肛门功能恢复,也进一步证实了三间隙引流术对肛周脓肿治疗的有效性。但考虑到本研究所选取的样本量较小,且未对患者出院后病情恢复情况作进一步随访,仅统计了住院期间患者并发症情况,为此还需广大学者作更深入研究,旨在为临床研究提供更有力依据。
综上所述,对肛周脓肿患者以三间隙引流术治疗效果显著,可有效减轻患者术后疼痛症状,促进患者肛门功能恢复,减少并发症的发生,临床应用价值较高。
