阴道三维超声断层成像技术在子宫角部位妊娠中的应用价值
2020-09-07伍丽娟韦德湛宁浩杰陈向东林紫晴
伍丽娟,韦德湛,宁浩杰,陈向东,林紫晴
(佛山市妇幼保健院 功能科,广东 佛山 528000)
子宫角部位妊娠(包括宫角妊娠及输卵管间质部妊娠)属于异位妊娠,在临床较为少见,属于特殊部位妊娠,发病率在异位妊娠中占比<10%[1]。该病发病后无典型特征,临床诊断增大,检查较为复杂,容易出现较高的误诊率。近年来临床促排卵等相关辅助生殖技术不断发展,以及剖宫产术、人工流产率的增加,宫角妊娠及间质部妊娠的发病率呈逐年增高趋势。虽然其发生率较低,但对患者危害较大,是一种容易引发腹腔大出血的病理性妊娠。随着病情的发展会对妊娠者的生命健康造成严重影响,对孕妇及新生儿造成极大危害。
由于宫角妊娠与输卵管间质部妊娠位置接近,检查时容易相互误诊,两种不同的妊娠位置,临床选取的治疗方案不一样,对妊娠的结果也有影响[2]。若早期能够准确诊断,明确分辨子宫角部位的妊娠类型,有利于临床展开相应治疗,对患者预后具有重要意义。本文为探究较好的检查方式,对比三维超声断层成像(tomographic ultrasound imaging, TUI) 技术与二维超声的检查效果区别,现报道如下。
1 资料与方法
1.1 临床资料
选取2018 年10 月至2019 年8 月在佛山市妇幼保健院进行影像学检查的80 例疑似宫角妊娠和输卵管间质部妊娠患者作为研究对象。其中,年龄22~40 岁,平均(29.56±5.72) 岁;停经 5~14 周;20 例不规则阴道出血,38 例尿妊娠试验(HCG)为阳性,22 例停经史不明确。纳入标准:①经尿常规和血常规检查确认为妊娠;②经手术证实为子宫角部位妊娠。排除标准:①肝、肾等其他重要器官严重受损;②无法正常进行交流;③精神疾病;④高血压病、糖尿病。本研究通过医院伦理委员会批准,患者及其家属知情同意。
1.2 方法
根据超声诊断方式的不同,分为行二维超声检查诊断结果作为对照组和先行二维超声检查再行三维TUI 技术作为观察组。
1.2.1 经阴道二维超声检查 检查前对探头进行消毒,做无菌处理。检查前将探头调至7.0 MHz 左右频率[3]。对患者腔内进行全面探查,仔细观察子宫、双附件区及盆腔情况,包括妊娠囊和周边组织情况,了解妊娠物着床的位置,判断妊娠与肌层、宫角及输卵管的关系。
1.2.2 三维TUI 技术检查 首先启动三维功能模式,对采集的容积数据进行断层。通过调整层间距、层数,调整轴位尽量获取清晰图像,通过三维TUI 技术将位置较好的图像进行断层处理,从多角度多平面整体观察宫腔形态。观察妊娠物大小及周边血流和回声情况,观察与宫角的距离及外周肌层的厚度[4]。储存三维图像,为后期治疗方案的研究提供较为详细的内部结构资料,仔细观察孕囊与宫角和输卵管的关系,有利于两者间的鉴别诊断,避免混淆误诊的情况。
1.3 观察指标及判定标准
1.3.1 观察指标 将三维TUI 技术与二维超声的阳性率和阴性率与最终病理学结果进行比较。记录三维TUI 技术在临床诊断中的准确性、特异性和敏感性,并与二维超声进行比较。
1.3.2 判定标准 敏感性=真阳性/(真阳性+假阴性) ×100%,特异性=真阴性/(真阴性+假阳性) ×100%[5]。
1.4 统计学方法
数据分析采用SSPS 20.0 统计软件。计数资料以率(%) 表示,比较用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组宫角妊娠阳性率和阴性率比较
对照组宫角妊娠阳性率低于观察组,而阴性率高于观察组,差异有统计学意义(P<0.05)。见表1。
2.2 两组输卵管间质部妊娠阳性率和阴性率比较
对照组输卵管间质部妊娠阳性率低于观察组,而阴性率高于观察组,差异有统计学意义(P<0.05)。见表2。
2.3 两组不同超声检查方式的准确性、特异性及敏感性比较
观察组三维TUI 技术的准确性、特异性及敏感性均高于对照组二维超声检查,差异有统计学意义(P<0.05)。见表 3。
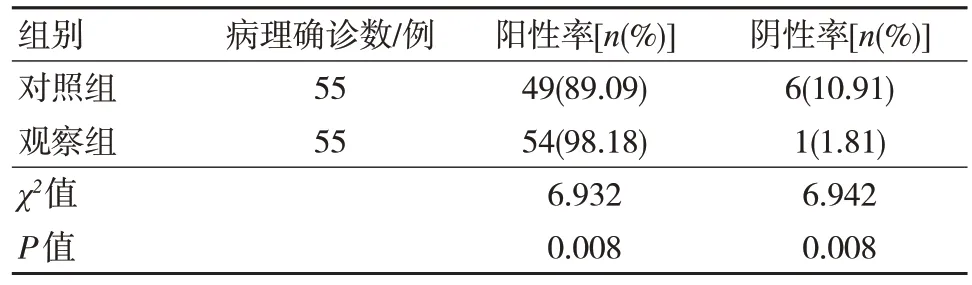
表1 两组宫角妊娠阳性率和阴性率比较 (n=80)
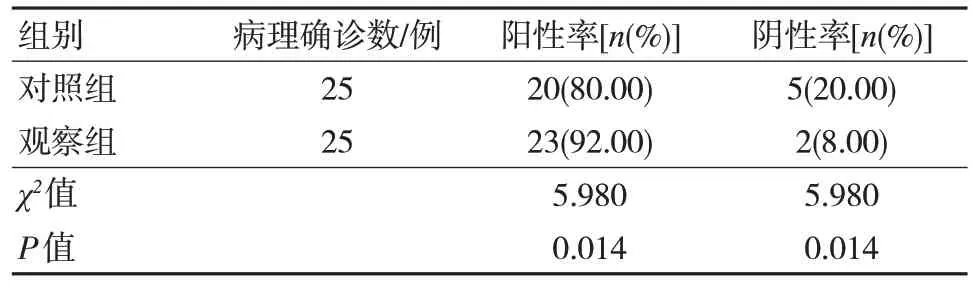
表2 两组输卵管间质部妊娠阳性率和阴性率比较(n=80)
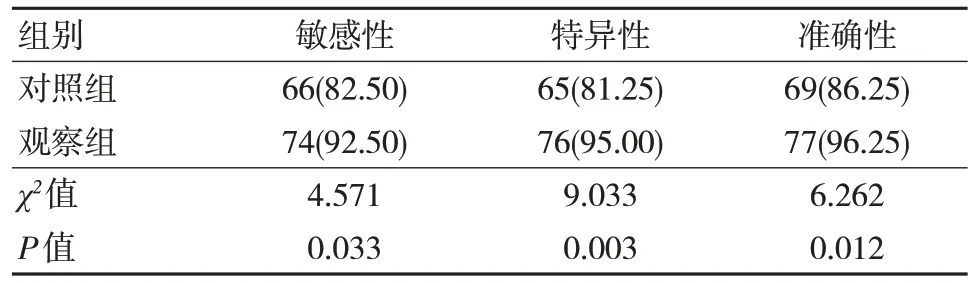
表3 两组不同超声检查方式的准确性、特异性及敏感性比较 [n=80, n(%)]
2.4 典型病例情况
纳入研究对象的典型病例见图1~3。
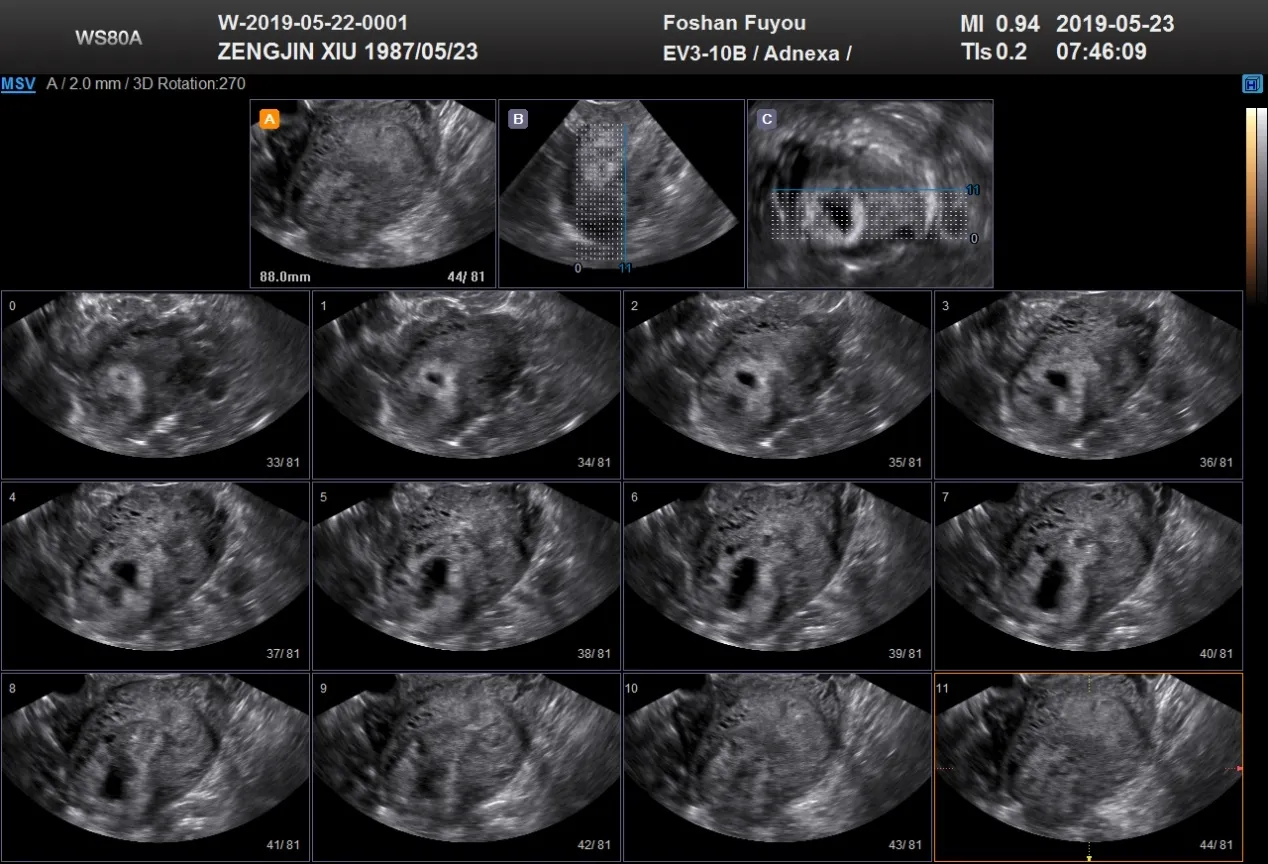
图1 右侧宫角妊娠三维TUI 成像(A 平面),右侧宫角膨隆
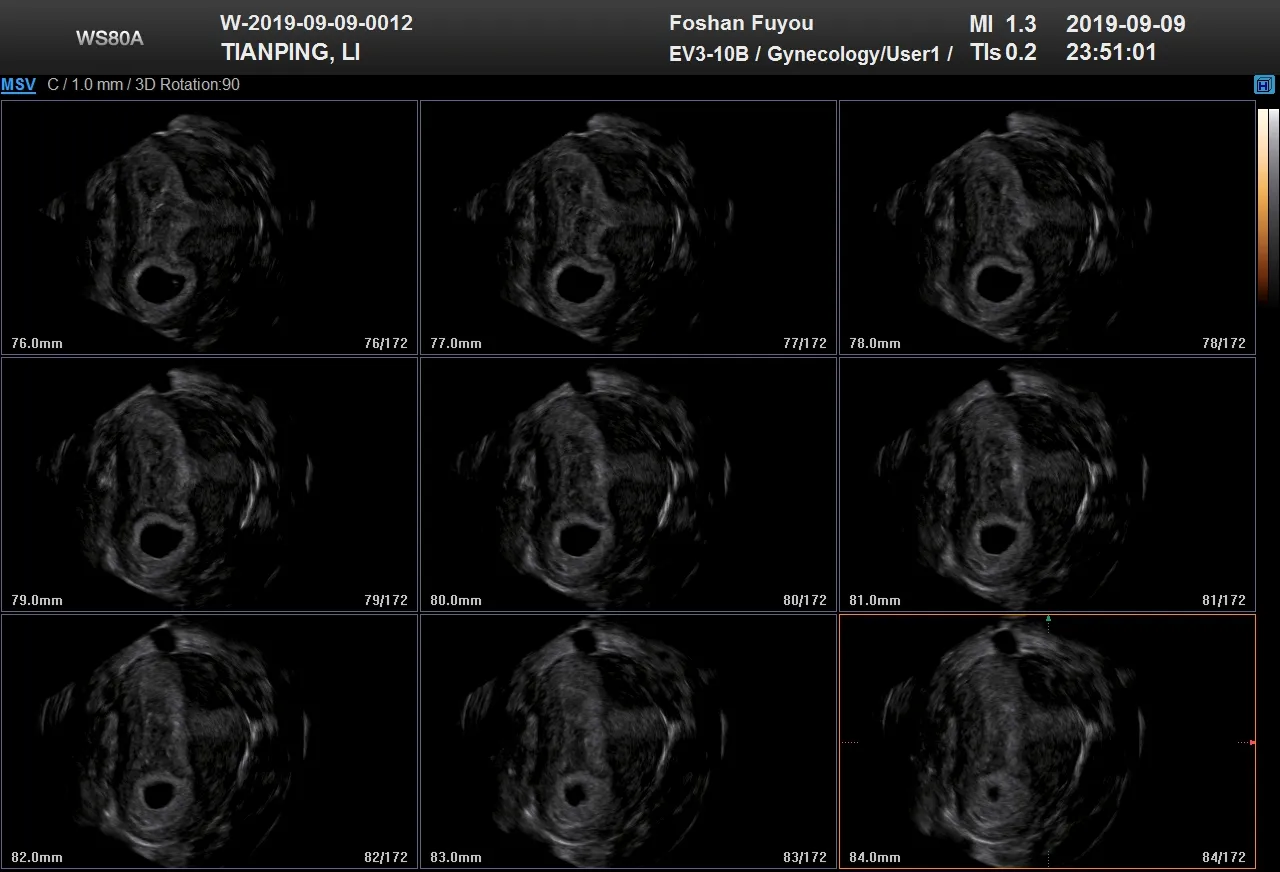
图2 右侧宫角妊娠三维TUI (C 平面),显示孕囊与宫腔的关系、周边肌层的厚薄情况
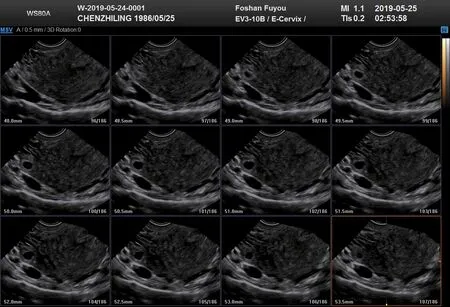
图3 右侧间质部妊娠三维TUI,显示孕囊与宫腔及外周肌层的关系
3 讨论
由于当代年轻人的生活方式和饮食结构不同于以前,女性在妊娠期的问题比较突出。异位妊娠属于较为常见且情况复杂的妊娠。其中,宫角妊娠和间质部妊娠的发病在异位妊娠中比较少见,但近年来呈上升趋势[6]。由于两种妊娠位置靠近,检查时容易混淆,对患者后期治疗方案的设计不利。因此,如何利用影像学检查在患者异位妊娠的早期对妊娠位置进行准确判断,是临床研究的重点之一。
宫角妊娠和间质部妊娠的诊断方式主要根据患者临床症状(腹部疼痛、阴道出血等)、病史、流产史及妊娠史,以及相关辅助的生物化学检验和影像学检查加以诊断鉴别。患者异位妊娠早期的临床表现不明显,可能仅是阴道少量流血且无规律性[7],不存在具体的特异性临床表现。对宫角妊娠和间质部妊娠的辅助检查,可通过血常规或尿HCG 检验进行诊断鉴别。虽然生物化学检验能够确定患者出现妊娠位置异常,但无法判断患者妊娠确切的异常位置。临床检查异位妊娠可采取宫腔镜及腹腔镜检查,该方式对妊娠位置观察的准确性较高,但费用较高、操作较超声检查复杂及流程较多需等待较长时间[8],不适宜作为宫角妊娠和间质部妊娠检查的主要方法,患者通常不予选择,因而不利于临床推广使用[9]。
经阴道二维超声是检查异位妊娠较为常用的方式。二维超声无创、快捷,具有可重复性,对异位妊娠患者的临床诊断帮助作用大,但二维图像无法获得子宫冠状面。基于本研究两种异位的接近度,容易出现漏诊或误诊。宫角妊娠可以采取保守治疗,主要可根据B 超引导,采用吸宫术或通过腹部进行切除;而间质部妊娠是以切除患侧输卵管为主[10]。两种妊娠位置的结果和采取的治疗方法不同。临床治疗方案均是在超声提供准确信息的情况下进行设计安排。由此可见,早期准确诊断尤为重要。本文以三维TUI 技术的临床应用作为研究的主要目标,该技术利用数据采集进行多方位断层,可以显示与MRI 一样的冠状面、纵切面等各个方位的多断面,有利于影像观察者从多角度进行观察,能够更客观、有力证明妊娠物的准确位置,以及妊娠物与宫角和输卵管具体位置关系,避免二维超声纵切面缺失带来的错位局限,使宫角妊娠和间质部妊娠的诊断分辨更为直观,影像学提供的数据更客观有效[11-12]。本研究结果表示,观察组三维TUI 技术准确性、特异性及敏感性较对照组更高,比较有差异,说明观察组三维TUI 技术成像更清晰全面。
综上所述,三维TUI 技术检查与经阴道二维超声检查结果进行对比,以期能够提高患者异位妊娠早期的诊断率,并指导临床准确选择治疗方案。三维TUI 技术检查过程无创简便,可在短时间内形成多平面图像,对宫角妊娠和间质部妊娠的检查效果更好,对指导患者后期的治疗意义更大,值得临床使用。
