颅内动脉瘤显微手术夹闭与血管内介入治疗的近远期疗效
2020-08-27谢兰军梁卫东宁亮杨春春
谢兰军 梁卫东 宁亮 杨春春
(阜阳市人民医院,安徽 阜阳 236000)
颅内动脉瘤属于神经外科常见疾病,其主要是指脑动脉内腔出现局限性异常膨出而引发的动脉壁瘤状突出的现象〔1~3〕。该病多于脑动脉管壁局部先天性缺陷及腔内压力增高的基础上发生,也是诱发蛛网膜下腔出血的一项重要因素。发病后患者多可见程度不同的视力视野障碍、剧烈头痛、呕吐等症状,同时还可能会引发大出血,甚至诱发心脑血管系统疾病,对患者健康及生活质量的威胁极大。由于该病发生较为隐匿,且病情较为严重,发病后患者死亡率较高〔2,4〕。因此,临床上必须予以充分重视,及时采取急诊处理方式进行处理,予以早期治疗,以尽可能降低死亡率,促使患者生活质量得到提升〔5〕。现阶段,临床上仍在探寻治疗颅内动脉瘤治疗的有效方式,目前临床上常用的治疗方式仍以开颅夹闭术与血管内介入动脉瘤栓塞术为主,本研究就显微手术夹闭术与血管内介入动脉瘤栓塞术在颅内动脉瘤中的应用效果进行比较。
1 资料与方法
1.1临床资料 选取阜阳市人民医院自2016年1月至2019年12月收治的颅内动脉瘤患者40例,根据治疗方式的不同进行分组,对照组20例,采用显微手术夹闭治疗,男8例,女12例,年龄56~80〔平均(60.4±4.5)〕岁;1例存在2个动脉瘤,19例存在1个动脉瘤;观察组20例,采用血管内介入动脉瘤栓塞术治疗,男11例,女9例,年龄56~73〔平均(60.8±4.8)〕岁,20例患者均存在1个动脉瘤;两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2纳入与排除标准〔6〕纳入标准:①经颅脑CT血管成像(CTA)、数字减影血管造影(DSA)检查确诊为颅内动脉瘤破裂;②经患者与其家属充分考虑后签署手术方式知情同意书;③可见不同程度的畏光、头痛、恶心等症状,出现意识丧失甚至昏迷、呼吸困难等症状;④临床资料完整;⑤Hunt-Hess分级为Ⅰ~Ⅴ级。排除标准:①伴有精神疾病者;②复发性动脉瘤行二次手术治疗者;③术中仅行包裹术治疗者;④合并有免疫系统疾病者或严重肝肾功能障碍者;⑤合并有传染性疾病者。
1.3方法 入院后,两组均积极控制血压,对于伴有呼吸困难症状者,予以呼吸机辅助呼吸,并维持水电解质及酸碱平衡;所有患者行气管插管下全身麻醉,并结合患者动脉瘤部位、载瘤动脉关系为依据合理选择手术入路。
对照组行显微手术夹闭术治疗,调整患者体位,采用显微外科技术进行治疗;于显微镜下自Yasargil翼点进入,并沿外侧裂静脉将蛛网膜剪开,对颈动脉池、鞍上池、外侧裂池分开,释放脑脊液及侧脑室额角穿刺对脑脊液进行引流,从而达到减压效果;在对血管关系进行明确后,促使病患瘤颈进行充分暴露,并经临时瘤夹近端阻断血流,对动脉血压进行控制;同时选择合适的动脉瘤夹位置,以完全夹闭动脉瘤,进行止血后缝合脑膜,若患者伴有严重水肿症状可行骨瓣减压术,最后行头皮缝合处理。
观察组则行血管内介入动脉瘤栓塞术治疗,术中需予以支架辅助的患者静脉给予肝素钠1.25 g/h,在患者右侧股动脉内置入导管,以DSA检查结果为依据合理选择操作角度,在路径图指引下在瘤体内置入塑型后的微导管前端,并以瘤体位置、瘤颈状况、动脉瘤与载瘤动脉关系等为依据合理选择弹簧圈栓塞,合理选择弹簧圈型号进行填塞处理,松弛导管,并在其稳定后行解脱处理,以造影结果为依据明确栓塞的致密性。术后行微量泵滴注尼莫地平注射液治疗,以达到预防血管痉挛的效果。
1.4观察指标 ①比较两组围术期情况,手术时间、术中出血量、住院时间等。②对两组手术近期及远期疗效进行比较,近期疗效以动脉瘤夹闭成功率为参考,远期疗效以远期生存状况为参考;③比较两组并发症发生情况;④以Rankin量表〔7〕评估两组术后1年生存情况;以0分为无症状,1分为有症状,但未形成功能障碍;2分为伴有轻度残疾,日常生活需他人协助;3分为伴有中度残疾,需他人协助进行日常事务处理,患者可独立行走;4分为伴有中度残疾,无法独立行走、处理日常事务;5分为重度残疾,同时完全依赖他人行日常事务,并可见大小便失禁;6分为死亡。以0~2分为独立生存,3~5分为非独立生存。⑤以生活质量评价方法(SF-36)评估两组生活质量情况,量表包含8个维度,量表总分为0~100分,分值与生活质量呈正比〔8〕。
1.5统计学分析 采用SPSS20.0软件进行t及χ2检验。
2 结 果
2.1两组围术期情况比较 观察组手术时间、住院时间及术中出血量均明显低于对照组,差异均有统计学意义(P<0.05),见表1。

表1 两组围术期情况比较
2.2两组手术近期疗效比较 对照组动脉瘤成功夹闭治愈者共18例,2例因术中动脉瘤破裂出血抢救无效而死亡,治愈率为90%。观察组19例加入栓塞成功并封闭瘤颈,1例因术中动脉瘤破裂出血死亡,治愈率为95%。两组短期治愈率比较差异无统计学意义(χ2=0.77,P=0.378)。
2.3两组Rankin量表评分及SF-36评分比较 术后随访1年,观察组Rankin量表评分及SF-36评分均明显优于对照组,差异有统计学意义(P<0.05),见表2。
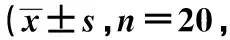
表2 两组Rankin量表评分及SF-36评分比较分)
2.4两组并发症情况比较 对照组血管痉挛1例,脑积水1例;观察组血管痉挛2例;两组并发症发生率比较差异无统计学意义(10.0% vs 10.0%,χ2=1.77,P=0.184)。
3 讨 论
颅内动脉瘤为临床上常见的一种神经外科疾病,该病的发生率较高,且多以中老年人为主。近年来,随着我国老龄化程度的加快,我国老年人口数量明显增多,这也使得该病的发生率呈现出明显升高趋势〔9,10〕。相对于外周血管而言,颅内血管中层较为薄弱,且缺乏外弹力层,故而发生动脉瘤的概率更高。另外,动脉壁创伤、退化、炎症反应等的发生也可能会对血管壁造成影响,引发血管壁损伤,从而引发动脉瘤形成。临床研究显示,颅内动脉瘤主要是因先天畸形、后天病理等因素所致使血管壁出现局限性膨出性扩张现象〔11〕。该病具有发病隐匿、病情急危、致残率与致死率高等特点,也是引发蛛网膜下腔出血的一项重要因素,对患者健康及安全的威胁不容小觑。发病前,患者多无明显症状,多是突然发病,这也加剧了病情的危害程度。有数据显示,颅内动脉瘤破裂出血24 h患者死亡率可达20%,而发病后1 w患者死亡率则可达40%,发病后1个月患者死亡率则高至50%。
现阶段,临床上尚未明确颅内动脉瘤的具体发生机制,通常认为先天性动脉瘤较多;随着流行病学研究的深入,临床逐渐认识到,该病在各个年龄段均可能发生,且该病的发生原因与先天因素、后天因素均有关联。若病患机体存在先天性动脉发育不良等现象,则后天在受到穴涡流冲击、动脉壁粥样硬化、高血压等因素的影响,则极易造成动脉壁弹力纤维断裂或消失等现象,从而致使管壁薄弱部位向外膨出,进而导致动脉瘤形成,促使颅内动脉瘤的发生率明显升高〔12〕。另外,若动脉瘤承载的动脉压力过大,也可能会导致薄弱部位破裂,进而引发颅内出血。该现象可能与现代人快节奏的生活方式、巨大的工作压力等因素有关。故而,在予以患者有效治疗的同时还需指导人们做好预防工作,保持健康的生活方式、适当放松身心,缓解压力。
临床上治疗颅内动脉瘤的方式多以外科手术及血管内介入治疗为主。其中开颅夹闭术为临床上治疗单发性动脉瘤、颅内血肿形成、瘤体较大病患、解剖位置较为复杂的动脉瘤常用方式,该手术具有较强的直观性,且瘤颈夹闭率较高,故而逐渐在临床上得到推广及应用,成为治疗上述疾病的首选方式。然而,该治疗方式也具有一定的不足之处,如手术创伤大,若患者体质较弱,则易降低患者耐受性,影响手术的顺利进行;同时该术式还有术中出血量大、操作时间长、术后恢复慢等多种不足之处,并且还可能受到颅内高压、脑水肿等因素的影响,同时部分脑动脉瘤患者解剖部位的复杂性较强,附近血管极易发生变异,这也在很大程度上限制了该术式的应用范围〔13〕。随着研究的深入,临床上逐渐将血管内介入治疗应用于该病的治疗中,相对于开颅手术而言,血管内介入术的创伤性较小,安全性较高,治疗期间可避免对血管、脑组织等造成较大的损伤,故而对于年龄较大者、体质较弱者、耐受力较差者、瘤体位置较深者较为适用。但对于伴有严重血管痉挛者及交叉部位宽颈瘤者则会对微导管进入情况造成影响,使得微导管难以顺利进入至瘤腔及载瘤动脉,故而该类患者多不适用于血管内介入治疗〔14〕。但是随着介入耗材的发展和颅内支架的广泛应用,对于宽颈动脉瘤介入栓塞治疗也得以解决,因此,为提高手术治疗效果,予以患者手术治疗前需做好病情评估,根据患者情况制定充分的手术计划及应急预案,对病情进行充分了解与掌握,分析出血的相关危险因素,从而尽可能地选择合适的治疗方式,提高治疗效果。国际蛛网膜下腔出血动脉瘤协作组(ISAT)〔15〕研究显示:术后随访5年,血管内介入组患者的生存风险较开颅血管夹闭组患者明显降低,与本研究结果相符。提示血管内介入动脉瘤栓塞术在颅内动脉瘤患者的治疗中能够发挥积极作用,对病情的改善有重要价值。
