院内感染监控与感染管理制度探讨
2020-08-17范茹娟FANRujuan王灵红WANGLinghong王亚玲WANGYaling
□ 范茹娟 FAN Ru-juan 王灵红 WANG Ling-hong 王亚玲 WANG Ya-ling
医院感染是指住院患者在医院活动期内遭到病原体侵袭而引发的明确感染,不包括入院前已开始或入院时处于潜伏期的感染[1]。研究发现,院内感染与患者自身、环境及护理等因素有关,50%的感染可以通过预防避免[2]。为贯彻执行《中华人民共和国传染病防治法》《医疗机构管理条例》《医院感染管理办法》的有关规定,本文基于院内感染监控数据,分析院内感染管理措施存在的不足,完善院内感染管理相关政策。
资料与方法
1.一般资料。回顾性分析我院2018年1月至2019年12月期间住院的101650例患者的病例及病原微生物监测资料,其中男性48792例,占48.00%,女性52858例,占52.00%;年龄最大92岁,最小3天,平均年龄(48.25±12.25)岁;2018年1月—12月共住院47737例,2019年1月—12月共住院53913例。
2.诊断标准。医院感染标准参照卫生部制定的《医院感染诊断标准》[3]:(1)无明确潜伏期的感染;(2) 感染与上次住院有关;(3)在原有感染基础上出现其他部位新的感染;(4)新生儿在分娩过程中及产后获得的感染;(5)由诊疗措施激活的潜在性感染。
3.菌株鉴定与药敏试验。采用法国生物梅里埃公司的VITEK-2 Compact全自动细菌鉴定仪对分离菌株进行菌种鉴定。参照临床实验室标准化研究所(CLSL/NCCLS)制定的标准[4],采用Kirby-Bauer纸片扩散法(K-B法)进行药敏试验,药敏纸片来自英国Oxoid公司。
4.统计学方法。应用Excle软件进行数据整理并建立数据库,同一住院周期内同一患者相同部位标本分离的相同菌种作为同一菌株,不重复纳入。应用SPSS20.0软件进行统计学分析,计数资料用率和百分比表示,采用χ2检验。计量资料用(±s)表示,采用t检验,以p<0.05为差异有统计学意义。
结果
1.院内感染发生情况。研究结果显示,2018年1月至2019年12月医院院内感染发生率为1.54% (1567/101650),其中2018年1月—12月院内感染发生率为1.58% (753/47737),2019年1月—12月院内感染发生率为1.51% (814/53913),院内感染发生率略有降低,但差异无统计学意义(χ2=0.761,p=0.383)。发生院内感染的科室、感染部位及病原菌分布见图1~图3。

图1 发生院内感染科室分布

图2 感染部位分布
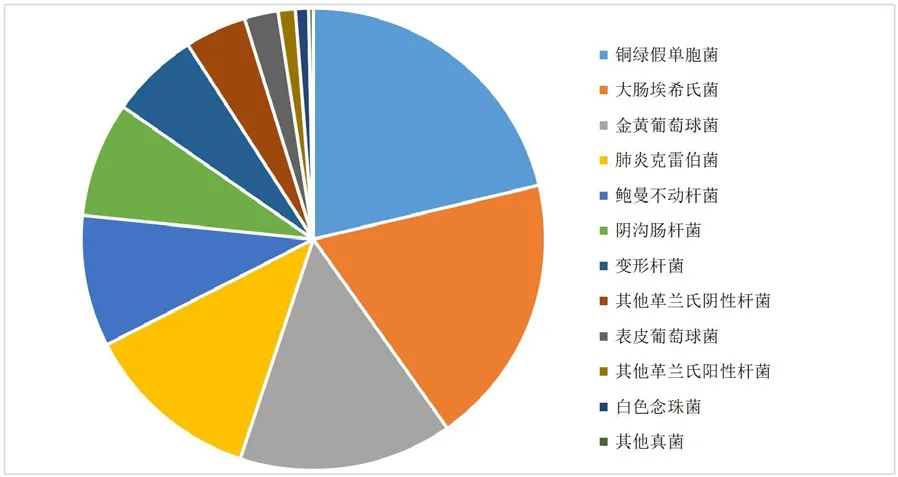
图3 病原菌分布
2.多重耐药菌发生情况。研究结果显示,2018年1月至2019年12月医院多重耐药菌发生率为0.85%(868/101650),其中2018年1月—12月为1.04% (496/47737),2019年1月—12月0.69% (372/53913),多重耐药菌发生率明显降低(χ2=36.431,p<0.001)。采集标本主要来自患者的晨痰、下呼吸道分泌物、尿液、导管、血液及创口分泌物等。耐药菌株主要为耐甲氧西林金黄色葡萄球菌(MRSA)、耐万古霉素肠球菌(VRE)、耐碳青霉烯类鲍曼不动杆菌(CRAB)、耐碳青霉稀类的铜绿假单胞菌(CRPA)。
3.新生儿院内感染发生情况。研究结果显示,2018年1月至2019年12月活产新生儿出院2320例,院内感染发生率为0.30%(7/2320);其中2018年1月—12月活产新生儿出院1200例,院内感染发生率为0.33%(4/1200),2019年1月—12月活产新生儿出院1120例,院内感染发生率为0.27%(3/1120),均处于低水平波动,差异比较无统计学意义(χ2=0.083,p=0.774)。
讨论
通过调查分析及数据统计,结果显示,两年间院内感染发生率及新生儿院内感染率略有下降,但院内感染防控形势仍然严峻,仍需加大院感防控各方面的投入。针对存在的问题,应完善相关管理政策,采取有效措施,控制院内感染的发生,保证患者安全。
1.院内感染管理存在的问题
1.1 专职管理人员配置相对不足。虽然医院设有院感科和专职管理人员4名,但人员配置相对不足,按照250张床位配置1名专职人员计算,缺少1名专职人员。同时,人员配置结构欠合理,缺少医师专职人员。院感管理受场地、人员等因素限制,三级管理体系(医院感染管理委员会-院感科-科室质控)多流于形式。员工职称晋升困难,工作人员积极性不高,影响住院患者的治疗和护理效果,从而增加了院内感染的发生率[5]。
1.2 院内感染管理表面化和形式化。院内感染管理涉及临床医学、药学、预防医学、护理学、消毒学、检验学及管理学等多个学科,科学优质的管理能创造高品质的操作性和执行力。近年来,医院院内感染发生率升高,分析原因与院内感染管理工作量大、任务繁杂、涉及环节较多,或未按要求进行日常监控,制定的相关政策多流于形式化有关。
1.3 无菌观念淡薄,消毒隔离工作不规范。虽然各科室均有消毒隔离制度,但仍存在较多薄弱环节,以及落实不到位的情况。如:消毒灭菌方法不当、消毒剂使用不合理(浓度过高或过低、消毒时间不够)、定期对消毒液质量进行监测较少、门急诊及病房医护人员在诊疗过程中,不按规定配戴口罩及帽子情况较多、诊疗前后手卫生不达标、连续输液时不消毒瓶口的现象时有发生。
1.4 抗菌药物使用不合理。随着医学发展和药物的更新,抗菌药物滥用现象越来越多[6]。就诊过程中部分患者会要求医生提供特效药,部分医生对抗菌药物临床应用合理性缺乏准确与科学的评估,未进行病原学检测及药敏试验,仅凭经验用药,或受经济利益驱动,不严格执行相关规章制度,联合应用多种抗生素治疗,以期发挥最快的疗效。这不仅会对患者机体造成伤害,引起二重感染,增加患者易感性,延误感染治疗,还可能导致“超级细菌”的出现,加大院内感染防控难度[7]。
1.5 院内感染相关知识缺乏。医护人员缺乏院内感染相关知识,防控意识淡薄,未严格执行相关规章制度和操作流程,甚至出现操作失误及对院感病例的迟报、漏报情况。有调查显示,我国医护人员职业素质并不乐观,消毒隔离观念不强,操作不规范,甚至个别医护人员在进行药物注射时并未按要求戴口罩,增加感染机会[8]。他们对院内感染管理工作中的“缺陷”所造成的危害并未引起足够的重视,会引发不必要的医疗纠纷,影响医院的声誉。
2.改善措施
2.1 加强宣传,增加专职管理人员配置。院内感染管理工作不仅是院感科的工作,更需要各职能部门、临床科室的共同参与及配合。在医院学科建设、信息化建设、经济投入、资源配置及教育培训中,纳入院内感染管理的相关内容,增加专职管理人员配置,严格按照相关法律法规及规章制度开展工作,加强对重点部门、重点流程、重点环节的管理,确保监督执行到位。
2.2 健全院内感染管理体系,完善制度建设。按照《医院感染管理办法》《医疗质量管理办法》等要求,建立健全院内感染管理体系和组织架构,制订详细、可行的院内感染监控计划;建立多部门协作的院内感染管理系统,实行主要负责人责任制,明确各级人员职责,完善院感考核制度、细化考核标准,进行奖惩及责任追究;建立院内感染的风险监测、预警干预和处置机制。
2.3 加强院内感染数据监测系统建设。院内感染管理是医院管理工作的重要组成部分,加强院内感染数据监测系统建设,完善感染数据管理,对其数据进行监测与分析,可及时发现高风险场所和高危患者,指导相关科室及时采取干预措施,保证患者安全。目前,该系统的监测信息仅局限于本院,未接入其他地区,乃至全国的相关网络,不利于数据的共享,相关部门亦无法及时发现问题,提供专业的指导。因此,应调整工作部署,加强院内感染监测系统建设,更好地掌握多重耐药菌的流行情况。
2.4 优化危急值报告系统及医院信息系统(HIS)预警。通过对危急值报告系统和HIS预警系统的流程重组和再造,优化医院传统管理流程和就医模式。系统覆盖整个临床医疗活动的各个方面,需要整合医院的多个临床系统数据,涉及患者全部的诊疗过程,可有效防止院内感染的传播,提高院内感染质量管理与控制水平,使其更加体现出人性化的医疗服务意识[9]。微生物室检测结果可及时上传至住院部HIS系统,通过警示闪烁提醒,将多重耐药菌监测结果纳入危急值报告系统,提醒患者所在科室做好消毒隔离,避免多重耐药菌感染暴发流行。
2.5 定期开展院内感染教育与培训。根据医院实际情况,采用多种形式开展不同层次和不同侧重点的教育与培训,如请专家来院授课、举办专题讲座、外出参加学术会议、定期印发学习资料并下发科室,供医务人员学习等。增强医务人员院感防控意识,提高工作的自觉性和主动性,从而保证各项防控措施得以贯彻执行。对新员工进行岗前教育,学习相关的法律、法规及医院规章制度,使其初步掌握院内感染的防控方法,以便进入工作岗位后能够重视并主动配合相关工作,并对培训效果进行考核与评价。
2.6 加强专业人才队伍建设。注重对医院内部人员的培养,稳定现有人才队伍,加快人才梯队建设。鼓励医务人员学习深造,要求每年发表专业论文或学习心得1~2篇,对在职申请并获得学位的医护人员给予奖励。同时,加大人才引进的投入,可通过开通“绿色通道”,出台倾斜政策等方式,有目的、有针对性的引进相关人才。
小结
院内感染管理无小事,事关医疗质量与安全,院内感染管理防控工作涉及的面广,涉及的学科多。科主任、护士长要在思想上给予高度重视,在临床工作中带头严格执行相关规章制度,加强安全意识,防范院内感染的发生,将其作为保证医疗质量与患者安全的原则底线和医院工作人员的基本职责。
