妊娠合并地中海贫血者HGB、SF变化及母婴结局
2020-08-17黎丽嫦张海花班正贺
黎丽嫦 张海花 班正贺
广东省广州市白云区妇幼保健院(510410)
地中海贫血可导致血红蛋白(HGB)变化,最后形成慢性溶血性贫血[1]。可分成α型地中海贫血和β型地中海贫血[2]。轻型地中海贫血临床表现不明显,但在妊娠期或其他特殊情况下,通常会造成较严重贫血,对妊娠期母婴造成一定伤害,是导致母婴不良结局的重要因素[3]。由于妊娠期很多孕妇可能出现缺铁性贫血,在临床诊断中极易将轻型地中海贫血和缺铁性贫血相混淆,出现误诊,使病症无法及时诊断及治疗[4]。本文探讨妊娠合并地中海贫血孕妇HGB、SF的变化及对母婴结局影响。
1 资料与方法
1.1 一般资料
以2017年12月-2018年12月本院收治的妊娠合并地中海贫血患者67例为观察组,同期体检正常的妊娠期妇女67例为对照组。纳入标准:①两组均经本院确诊为妊娠合并地中海贫血或正常且健康;③其他各项基本指标处正常范围;④重要器官无重大疾病;⑤无认知障碍及精神病史。排除标准:①有精神病史或不能明确表达;②妊娠期间有过输血经历及补铁经历;③重要器官存在明显异常;④患有其他类型贫血及血液病。本研究经过医院伦理委员会批准,患者知情并签署同意书。
1.2 检测指标
两组均行产前检查,并检测孕早期(≤12w)、中期(13w~27w)和晚期(28w~41w)的血清HGB及铁蛋白(SF),比较两组变化以及母婴结局,主要包括产后出血、新生儿平均体重、足月低体重儿、羊水量异常、早产儿、子痫前期和剖宫产等。下降幅度=首次检测数值-末次检测数值。
1.3 统计学方法
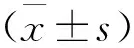
2 结果
2.1 两组一般情况
对照组年龄(27.3±6.3)岁(21~34)岁,孕次(1.8±0.7)次(1~3)次;观察组年龄(30.4±8.5)岁(22~39)岁,孕次(2.3±1.2)次(1~4)次。两组无差异(P>0.05)。
2.2 孕期HGB变化比较
各孕期HGB水平对照组高于观察组,且下降幅度小于观察组(P<0.05),见表1。
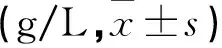
表1 两组各孕期HGB及下降幅度对比
2.3 各孕期SF变化比较
两组孕早期SF水平无差异(P>0.05),孕中期及晚期SF对照组高于观察组且下降幅度小于观察组(P<0.05)。见表2。
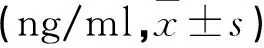
表2 两组各期SF水平及下降幅度对比
2.4 母婴结局及不良情况
对照组母婴结局及不良发生率低于观察组(P<0.05),见表3。
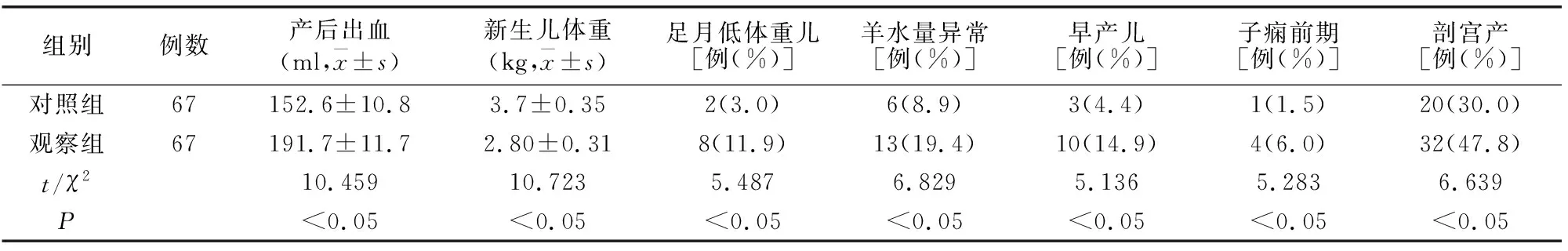
表3 两组母婴结局及不良发生对比
3 讨论
地中海贫血是较常见的单基因遗传病,在我国主要分布于长江以南各省区,其中以广西、广东和海南3省发病率最高。临床中将地中海贫血分成静止型、中间型、重型和轻型4大类型,其中轻型和静止型无典型临床表现,对日常生活无明显影响[7]。而孕妇因胎儿的生长发育、孕期呕吐和血容量增加等影响更易出现贫血,临床较常见的是缺铁性贫血,使一些轻型地中海贫血患者的贫血程度增加[8]。患有地中海贫血的人一般都存在不同程度的贫血,同时还可能伴有生育功能降低、青春期推迟、骨骼变形或肝脾重大等临床症状,需要通过输血改善病情或维持生命;同时遗传性病症属性对母婴结局产生不良影响。
受妊娠期红细胞数量增多、胎儿生长发育和血容量增大的影响,健康产妇都存在缺乏铁的可能[9]。地中海贫血轻型时期通常不需输血治疗,但铁利用受阻、肠道铁吸收和长期慢性溶血都会导致铁负荷增多[10]。本研究显示,对照组各孕期HGB水平高于观察组且下降幅度更小,孕中晚期SF水平高于观察组且下降幅度更小,妊娠中期两组孕妇HGB和SF变化最明显,说明因珠蛋白基因缺乏或异常合成受阻使血红蛋白组成发生变化,出现慢性溶血性贫血;除此之外,因妊娠期铁摄入不足或过度消耗,同时血液处于稀释状态,造成红细胞和血红蛋白的计数降低。提示临床,应建议孕妇检测铁元素和血常规,若出现低铁元素则适当补充以减少对母婴结局影响[11]。
妊娠合并地中海贫血可能导致胎儿生长受限、胎儿宫内缺氧、分娩或手术时耐受性低、机体免疫能力低、缺血性休克和感染等不良母婴结局[12]。本研究中,对照组母婴结局的不良影响发生率低于观察组,说明地中海贫血增加了胎儿发育异常的几率;观察组新生儿体重较轻,主要原因是孕妇自身HGB的浓度和红细胞降低,经胎盘输送给胎儿的营养物质减少,导致新生儿体重较轻,足月低体重胎儿增多[13]。建议临床在孕早、中期观察孕妇HGB和SF的变化情况,及时发现异常并给予治疗。
综上所述,妊娠合并地中海贫血患者HGB在妊娠各期均出现不同程度降低,SF在妊娠中晚期出现不同程度降低,可对母婴结局造成不良影响,临床应根据不同孕期的变化给予关注和预防。
