基于瞳孔中点的牙合平面横向倾斜诊断的准确性研究
2020-08-14谢慧之胡玲玲谢志坚
谢慧之,胡玲玲,谢志坚
偏颌畸形为一种常见的牙颌面畸形,其病因较多,主要可分为先天性发育畸形(第一、二鳃弓不全综合征等)和继发性牙颌面畸形。Ji等[1]对青年大鼠咀嚼肌注射肉毒素抑制肌肉功能,12周后观察大鼠颌骨发育情况,发现大鼠出现下颌骨偏颌畸形以及上颌骨的牙合平面横向倾斜,该研究表明偏颌畸形的发生可能与单侧咀嚼肌的萎缩有关。对于偏颌畸形的患者,在决定具体治疗方案之前,医师需要确定其偏斜的来源是单纯来源于下颌骨还是同时存在于上颌骨。1997年,Padwa等提出使用前后位X线片连接双侧磨牙颊尖所成直线与眶耳平面的线所成角度作为牙合平面Cant来检测上颌牙合平面的倾斜度,结合患者证明微笑照判断,当该角度>4°时,90%的观测者可以发现其牙合平面横向倾斜[2]。利用前后位X线片进行正面分析,但各点清晰度不佳,常常不能较好标记出研究者要求的标记点。Susarla等[3]及Oh等[4]提出使用患者正面照片或者正面闭眼情况下测量眼睛内眦到同侧尖牙的距离,计算双侧咬合牙合平面横向倾斜的差值[3-4]。尽管内眦点与尖牙点在水平向位置相近,但两点的连线长度不能较好地反馈垂直向距离差异;存在鼻翼遮挡时会有测量误差。二维照片可以较好地进行角度测量,不受限于照片放大缩小,但是临床上需要先行照片拍摄再进行测量,操作便利性不强,且单纯的面部照片仅能评价前牙区牙合平面或者唇的横向倾斜角度,无法观测到后牙区的情况。Naini等[5]通过使用垂直向固定的两把钢尺,一把钢尺与瞳孔连线相平行,利用垂直的另一把钢尺测量双侧尖牙托槽到水平平面的距离之差,计算上颌牙合平面横向倾斜。该方法通过垂直向固定的钢尺减少钢尺角度倾斜可能带来的测量误差,且仅用于前牙区牙合平面的测量。
本次研究首次采用以瞳孔中点为基准进行牙合平面横向倾斜诊断。该方法在临床上用于评价上颌牙合平面横向倾斜情况简便易行。为检验该测量法的诊断效果,本研究选用在全头颅CBCT三维重建后测得的骨性倾斜值作为诊断牙合平面横向倾斜的金标准,对该临床测量结果进行评价。
1 资料与方法
1.1 伦理审查
本回顾性研究获得了浙江大学医学院附属口腔医院伦理委员会审批通过,所有参与者都签署了知情同意书。
1.2 患者资料
本研究纳入我院牙颌面畸形联合门诊患者49例,纳入标准为:①年龄满18周岁;② 无面部创伤史;③资料完整,临床检查资料完整,于就诊当日或就诊1周内拍摄全头颅CBCT。排除标准:①未满18周岁;② 伴随系统性疾病,颜面部畸形影响测量;③资料缺失。
1.3 研究方法
1.3.1 临床倾斜测量:患者取自然头位,双眼视轴于同一水平向前看,于双侧后牙区放置一枚压舌板或钢尺,用直尺测量双侧瞳孔至压舌板的垂直距离,如图1,双侧差值的绝对值为临床倾斜值,同一患者由同一研究者重复测量2次,取平均值。

注:临床倾斜值=|瞳孔中点-牙合平面(右)-瞳孔中点-牙合平面(左)|
1.3.2 CBCT倾斜测量:患者均拍摄全头颅CBCT,以双侧第一磨牙近中颊尖(U6)连线记为牙合平面水平;以双侧眶下点,均分双侧外耳道最上点建立眶耳平面(FH plane,FHP),分别测量双侧第一磨牙近中颊尖(U6)至FHP的垂直距离(记为U6L,U6R),双侧颧额缝内侧点(FZ)至FHP的垂直距离(记为FZL,FZR),双侧眶上点(Sor)至FHP的垂直距离(记为SorL,SorR),如图2,计算可得以下三个牙合平面倾斜值:

FZR,FZL:颧额缝到眶耳平面;SorR,SorL:眶上点到眶耳平面;U6R,U6L:第一磨牙近中颊尖到眶耳平面
Ior倾斜=|U6R-U6L|
FZ倾斜 =|(FZR+U6R)-(FZL+U6L)|
Sor倾斜=|(SorR+U6R)-(SorL+U6L)|
所有测量均由同一研究者重复测量2次取均值。
1.3.3 牙合平面横向倾斜判定标准 以倾斜值≥2 mm作为该指标牙合平面倾斜阳性,记为临床倾斜(+),Ior倾斜(+),FZ倾斜(+),Sor 倾斜(+),以Ior 倾斜、FZ倾斜以及Sor倾斜三个值中两个值≥2 mm作为患者确实存在牙合平面横向倾斜的金标准,记为CBCT倾斜(+)。若全头颅CBCT视野所限未及眶上点区域,则需Ior倾斜和FZ 倾斜均符合要求才纳入牙合平面倾斜。
1.3.4 不同骨性错牙合畸形牙合平面倾斜判定 根据ANB角度对患者进行三型骨性错牙合分类,如ANB<0°,则为Ⅲ型,如 ANB>3°则为Ⅱ型,其余视为Ⅰ型。根据三型错牙合畸形,分别进行统计分析,比较临床测量法和CBCT测量法对牙合平面倾斜的诊断差别。
1.4 统计学方法
列出临床倾斜与CBCT倾斜的频数分布四格表,进行McNemar及Kappa检验,评价两者一致性。将临床倾斜分别与Ior倾斜、FZ倾斜、Sor倾斜比较,列出四格表进行McNemar和Kappa检验,评价3个骨性指标中与临床检查最接近的指标,并运用ROC曲线分析各个参考值的诊断效能。
2 结 果
2.1 检测结果阳性率及阴性率比较
根据临床测量法检查所得临床倾斜(+)为53.1%(n=26),CBCT倾斜(+)为49.0%(n=24),临床检查所得牙合平面阳性率高于CBCT骨性测量。3个骨性指标的测量结果中,Ior倾斜(+)为44.9%(n=22),FZ倾斜(+)为53.1%(n=26),Sor倾斜(+)为38.5%(n=15)(表1),除FZ倾斜外均显著低于临床检查结果。

表1 牙合平面倾斜频数统计
临床检查所得临床倾斜(-)为46.9%,而CBCT倾斜所得阴性率为51.0%,FZ倾斜阴性率最低为46.9%,Ior倾斜(55.1%)及Sor倾斜(61.5%)阴性率均较高。
2.2 一致性检验及配对卡方检验
McNemar检验结果显示,临床检查结果与3个骨性指标的测量结果均无显著性差异;各测量法的结果一致性检验显示,临床倾斜与CBCT倾斜(Kappa=0.592)、FZ倾斜(Kappa=0.590)、Sor倾斜(Kappa=0.513)均有中等一致性,且一致性非随机造成,与Ior倾斜(Kappa=0.175)一致性较差(表2)。

表2 卡方检验及Kappa一致性检验结果
2.3 根据骨性错牙合类型进行分类检验
如表3,显示不同错牙合畸形状态下,本样本内CBCT倾斜阳性及阴性所占比例。在样本中Ⅰ型错牙合畸形8例(16.3%),Ⅱ型错牙合畸形16例(32.7%),Ⅲ型错牙合畸形25例(51.0%)。进行皮尔逊卡方检验得P=0.225,骨性错牙合畸形类型与CBCT倾斜分类无相关性。
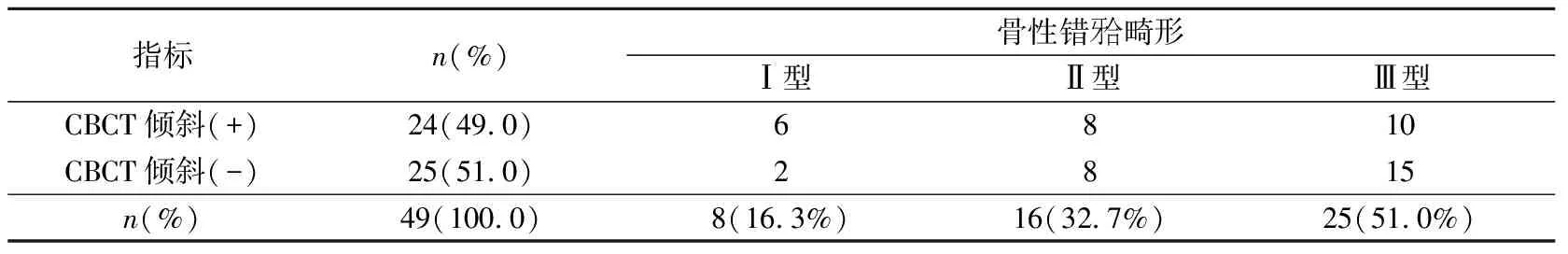
表3 按错牙合畸形类型分类下的牙合平面横向倾斜频数统计
已知临床倾斜与CBCT倾斜检验所得kappa值=0.592针对不同错牙合畸形患者再分别进行配对卡方及一致性检验,可得Ⅰ型骨性错牙合(Kappa=1),Ⅱ型骨性错牙合(Kappa=0.625)一致性高于总体样本,Ⅲ型骨性错牙合(Kappa=0.576)一致性低于总体样本(表4)。

表4 不同错牙合类型下瞳孔测量法与CBCT测量法的卡方检验及一致性检验结果
2.4 ROC曲线分析
根据CBCT倾斜进行分类,对比四个指标的敏感度及特异度,可以看到当临床倾斜诊断标准定为1.5 mm时,敏感度及特异度均较为理想(图3)。而3个骨性指标里FZ倾斜AUC值(0.945),其预测准确性、临床敏感度(0.950)及特异度(0.947),和约登指数(0.897)均最高(表5)。

图3 不同测量方法所得ROC曲线

表5 ROC曲线分析结果
3 讨 论
平面横向倾斜常直接影响患者正面观的对称与和谐,就算不存在颏部的偏斜,如果前牙区牙合平面呈现出2°~4°的牙合平面横向倾斜,其微笑的美学效果也会大大低于无牙合平面横向倾斜的患者[6]。而与此同时,牙龈暴露的程度、口裂的倾斜程度与牙合平面横向倾斜相互作用影响患者的总体美学效果。当牙合平面横向倾斜增加时如果总体的牙龈暴露同时增多,其带来的美学负面影响减弱[7];口裂的倾斜与牙合平面横向倾斜相近或者一致时,可在一定程度上对牙合平面横向倾斜起到掩饰作用,美观效果得到改善[8]。偏颌患者为掩饰牙合平面横向倾斜,无意中肌肉会发生代偿性改变来改善面部美观性,而表现为口角功能状态的不对称运动[9]。颌骨偏斜且颏部歪斜的患者往往伴有明显的静止状下的口裂不平,通过双颌手术纠正上下颌骨的偏斜状态,即可有效改善唇部的美观性[10]。偏颌畸形患者的软组织不对称,一方面是由于骨性偏斜的存在,另一方面却也在一定程度上代偿了偏斜的存在,可见软组织的代偿能力非常微妙,同时患者也会通过头位改变来对畸形进行掩饰。大多数存在偏颌患者为了代偿颏部的偏斜,会不自主地使用代偿头位,通过头部偏斜来减少颏部偏斜的距离,从而出现瞳孔连线的倾斜,而一旦骨性畸形被矫正,该倾斜会得到明显改善。Yang等[11]随访行双颌手术改善偏颌畸形的13名患者,发现术后1年内,头位的歪斜减少,同时瞳孔歪斜也得到改善,面上部对称性得到改善,睁眼面积增大。
对于牙合平面横向倾斜,有多种治疗方法,最终目的均为改善患者软组织的对称性。Lee等[12]对比下颌单颌手术及双颌手术改善偏颌畸形口裂偏斜的效果发现,下颌手术对口裂的改善更为明显。对于牙合平面横向倾斜不明显的患者,有学者尝试使用正畸替代手术改善倾斜,如微小支抗钉结合正畸治疗即可有效改善牙合平面倾斜[13]。Takano-Yamamoto等[14]通过对偏颌患者上颌植入微小支抗钉辅助压低后牙,获得了3 mm的倾斜状况改善。de la Iglesia等[15]通过对骨性Ⅲ类患者行下颌手术优先摆正下颌牙合平面,术后行左侧下颌骨支抗钉牵引上颌牙齿伸长,实现了上颌3 mm开牙合的矫正同时摆正了上颌平面,从而为患者避免了上颌骨手术)。但单纯通过正畸治疗达到3 mm的改善是较为困难的,所以本研究以2 mm作为牙合平面横向倾斜阳性标志,代表其可能需要手术辅助改善。对于严重倾斜的患者,除了常规正畸改善牙合平面倾斜外仍需结合双颌手术[16],该治疗可获得稳定理想咬合和长期的稳定性[17]。对于半侧颜面发育不全等严重偏颌畸形的患者,若一次性双颌手术无法达到要求的移动距离,则需配合使用牵张成骨的治疗方法,以显著改善唇部以及牙合平面的倾斜[18-19]。
本研究利用CBCT数据获得清晰、完整的头颅模型,可用于精确的数字化测量及分析。Lin等的研究表示通过双侧眶下点及平均外耳道最上点确定的三维眶耳平面(FHP)是具有可重复性的、可靠的测量参考平面[20]。Suseok等研究表明FHP以及颧额缝连线是最适合用于测量牙合平面倾斜的参考平面[3]。基于该平面,Lonic等对患者CBCT数据以FHP进行模型校准,对比眶下点,颧额缝点及眶上点到双侧第一磨牙近中颊尖的垂直向距离用于测量倾斜值,发现FHP为理想的三维评价平面[21]。本研究在FHP平面基础上,结合三个骨性指标,对牙合平面横向倾斜进行全面分析,减少了由于单一指标测量不准确带来的漏诊误诊。
对于偏颌畸形的研究,目前较多研究都基于Ⅲ型骨性错牙合。Chen等通过对比双侧升支参考点到矢状参考平面的垂直距离之差与颏部偏离矢状参考平面的垂直距离进行对比,对Ⅲ型偏颌畸形患者进行分类,从而指导临床手术方案的设计[22]。Chen的研究发现,如果颏部偏斜大于双侧升支的垂直距离之差,这类患者多同时存在上下颌骨横向倾斜,而另外两类患者则不存在明显的上颌牙合平面倾斜。而对于Ⅱ类骨性错牙合患者,大多集中于其矢状向的上颌牙合平面的顺时针旋转导致其下颌骨顺时针旋转,而导致下颌骨后缩[23]。该现象存在的主要原因可能是,骨性Ⅲ型错牙合畸形往往下颌前突,使得颏部偏斜的问题更为明显,而Ⅱ型患者由于下颌后缩及软组织的堆积使得颏部的偏斜问题不明显。本研究包含不同骨性错牙合畸形患者,本测量方法对不同的骨性错牙合患者均有中等及以上的诊断效果。但本研究Ⅰ、Ⅱ型骨性错牙合患者数量上较少,如需进一步明确相互关系,可以进一步增加样本量。此外,针对牙合平面横向倾斜和颞下颌关节疾病的相互关系也有学者进行先关研究,Amer等通过对不同颞下颌关节疾病患者的牙合平面横向倾斜进行比较,发现可复性盘前移位患者相较肌筋膜疼痛患者而言有明显的牙合平面横向倾斜[24]。该类研究提示,上颌牙合平面横向倾斜可能与颞下颌关节疾病相关。
本研究以双侧眶下点、均分双侧外耳道最上点建立的眶耳平面(FH plane,FHP)作为校准水平面,测量颧额缝内侧点(FZ),眶上点(Sor),眶下点(Ior)到同侧第一磨牙近中颊尖(U6)的垂直距离差,以反映上颌牙合平面横向的骨性倾斜程度,并与临床基于瞳孔中点的测量结果相比较。结果提示,临床所得牙合平面横向倾斜水平与颧额缝至第一磨牙牙尖的距离较为接近,可能与双眼瞳孔连线与颧额缝连线的倾斜角度相近有关。在三个骨性倾斜指标中,FZ倾斜 AUC值(0.945)最高,其预测准确性、临床敏感度及特异度、约登指数均最高。本研究基于瞳孔中点对牙合平面横向倾斜进行测量,该测量方法的预测准确性进行评估,存在1.5 mm以上临床倾斜的患者中包含80%的阳性患者,小于1.5 mm的患者包含84.2%的阴性患者,敏感度及特异性均良好,但确诊仍建议结合CBCT进一步测量。
本次研究通过对临床基于瞳孔中点测量所得的临床倾斜和CBCT倾斜的对比,评价了该临床测量方法对牙合平面横向倾斜的检验效果,为偏颌畸形的诊断提供了临床及影像学综合评价的良好建议,增加了诊断的准确性,并能对后期正畸及正颌手术的方案制定提供一定的依据。后期的研究需扩大样本量,进一步分析偏颌畸形与骨性错牙合畸形的关系。同时结合三维照片,进一步确定瞳孔位置,并对眼裂、口裂、鼻翼等软组织指标进行进一步的分析,全面评价偏颌畸形患者的面部对称性。通过对偏颌畸形患者的术后定期回访及三维照片拍摄,对比分析,进一步验证相关指标的术后发展变化。
4 结 论
临床测量瞳孔到牙合平面的垂直距离差来检验牙合平面横向倾斜的测量方法准确度一般,当倾斜值大于1.5 mm时显示较好的灵敏度及特异度。在以眶耳平面作为水平面的CBCT头位状态下,测量双侧后牙到颧额缝的垂直距离差所得出的牙合平面横向倾斜值与基于瞳孔的牙合平面横向倾斜值更为接近。
