3.0T MRI对下肢良性神经鞘瘤的诊断价值
2020-07-30钟甫华贾玉柱
钟甫华 贾玉柱
神经鞘瘤起源于神经鞘的许旺细胞,又称许旺细胞肿瘤。周围神经鞘瘤常发生于颈椎、胸椎、腰椎的椎间孔,沿着椎间孔呈哑铃状生长[1-2]。而发生于下肢软组织者少见,多为良性神经鞘瘤[3]。由于该病发病率低,因而采用3.0T MRI诊断研究的报道较少。本文回顾性分析经病理检查证实的下肢良性神经鞘瘤的影像特征,旨在进一步提高该病的术前诊断水平。
1 对象和方法
1.1 对象 收集2012年8月至2019年10月在浙江省立同德医院经穿刺活检和(或)手术病理检查证实的下肢良性神经鞘瘤患者26例,所有患者术前均行3.0T MRI检查。其中男16例,女10例;年龄16~84(56.42±21.37)岁。临床症状主要是轻微疼痛及麻木,并伴有渐进性四肢软组织肿胀,其中18例叩击肿块出现放电样刺痛及麻木,即Tinel征阳性;5例局部叩击出现轻微疼痛,但无放射痛;3例患者无任何症状。触摸肿块,12例质韧,10例质软,4例临床触诊未发现肿块。
1.2 检查方法 采用德国西门子公司Verio 3.0T超导型MRI系统,应用表面线圈。患者取舒适体位,患肢固定,扫描定位前将鱼肝油置于病灶周围,进行预扫描,发现病灶后,取下定位物,进行常规扫描。MRI扫描序列包括矢状位、冠状位和横断位快速自旋回波(turbospin-echo sequence,TSE) T1WI序 列 :TR 400~500 ms,TE 10~15 ms,像素大小 256×256,层厚 1~2 mm,层间距 0.1~0.2 mm,扫描范围(100~210)mm×(100~210) mm。TSE T2WI和 FS T2WI:TR 3 500~4 500 ms,TE 90~120 ms,T2-Matrix 序列 256×256,层厚、层间距及扫描范围同T1WI和T2WI。扩散加权成像采用平面回波成像序列,TR 3 500 ms,TE 60 ms,扩散敏感梯度取 b=0 和 1 000 s/mm2。T1WI增强:TR 30~45 ms,TE 10~12 ms,其他参数同T1WI序列。高压注射器(MRI专用)以2 ml/s的流速,按0.2 mmol/kg的剂量注射钆喷酸二甲基葡胺(Gd-DTPA)。
1.3 图像分析 在不提供临床及病理信息的前提下,由两位专业从事骨肌系统研究的MRI主治医师,在双盲的情况下(无病理结果、无病史信息)分别独立进行下肢良性神经鞘瘤的MRI征象分析,观察指标包括病变的形状、边界和大小,T1WI信号,T2WI信号,FS T2WI信号,靶征,脂肪分离征,瘤周水肿,神经出入征,强化方式等[4]。
1.4 Kappa检验标准 采用Kappa检验评估两位医师对图像质量评价的一致性,0.8<Kappa<1时,表示一致性非常强;0.6<Kappa≤0.8时,表明一致性较强;0.4<Kappa≤0.6时,表明一致性一般;Kappa≤0.4时,表明一致性差。
2 结果
两位医师对图像质量评价的一致性Kappa值为0.872,表明两位医师对结果图像质量评价有良好的一致性。
26例下肢良性神经鞘瘤患者中,病变呈类圆形、椭圆形的 23例(图1a),不规则形的3例;大小在5 cm以下的22例,5 cm以上的4例。T1WI显示病灶呈等、低信号为主21例(图1a),呈等、高信号为主5例,多为囊实性混杂病灶,考虑内为混杂的出血信号。有靶征12例。有脂肪分离征 19例(图1b)。MRI显示边界清晰25例,具有完整的包膜,增强检查包膜明显强化,其内无囊变出血病灶,呈明显持续性强化(图1c)。囊性变的病灶,内壁毛糙(图 1d-e);T2WI显示病灶呈等、高信号为主25例,邻近组织结构均无受侵征象,周围脂肪间隙清晰,瘤周水肿比较罕见3例;呈等、低信号为主1例。FS T2WI信号显示病灶呈高信号为主24例,呈低信号为主2例。有神经出入征10例。均匀强化15例,不均匀强化11例。镜下肿瘤细胞疏密不均,密集区细胞呈条束状、栅栏状排列,稀疏区细胞呈短梭形、星芒状,细胞排列稀疏、间质黏液变性呈网状结构(图1f)。
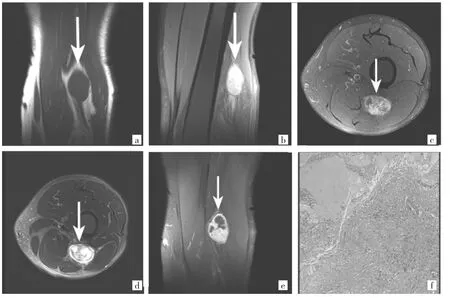
图1 患者,男,58岁。右下肢软组织神经经鞘瘤MRI及病理检查所见[a:T1WI冠状位,显示椭圆形软组织肿瘤,呈等信号改变,信号均匀;b:T2WI脂肪抑制图像矢状位呈高信号改变,可见脂肪分离征阳性;c:T1WI质子加脂肪抑制像,增强检查动脉期横断位图像,病灶明显强化,内见混杂信号灶;d:T1WI脂肪抑制像,增强检查静脉期横断位图像,病灶持续强化,内见不强化囊变区;e:T1WI脂肪抑制增强图像矢状位,病灶持续强化,内见不强化坏死囊变区,内壁毛糙;f:镜下肿瘤细胞疏密不均,密集区细胞呈条束状、栅栏状排列,稀疏区细胞呈短梭形、星芒状,细胞排列稀疏、间质黏液变性呈网状结构(HE染色,×100)]
3 讨论
3.1 下肢良性神经鞘瘤临床及病理特点 下肢神经良性肿瘤中以神经鞘瘤最为常见[5],且下肢良性神经鞘瘤好发于屈侧大神经干[6]。本组收集的26例患者中全部集中在下肢,而且发病年龄、肿块形态和大小等一般特性与文献报道基本一致[7]。下肢良性神经鞘瘤一般生长缓慢,临床表现为可触摸的肿块,质韧(实性为主)或柔软(有囊变)。肿块压迫神经者可出现放射性刺痛及麻木症状,病灶多发者往往伴发其他疾病,恶变率极低[8]。神经鞘瘤来源于神经鞘的许旺细胞,病理上主要由细胞含量丰富的Antoni A区和松散黏液样细胞的Antoni B区构成[9]。
3.2 MRI在下肢良性神经鞘瘤中的诊断优势 在下肢良性神经鞘瘤的检出和诊断中,3.0T MRI较CT和X线有不可替代的优势。3.0T MRI由于成像序列多样和快速成像,对比中低场MRI在显示病灶的位置、起源及累及的范围方面都有较大的优势,特别是T1WI快速增强检查可检测肿瘤各期像的图像特征,对肿瘤内部结构特征有更加完美的显示[10]。本组患者神经鞘瘤形态多为类圆形、椭圆形,边界清晰多见,肿瘤直径多在5 cm以下。本组部分患者也具备了MRI的特异征象:(1)靶征:在T1WI上的特征是中心低信号,而周边略高信号影。经组织病理学证实是多细胞为主的Antoni A区形成病变中心低信号的影像特征,富含黏液样细胞的Antoni B区形成周围高信号区的影像特征[11]。本组12例患者有靶征。(2)脂肪分离征:表现为肿瘤组织包膜外可见环形脂肪信号包绕周围。本组19例患者有脂肪分离征,有研究认为此征象在T1WI上显示最佳[12]。(3)神经出入征:表现为椭圆形的肿块沿着神经干走形,表明肿瘤与神经密切相关,椭圆形的两极可观察到神经出入肿瘤,常见于下肢深部较大的神经长出的神经鞘瘤,而位于表浅部位的神经鞘瘤由于受累神经较细小,MRI无法显示[13]。本组10例患者有神经出入征。
3.3 鉴别诊断 下肢良性神经鞘瘤边界清晰,形态呈类圆形,大小约5 cm,少瘤周水肿,无浸润性生长,无远处转移等征象,容易与恶性肿瘤相鉴别[14]。主要需要鉴别的是单发神经纤维瘤,单发神经纤维瘤一般较少见,但是一旦发生与神经鞘瘤比较难鉴别。需要从源头上鉴别两者,神经鞘瘤是来源于神经鞘的许旺细胞,对起源的神经紧密相贴,基本位于神经一侧,呈偏心性生长,与神经可分离;而神经纤维瘤与神经纤维共生,密切相关,不能分离。有学者认为也可以从患者的发病年龄来进行鉴别,神经纤维瘤发病年龄较小,神经鞘瘤发病年龄较大;大小上单发神经纤维瘤病灶较神经鞘瘤大[15]。
3.0T MRI有利于明确肿瘤的形态、边界、大小等情况,并且靶征、脂肪分离征、神经出入征的存在是下肢良性神经鞘瘤诊断的重要辅助依据,对临床术前诊断、术中处理病灶及术后患者的恢复都有积极的指导作用。
