CT引导下穿刺活检对不同大小孤立肺结节灶的结果研究
2020-07-28高万春李小军谭斌彬向世兰
高万春,李小军,谭斌彬,刘 凯,陈 旭,向世兰
(重庆市黔江中心医院放射科,重庆 409000)
孤立肺结节灶的鉴别诊断较为棘手,据统计约40%~50%的孤立肺结节为早期肺癌,早期肺癌5年生存率为70%~80%,而未得到及时治疗病情进展至中晚期的肺癌患者5年生存率甚至不到5%[1]。因此,提高对孤立肺结节的诊断能力是提高肺癌患者生存率的重要关键。既往采用的胸片、CT、MRI等影像学检查仅可以提示疾病,诊断结果具有不确定性,而痰脱落细胞学检查及纤支镜检查确诊率较低[2]。随着医疗技术的不断发展,CT引导下穿刺活检在临床得到广泛应用是一种鉴别诊断肺部占位性病变的有效、微创、简单经济的定性方法[3]。本研究旨在观察分析CT引导下穿刺活检对不同大小孤立肺结节灶的诊断结果,报道结果如下。
1 资料与方法
1.1一般资料:选择2013年12月至2018年12月期间重庆市黔江中心医院收治的孤立肺结节患者108例,其中男性70例,女性38例,年龄34~80岁,平均年龄(58.13±7.82)岁。纳入标准:①经纤支镜、CT平扫均未得到明确诊断;②自愿签署知情同意书。排除标准:①全身免疫系统疾病;②心、肝、肾功能不全;③认知障碍或精神疾病;④穿刺禁忌证。根据病灶大小分组,>2cm者为A组(n=58),≤2cm者为B组(n=50)。A组中,男40例,女18例,年龄34~80岁,平均年龄(58.42±7.45)岁,左上肺15例,左下肺11例,右上肺18例,右中肺3例,右下肺11例。B组中,男30例,女20例,年龄34~80岁,平均年龄(58.04±7.86)岁,左上肺13例,左下肺8例,右上肺15例,右中肺2例,右下肺12例。两组性别、年龄、发病部位比较无显著差异(P>0.05),具有可比性。
1.2仪器设备:意大利TZ 18/16G×16cm穿刺针,西门子Sensation 64排CT。
1.3检查方法:穿刺前行CT检查,根据病灶位置确定穿刺体位。预定体表位置标记,围绕穿刺层面行薄层扫描,尽量避开肺大泡、大血管及靠近病灶的皮肤做穿刺点。注射2%利多卡因局部麻醉至胸膜,取病灶最近处皮肤垂直进针,速度准确且快速,至出现阻力感时嘱患者平静呼吸末屏气,进针突破胸膜。再次扫描确定穿刺针准确达到病灶内后(若穿刺位置不达标则适当调整至扫描结果示穿刺针头位于病灶内),A组抽吸取材,B组切割取材,抽吸时注意不让胸水进入针管。完成取材后,嘱患者屏气,迅速退出穿刺针,注意慢慢解除退针时抽吸的负压,将标本置入10%甲醛中固定。穿刺完成后,按压穿刺点,并行常规CT扫描,观察气胸、出血等并发症情况。术后嘱患者避免饮酒和辛辣刺激性食物的摄入。
1.4诊断标准:恶性结节:①手术病理证实;②穿刺组织病理诊断恶性,经放疗、化疗或靶向治疗后肿瘤体积缩小。良性结节:①手术病理证实;②对症治疗后病灶消失或缩小;③随访1年病灶稳定无变化。
1.5观察指标:对比两组患者穿刺活检结果、手术病理结果及并发症情况。
1.6统计学分析:应用SPSS19.0软件处理数据,穿刺一次成功率、诊断准确率及并发症发生率组间比较行χ2检验,检验水准α=0.05。
2 结 果
2.1两组穿刺活检率对比:A组共穿刺62次,其中54例穿刺一次成功,4例行二次穿刺;B组共穿刺60次,其中40例穿刺一次成功,10例行二次穿刺。A组穿刺一次成功率93.10%显著高于B组80.00%,穿刺次数(1.07±0.25)显著少于B组(1.20±0.38)(P<0.05)。见表1。
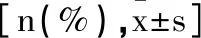
表1 两组患者穿刺活检率对比
2.2两组病理组织学诊断结果对比:A组中穿刺病理结果诊断为恶性肿瘤41例,占70.69%,其中腺癌27例,鳞癌11例,小细胞肺癌3例;诊断为良性肿瘤17例,占29.31%,其中慢性炎症10例,炎性假瘤4例,结核3例。经手术病理证实,诊断准确率达89.66%(52/58)。B组中穿刺病理结果诊断为恶性肿瘤22例,占44.00%,其中腺癌13例,鳞癌7例,小细胞肺癌2例;诊断为良性肿瘤28例,占56.00%,其中慢性炎症17例,炎性假瘤6例,结核5例。经手术病理证实,诊断准确率达74.00%(37/50)。A组诊断准确率89.66%(52/58)显著高于B组74.00%(37/50),差异有统计学意义(χ2=4.539,P<0.05)。
2.3两组并发症发生率对比:两组共发生5例气胸,其中A组1例,B组4例,卧床休息2~3d可自行吸收;共发生18例咯血,其中A组7例,B组11例,痰中带血者未予处理,少量咯血者予垂体后叶素止血后好转。两组均无患者发生致死性不良反应,A组并发症发生率13.79%(5/58)显著低于B组30.00%(18/50)(P<0.05)。见表2。
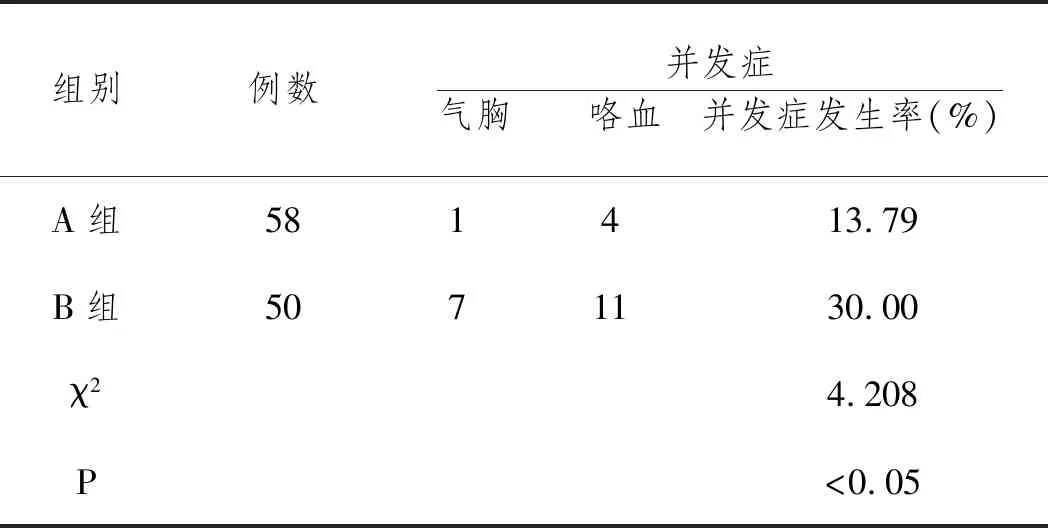
表2 两组患者的并发症发生率对比
3 讨 论
孤立肺结节是离散的、边界清晰的阴影,肺实质内直径≤4cm,结节小,周围完全由充气的肺组织包绕,特异性影像学征象少,其诊断有一定的困难,易与良性肿瘤、炎症、结合等病变混淆。而临床主张尽早切除恶性肿瘤,良性结节应减少非必要手术[4]。因此准确判断结节灶性质直接关系到治疗方案的选择以及预后的判断,可使患者在疾病发现早期接受有效的对症治疗,促进疾病良好转归,提高恶性肿瘤患者生存率,这也一直是临床工作的重点和难点。
既往临床采用的胸片、CT、MRI等影像学检查及开胸肺活检等方式均未取得满意效果[5]。随着医学研究的深入及CT技术的引入,CT引导下穿刺活检被应用于临床肺部疾病的诊断,具创伤小、时间短、价格低廉等优势。术前合理评估进针路径,可避免大血管损伤;术前指导患者控制呼吸,可准确识别针尖位置,亦可应用于靠近大血管的结节活检,通过穿刺活检定性肺内结节,而不仅仅依赖外科手术,更易被患者接受[6]。近年来有研究指出[7],结节大小是影响穿刺成功率的重要因素,结节越小,穿刺难度和失败的概率越高。本研究结果显示A组穿刺一次成功率诊断准确率显著高于B组,穿刺次数显著少于B组,并发症发生率显著低于B组,分析原因:①病灶较小者,穿刺针易受患者呼吸影响,偏移至病灶边缘,导致取材失败,无法获得有效组织标本;②病灶较小还可致组织太少无法完成病理检查;③病灶较小者穿刺难度大,操作时间长,反复不同方向穿刺,创伤较大,导致局部出血,并在肺组织内聚集,穿过支气管流入胸膜腔,形成少量的积血。为了有效解决以上问题,降低并发症发生率,我们认为应注意以下几点:①术前全面了解患者信息,严格遵循手术适应证,并与穿刺前对患者予以心理辅导,以取得患者信任和配合;②穿刺过程中嘱患者不要屏气,固定患者胸部,减少呼吸运动,防止病灶移位定位不准或导致肺组织损伤;③操作者熟练掌握穿刺技能,选用合适穿刺针;④避开骨骼、血管和神经等重要结构,于离胸膜最近结节迅速穿刺,若未能一次穿刺成功,穿刺针只退至胸膜外,调整方向后再次穿刺。
综上所述,CT引导下穿刺活检对孤立肺结节灶的诊断具有较高价值,操作简单,结果可靠,具有临床推广的意义。但对于病灶大小≤2cm的孤立肺结节具穿刺成功率低、病理诊断准确率低及并发症多的特点,仍存在一定风险,要求操作者熟练掌握操作技能及定位技术。
