腹腔镜胆囊切除术用于急性结石性胆囊炎治疗的作用分析
2020-07-14陈飞鹏
陈飞鹏
(甘肃省镇原县第一人民医院,甘肃 镇原 744500)
急性结石性胆囊炎属于常见急腹症,特点为发病率高、进展迅速、易反复等[1]。疾病发生后会使生活质量下降,不利于身体健康,及时治疗十分重要[2]。手术为此疾病现阶段最为适宜的治疗手段,开腹胆囊切除术创伤较大、术后并发症不少,对患者预后十分不利。而腹腔镜胆囊切除术凭借微创、较小可能出现并发症、术后恢复更快等优势,在此疾病临床治疗中得以广泛应用[3]。基于此,本研究将腹腔镜胆囊切除术应用于治疗急性结石性胆囊炎,现报告如下。
1 临床资料与方法
1.1 临床资料
研究对象为74例急性结石性胆囊炎患者,诊疗时间均为2017年5月~2019年5月。依据自愿选择治疗方案的不同分为2组,对照组36例,男19例,女 17 例;年龄 35~69 岁,平均年龄(42.28±2.04)岁;病程 1~5d,平均病程(1.55±0.31)d;单发性结石24例,多发性结石12例;单纯性胆囊炎18例,化脓性胆囊炎10例,坏疽性胆囊炎8例。研究组38例,男 20 例,女 18 例;年龄 36~70 岁,平均年龄(42.31±2.06)岁;病程 1~5d,平均病程(1.53±0.29)d;单发性结石25例,多发性结石13例;单纯性胆囊炎20例,化脓性胆囊炎9例,坏疽性胆囊炎9例。2组上述资料比较,差异无统计学意义(P>0.05)。
1.2 纳入与排除标准
纳入标准:①符合急性结石性胆囊炎相关诊断标准,且经B超或腹部X线检查证实;②可耐受手术治疗;③并未合并全身性炎症反应综合征;④患者知情本次研究且已签署同意书。
排除标准:①妊娠期、哺乳期女性患者;②精神异常或存在认知功能障碍;③肝、肾等重要脏器功能不全者;④既往曾进行腹部手术者。
1.3 治疗方法
对照组均行开腹胆囊切除术,具体实施:①气管插管联合硬膜外麻醉;②作切口,切口长度:10cm,切口位置:右上腹经腹直肌处;③缓慢、逐层切开腹壁,而后将皮下肌肉、脂肪等一一分离,打开腹腔;④使用S型拉钩,将术野充分暴露,切除胆囊,切除方法:顺逆结合法,一旦察觉存在腹腔污染,则需要恰当放置引流管。
研究组均行腹腔镜胆囊切除术,具体实施:①气管插管,硬膜外麻醉,建立气腹,气腹压力:12~15mmHg;②作小切口,切口位置:脐上缘,放置Trocar(规格:10mm)作为观察孔,定位剑突下20mm处,而后行穿刺处理,放置Trocar(规格:10mm)作为主操作孔,定位右锁骨中线、肋缘交汇处,在此交汇处右下方20mm位置,进行穿刺操作,放置Trocar(规格:5mm);③将胆囊壶腹部予以提起,接下来对后部腹膜予以分离处理;④前腹膜打开之后,切断、结扎胆囊管;⑤结扎胆囊动脉,顺着胆囊管进行分离操作,直至胆囊壶腹部处,取出胆囊即可。
1.4 观察指标
1)手术相关情况比较。观察指标:①胃肠功能恢复时间;②术后下床活动时间;③体温恢复正常时间;④抗生素使用时间;⑤平均住院时间。
2)肿瘤坏死因子-α、C反应蛋白水平比较。肿瘤坏死因子-α、C反应蛋白测定方法依次为酶联免疫法、免疫比浊法。
3)并发症发生率比较。记录有无下述并发症发生:①腹腔感染;②术后出血;③急性胆囊炎;④切口感染。计算总发生率。
1.5 统计学处理
对本研究所得数据均采用统计学软件SPSS21.0进行分析,手术相关情况与肿瘤坏死因子-α、C反应蛋白水平采用均数±标准差表示,组间比较、组内比较采用t检验;并发症发生率采用百分数表示,行卡方检验,以α=0.05为检验水准,P<0.05表示差异有统计学意义。
2 结果
2.1 手术相关情况比较
研究组胃肠功能恢复时间、术后下床活动时间、体温恢复正常时间、抗生素使用时间、平均住院时间均明显少于对照组(P<0.05)。见表1。
表1 手术相关情况比较 (±s)
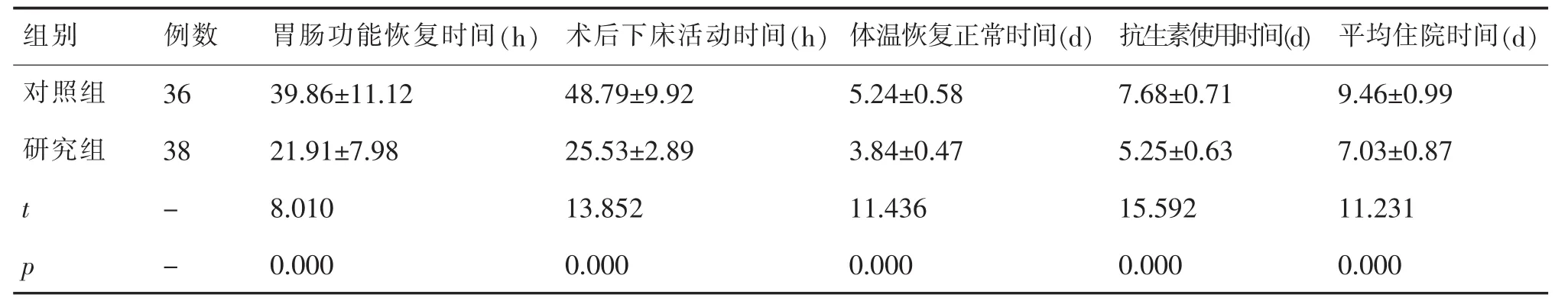
表1 手术相关情况比较 (±s)
组别 例数 胃肠功能恢复时间(h) 术后下床活动时间(h) 体温恢复正常时间(d) 抗生素使用时间(d) 平均住院时间(d)对照组 36 39.86±11.12 48.79±9.92 5.24±0.58 7.68±0.71 9.46±0.99研究组 38 21.91±7.98 25.53±2.89 3.84±0.47 5.25±0.63 7.03±0.87 t - 8.010 13.852 11.436 15.592 11.231 p - 0.000 0.000 0.000 0.000 0.000
2.2 肿瘤坏死因子-α、C反应蛋白水平比较
术前比较2组肿瘤坏死因子-α、C反应蛋白水平,差异无统计学意义(P>0.05),术后2组肿瘤坏死因子-α、C反应蛋白水平均较术前明显上升(P<0.05),且术后研究组肿瘤坏死因子-α、C反应蛋白水平明显低于对照组(P<0.05)。 见表 2。
表2 肿瘤坏死因子-α、C反应蛋白水平比较 (±s)
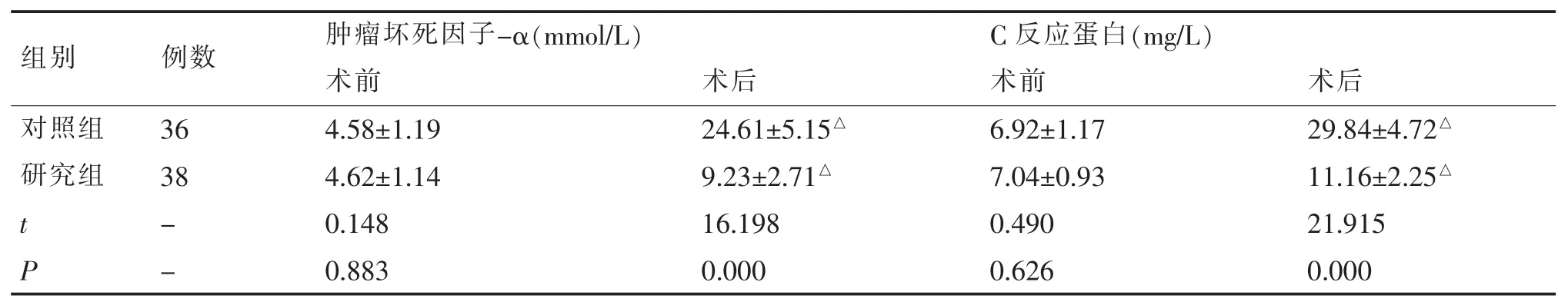
表2 肿瘤坏死因子-α、C反应蛋白水平比较 (±s)
注:与术前比较△P<0.05。
组别 例数 肿瘤坏死因子-α(mmol/L) C反应蛋白(mg/L)术前 术后 术前 术后对照组 36 4.58±1.19 24.61±5.15△ 6.92±1.17 29.84±4.72△研究组 38 4.62±1.14 9.23±2.71△ 7.04±0.93 11.16±2.25△t - 0.148 16.198 0.490 21.915 P - 0.883 0.000 0.626 0.000
2.3 并发症发生率比较
研究组并发症总发生率明显低于对照组 (P<0.05)。 见表 3。
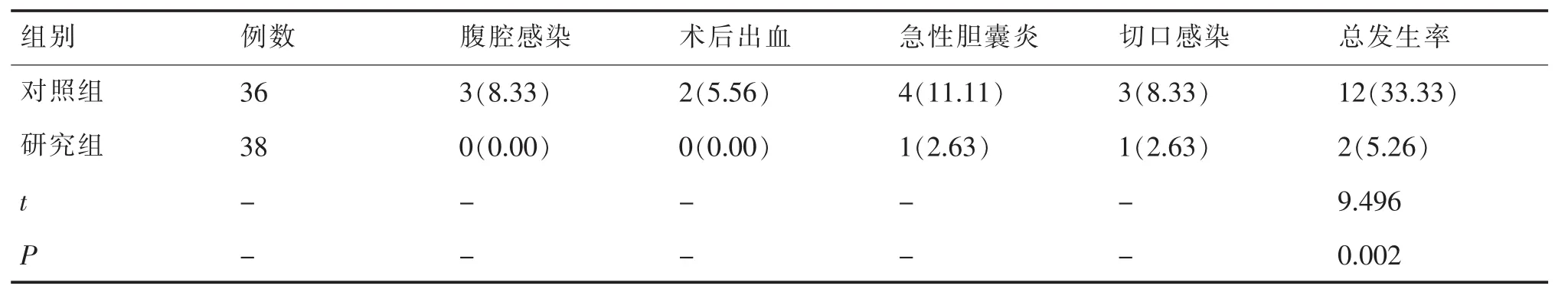
表3 并发症发生率比较 例(%)
3 讨论
急性结石性胆囊炎发病后会出现发热、呕吐等症状,甚至伴有右上腹持续性压痛等,此外,胆囊壁存在程度不一的炎性细胞浸润情况,故而亦会出现相关炎性症状[4]。C反应蛋白属于一种急性时相蛋白,正常情况下并不会被检测到,当机体出现感染、炎症或组织损伤等情况时其水平会异常上升,依据其变化情况,能够较好了解到机体应激程度,手术对机体的影响程度等[5]。肿瘤坏死因子-α可参与诸多生理疾病、病理疾病发生与进展过程,依据其水平变化能够判断机体病理状况,可引起机体炎症反应,介导相关炎症因子,最终致使靶器官损伤,加重病情[6]。急性结石性胆囊炎病情危急,稍有不当就会危及患者安全,临床建议发病后及时就诊,把握治疗最佳时机,恰当的治疗手段则有利患者安全、缩短抢救时间。
手术为常用治疗手段,但会刺激机体,进而释放大量炎症因子,引起相关病理性变化,最终影响患者预后,故而将手术创伤控制在最小范围,对患者预后帮助较大。开腹胆囊切除术虽能够将胆囊周围的粘连组织予以准确剥离,使胆囊张力发生改变,但术后较易出现一系列并发症,对康复十分不利,造成其应用受限[7]。其缺点主要体现在以下几方面:一是由于机体皮下脂肪层较厚,而此项手术切口往往较大,使切口皮下脂肪液化的风险明显增加;二是腹腔脏器暴露时间较长,同时此项手术需要进行手部操作,腹腔感染可能性明显增加;三是易引起较大程度组织损伤,手术结束后需要将腹膜加以缝合,易出现并发症,留下明显疤痕。
腹腔镜胆囊切除术属于微创手术,此项手术优势主要体现在对机体影响程度轻微,并且此种影响体现在生理、心理等诸多方面,对术后恢复十分有利[8]。手术在实施过程中能够更加清晰观察到胆囊解剖结构,较好确定病变范围、面积等,更好预防胆囊周围组织、胃肠道等出现不必要损伤,准确判断病情,对病灶组织予以精准处理,有效保护机体胃肠功能,并发症发生风险小,术后恢复效果好。总的来说,将此项手术应用于治疗急性结石性胆囊炎,优势表现在以下方面:一是气腹建立、借助腹腔镜能够更为清晰观察到腹腔内情况,及时且能有效处理肿大胆囊、周围积液,更为集中将胆囊予以切除,避免伤及胆囊周围组织、胃肠道等;二是胆囊切除后用标本袋加以有效包裹,再取出腹腔,此举有助于预防胆囊接触腹壁切口、皮下组织等,减少切口感染、脂肪液化等不良情况的发生;三是手术完成后,借助腹腔镜能够对胆囊周围组织予以更加全面的观察,更易察觉局部积血,将其予以良好清除,取生理盐水加以有效冲洗,可减少并发症。
本研究结果显示:研究组胃肠功能恢复时间、术后下床活动时间、体温恢复正常时间、抗生素使用时间、平均住院时间均明显少于对照组。提示急性结石性胆囊炎临床治疗过程中施以腹腔镜胆囊切除术,对机体胃肠功能恢复、体温恢复帮助较大,更早下床活动,抗生素使用、住院时间均较短。原因可能是:施以腹腔镜胆囊切除术,能充分借助腹腔镜,对腹腔内部情况予以细致观察,更好发现且能及时准确处理肿大胆囊、周围积液等,集中对胆囊行手术切除,最小化肠道损伤。术后研究组肿瘤坏死因子-α、C反应蛋白水平明显低于对照组。提示急性结石性胆囊炎临床治疗过程中施以腹腔镜胆囊切除术,机体炎症反应程度相对轻微。原因可能是:施以腹腔镜胆囊切除术,机体应激反应相对轻微,较小可能引起肿瘤坏死因子-α、C反应蛋白水平出现异常上升。研究组并发症总发生率明显低于对照组。提示急性结石性胆囊炎临床治疗过程中施以腹腔镜胆囊切除术,并发症少。原因可能是:施以腹腔镜胆囊切除术后,充分借助腹腔镜,对胆囊周围组织予以细致观察,及时察觉异常情况,予以正确处理,可更好避免并发症发生。
综上所述,急性结石性胆囊炎临床治疗过程中施以腹腔镜胆囊切除术,术后恢复效果佳,炎症反应程度较小,并发症发生率低。
