超声造影评估颈动脉斑块新生血管与脑白质病变的关系
2020-07-14周喜华张艳明宋则周傅燕飞耿昱
周喜华 张艳明 宋则周 傅燕飞 耿昱
脑白质病变是指影像学上表现为脑室周围和半卵圆中心区的脑白质弥漫性和对称性斑点状或斑片状改变,脑白质病变与认知功能障碍、老年性痴呆、情感功能障碍以及生活功能障碍(如行走步态障碍和大小便障碍等)等疾病均有相关性,而且脑白质病变还显著增加了患者未来发生卒中、致残和致死的风险[1-2]。脑部小动脉粥样硬化病变被认为是脑白质病变发生的主要病因[3],反映全身动脉粥样硬化状况的颈动脉粥样硬化病变可能与脑白质病变有关[3],本资料应用超声造影评估颈动脉斑块新生血管来反映颈动脉斑块易损性,并探讨颈动脉斑块易损性与脑白质病变发生的关系,现报道如下。
1 资料与方法
1.1 一般资料 2013年4月至2014年2月在本院神经内科就诊并行颈动脉超声造影检查者中,依据脑白质病变诊断标准[4],经头颅MRI诊断为脑白质病变患者39例和非脑白质病变患者45例,共84例患者入选本研究,入选者均排除有MRI检查禁忌症、有心房纤颤病史和颈动脉血管血流动力学狭窄者。
1.2 超声造影检查的仪器与方法 应用GE公司的Logiq E9超声诊断仪的ML6-15浅表线阵探头对入选者进行颈动脉常规超声和超声造影检查,超声造影剂选择意大利博莱科公司的SonoVue,造影前将0.9%的氯化钠注射液5.0ml注入内装59mg SonoVue冻干粉瓶中摇匀,摇震后备用。超声造影检查过程中将超声输出功率设置为低机械指数(MI 0.15),调节仪器增益以保证图像信号显示清晰,避免出现噪声,动态范围选择在60%,以清晰显示斑块和周围组织,聚焦点置于感兴趣区或稍远端,所有入选患者检查时的仪器设置条件保持不变。选取单侧厚度最大斑块为研究斑块,依据颈动脉斑块超声造影表现和本课题组前期研究将斑块分为以下四级[5-7]:Ⅰ级:斑块无增强;Ⅱ级:斑块内部或周边数个点状增强;Ⅲ级:斑块周边和内部散在点状及线样增强;Ⅳ级:斑块内部和周边弥漫点状及线样增强。
1.3 统计学分析 采用SPSS 22.0和Medcalc 12.3统计分析软件行统计学分析,脑白质病变组与非病变组之间危险因素和颈动脉斑块新生血管分级发生率比较应用方差分析,应用Spearman等级相关分析脑白质病变发生与危险因素和颈动脉斑块新生血管分级的相关关系,应用受试者工作特征曲线(ROC曲线)评估颈动脉斑块新生血管分级预测脑白质病变发生的敏感性和特异性,以P<0.05为差异有统计学意义。
2 结果
2.1 脑白质病变组与非病变组风险因素比较 见表1。

表1 脑白质病变组与非病变组风险因素比较(%)
2.2 脑白质病变与非病变组颈动脉斑块新生血管分级比较 见表2。

表2 脑白质病变与非病变组颈动脉斑块新生血管分级比较[n(%)]
2.3 脑白质病变与各风险因素及颈动脉斑块新生血管分级的关系 脑白质病变发生与年龄、高血压、糖尿病和颈动脉斑块新生血管分级均有相关性(P均<0.05),其中脑白质病变发生与颈动脉斑块新生血管分级相关性最高(r=0.496,P=0.000)(见表3)。
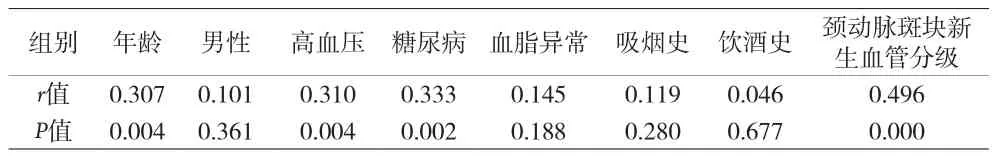
表3 脑白质病变与各风险因素及颈动脉斑块新生血管分级的关系
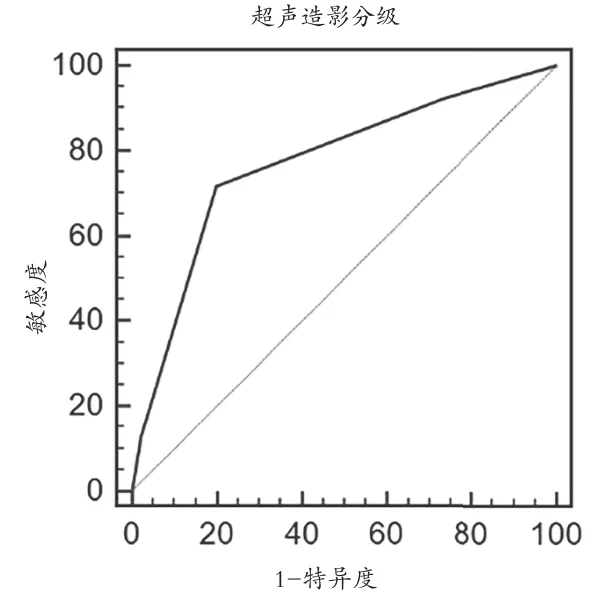
图1 以颈动脉斑块新生血管分级>Ⅱ级为标准预测脑白质病变的ROC曲线
2.4 ROC曲线分析 以Youden指数最大值所对应分界值为诊断界值的ROC分析显示,以颈动脉斑块新生血管分级>Ⅱ 级(Youden index=0.5179) 预测脑白质病变发生的敏感性和特异性分别为71.79%,80.00%,其曲线下面 积 为0.771(95%CI:0.666~0.855)(P=0.000)(见图 1)。
3 讨论
脑白质病变是脑部小血管病变的常见临床类型,其最常见的临床表现是认知功能障碍,可严重影响患者生活质量,而且随着老龄化社会的到来和影像学技术的广泛应用,脑白质病变的检出率越来越高,已逐渐成为一个重要的全球性健康问题。年龄已被确认为脑白质病变的独立危险因素,60~69岁患者发生脑白质病变的风险是40~49岁患者的2.7倍,而≥70岁患者发生脑白质病变的风险是40~49岁患者的13.5倍[9],本资料证实,脑白质病变患者中高龄患者比例明显高于非脑白质病变患者,而且年龄与脑白质病变有相关性,与既往研究结论基本一致[1,2,8]。
脑白质病变是由于脑组织慢性持续性缺血而引起[9],能够造成脑组织慢性持续性缺血状态的危险因素均会一定程度上促进脑白质病变的发生,其中血管危险因素(如年龄、性别、高血压、糖尿病、血脂异常、吸烟和饮酒等)则是脑白质病变最常见的致病因素,但不同致病因素促进脑白质病变发生的病理生理并不相同。高血压和糖尿病作为公认的血管危险因素,可直接导致脑小动脉粥样硬化从而引起脑小动脉不同程度狭窄和闭塞,造成脑组织慢性持续性缺血状态,从而促进脑白质病变的发生,本研究亦证实脑白质病变患者中高血压和糖尿病比例明显高于非脑白质病变患者,而且高血压和糖尿病均与脑白质病变有相关性,而性别、吸烟和饮酒与脑白质病变无相关性,说明高血压和糖尿病作为血管危险因素可明显促进脑白质病变的发生。
颈动脉粥样硬化促进脑白质病变发生的病理生理机制则更为复杂,其可作为致病因素而导致脑白质病变发生:颈动脉粥样硬化斑块破裂形成的脑小动脉内微栓子可导致脑小动脉不同程度的狭窄和闭塞,造成供血脑组织慢性持续性缺血,从而促进脑白质病变的发生;颈动脉粥样硬化亦可作为脑白质病变的伴随因素而间接提示脑白质病变的发生:颈动脉粥样硬化程度可反映脑小动脉粥样硬化状况,间接提示脑组织慢性持续性缺血状态,从而提示脑白质病变的发生。颈动脉斑块易损性已被公认为反映血管粥样硬化状况的重要因素,应用超声造影评估颈动脉斑块新生血管所代表的颈动脉斑块易损性可间接和直接反映脑组织缺血性病变的发生和发展[5-7],斑块新生血管分级与后循环脑梗死、脑梗死体积相关,可能与其反映了后循环供血动脉粥样硬化、脑部小动脉供血状况有关[6],本资料证实,脑白质病变患者颈动脉斑块新生血管分级明显高于非脑白质病变患者,而且颈动脉斑块新生血管分级与脑白质病变密切相关,相关性高于已知脑白质病变危险因素(年龄、高血压和糖尿病),以颈动脉斑块新生血管分级预测脑白质病变具有较高的敏感性和特异性。颈动脉斑块新生血管分级对于脑白质病变的重要作用除了其直接和间接提示脑白质病变外,其也作为血管危险因素的共同作用靶点,年龄、高血压和糖尿病均可导致颈动脉斑块新生血管改变可能是造成颈动脉斑块新生血管分级与脑白质病变相关性更高的关键因素。
总之,超声造影评价的颈动脉斑块新生血管分级与脑白质病变发生具有相关性,且相关系数高于已知脑白质病变的致病因素(年龄、高血压和糖尿病等),其在将来的临床研究和临床实践中应更受重视。
