三种不同感兴趣区ADC值测量与直肠癌分期的关系
2020-07-01牟安娜李奎德蒲红印隆林李杭
牟安娜 李奎德 蒲红 印隆林 李杭
四川省医学科学院·四川省人民医院放射科(成都610072)
结直肠癌是胃肠道最常见的恶性肿瘤之一,根据2015 中国癌症数据统计我国结肠癌发病率、病死率排名第5 位[1]。准确评判肿瘤术前分期与其预后及临床治疗决策密切相关。目前已被证实表观扩散系数(apparent diffusion coefficient,ADC)在评估直肠癌分化程度、肿瘤细胞生物学行为及新辅助放化疗(neoaduvant chemoradiotherapy,NCRT)疗效中具有重要意义[2-4]。近期欧洲腹部胃肠道影像专家共识也推荐常规使用磁共振扩散加权成像(diffusion weighted imaging,DWI)进行NCRT 再分期[5],但是如何测量ADC 值仍未达成统一共识[6]。目前大部分研究最常使用的方法是在肿瘤最大层面多次重复测量ADC 值,然后取平均值,但是肿瘤组织通常合并坏死、出血、囊变,放置单一的感兴趣区(regions of interest,ROI)并不一定能够完全避免坏死区。LAMBREGTS 等[7]发现不同的ROI 勾画大小及位置不同,将会得到不一样的ADC 值。之前研究显示容积ROI 法测量直肠癌原发灶ADC 值可重复性最好,但是没有与肿瘤分期做进一步研究[8]。本文目的是比较3 种不同方法勾画ROI 所得到的ADC 值在评价直肠癌分期之中的应用价值。
1 资料与方法
1.1 一般资料回顾性分析2018年8月至2019年9月经我院病理证实为直肠腺癌患者63 例。纳入标准:(1)经手术切除且病理组织学及免疫组化检查确诊为直肠腺癌;(2)MRI 检查前均未行手术、放化疗等治疗;(3)磁共振检查后一周内行手术治疗;(4)MRI 资料完整且清晰可辨。排除标准:(1)未行病理组织学检查,或术后病理组织学证实为黏液腺癌,黏液腺癌由于细胞密度较低呈明显T2 高信号而ADC 值减低[4];(2)肿瘤体积过小,在DWI 及ADC 图像上肿瘤信号不明显;(3)图像质量差,无法进行测量。
1.2 检查方法检查设备为西门子Aera1.5T 磁共振,对所有研究对象行盆腔磁共振检查,采用体部相控阵线圈进行扫描。检查前做好肠道清洁准备,扫描序列包括轴位T1WI、T2WI 及DWI 平扫。扫描参数:T1WI 序列:偏转角= 70°,TR = 262 ms,TE = 2.62 ms,层厚= 6.0 mm,FOV = 400 mm2,矩阵= 256 × 176。T2WI 序列:TR = 4 590 ms,TE =73 ms,层厚= 3.5 mm,FOV = 220 mm2,矩阵= 256× 512。DWI 序列(b = 0.800 s/mm2):TR = 5 498 ms,TE = 76.2 ms,层厚= 6.0 mm,FOV = 360 mm ×270 mm,矩阵=192×128。
1.3 图像分析和后处理收集所有研究对象MRI图像,由两位从事胃肠影像诊断5年以上医师在不知病理结果的情况下,在后处理工作站独立进行图像分析和测量。参照薄层T2WI 图像,在ADC图像上采用3 种感兴趣区域(region of interest,ROI)法对肿块进行勾画[4,8],并测量相应的ADC值,分别为小ROI 法(small ROI method):在肿瘤最大层面区域勾画3 个小圆形为感兴趣区测量ADC,避开坏死、囊变、出血等区域,取其平均值为测量值;单一层面ROI 法(single-section ROI method):勾画出肿瘤最大层面的面积为感兴趣区测量ADC,避开肉眼可见肠腔内气体及液体干扰;容积ROI 法(whole-tumor volume ROI method):勾画出肿瘤每个层面的面积为感兴趣区测量ADC,取肿瘤所有勾画层面平均值为测量值(图1)。取两位观察者测得ADC 值的平均值作为最终测量结果。在对肿块面积ROI 及容积ROI 进行测量时,病变区域选择主要参考相对于邻近正常直肠壁,肿块在DWI 呈高信号,且在对应ADC 图上呈低信号,同时参考对应的T2WI 图像(肿块呈中等信号)。
1.4 统计学方法采用SPSS 17.0 软件进行分析。正态分布数据采用均数± 标准差表示,不满足正态分布数据采用中位数(四分位间距)表示。应用单因素方差分析评价3 种ROI 勾画方法在直肠癌TN 分期及Ⅰ~Ⅳ分期中的差异。运用受试者操作特性(receiver operating characteristic,ROC)曲线将差异存在统计学意义的参数进行分析,计算其在直肠癌分期中的最佳临界值、曲线下面积(area under the curve,AUC)值和诊断性能。采用Spearman 检验3 种不同ROI 勾画方法测得ADC 值在直肠癌TN 分期及Ⅰ~Ⅳ分期之间的相关性。P<0.05 为差异有统计学意义。

图1 测量直肠癌原发病灶ADC 值兴趣区勾画方式示意图Fig.1 The delineation of tumor ROI to measure rectal cancer ADC value
2 结果
2.1 直肠癌患者临床基本资料63 例直肠癌患者,男39 例(61.3%),女24 例(38.7%),中位数年龄65(52,74)岁。根据美国癌症联合委员会(AJCC)第8 版分期术后病理结果证实:T1 期1 例,T2 期8 例,T3 期20 例,T4 期34 例;N 分期为:N0 期32 例,N1 期14 例,N2 期17 例;临床分期为:Ⅰ期7 例,Ⅱ期为23 例(ⅡA 期10 例,ⅡB+C 期13 例),Ⅲ期为25 例,Ⅳ期为8 例。
2.2 3 种ROI 法测得ADC 值与直肠癌TN 分级及Ⅰ~Ⅳ分期之间的相关性单一层面ROI 法测得ADC 值为0.942(0.871,0.970)× 10-3mm2/s,容积ROI 法测得ADC 值为0.940(0.909,0.992)× 10-3mm2/s,小ROI 法测得ADC 值为0.898(0.861,0.951)×10-3mm2/s。根据Mann-whitney检验:单一层面ROI勾画法与容积ROI 勾画法所测得ADC 值之间差异无统计学意义(Z =-0.686,P= 0.493);单一层面ROI法与小ROI勾画法测得ADC值之间差异有统计学(Z =-0.215,P= 0.031);容积ROI 勾画法与小ROI 勾画法测得ADC 值之间差异有统计学意义(Z=-3.194,P=0.001)。3 种ROI 勾画法测得ADC值均与直肠癌TN 分期及Ⅰ~Ⅳ分期相关性,容积ROI 法相关性均大于单一层面ROI 及小ROI 法,见表1。
2.3 3 种ROI 法测得ADC 值在直肠癌T 分期中的应用价值3 种ROI 法测量的ADC 值在T1-2、T3、T4期直肠癌中差异有统计学意义(P<0.05)。见表2。绘制ROC 曲线,在区分T1-2vs.T3-4组之间小ROI 诊断效能最佳:AUC = 0.795,最佳临界值为0.919 ×10-3mm2/s;在区分T1-3VS T4组之间容积ROI 诊断效能最佳:AUC = 0.762,最佳临界值为0.959 × 10-3mm2/s,见表3、图2。
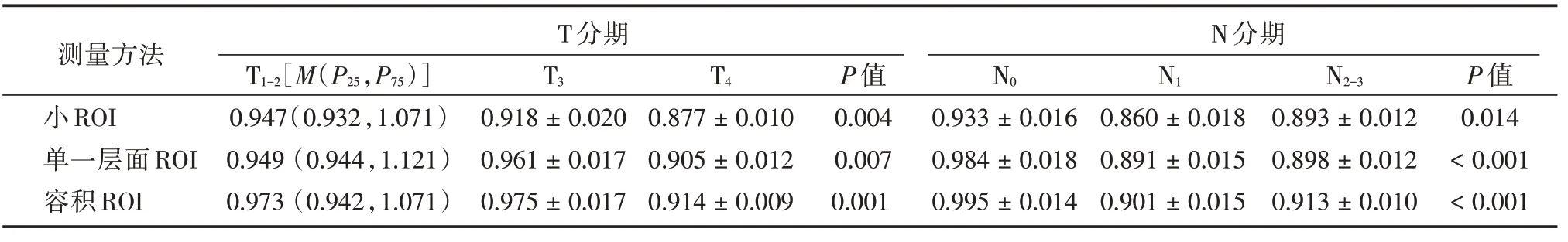
表2 3 种ROI 法测得ADC 值在不同TN 分期直肠癌中的比较Tab.2 The analysis of ADC values measured by three ROI methods in different rectal cancer TN stage x±s,×10-3 mm2/s
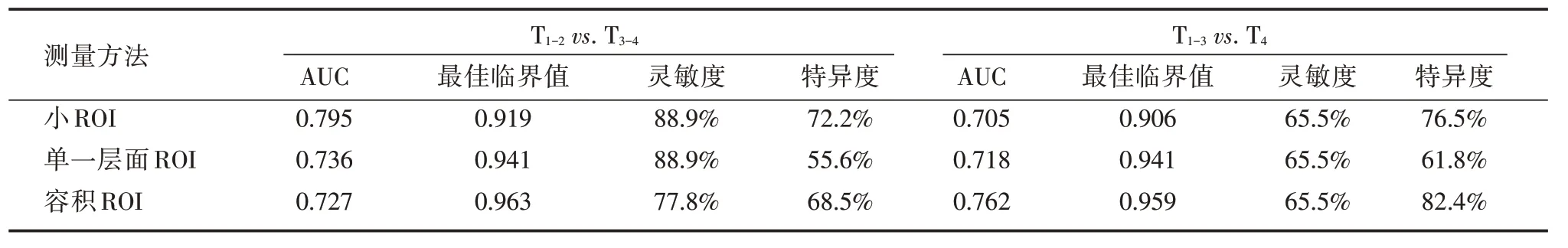
表3 3 种ROI 法测得ADC 值在直肠癌T 分期的诊断价值Tab.3 The diagnosis of ADC values measured by three ROI methods to evaluate T stage in rectal cancer ×10-3 mm2/s
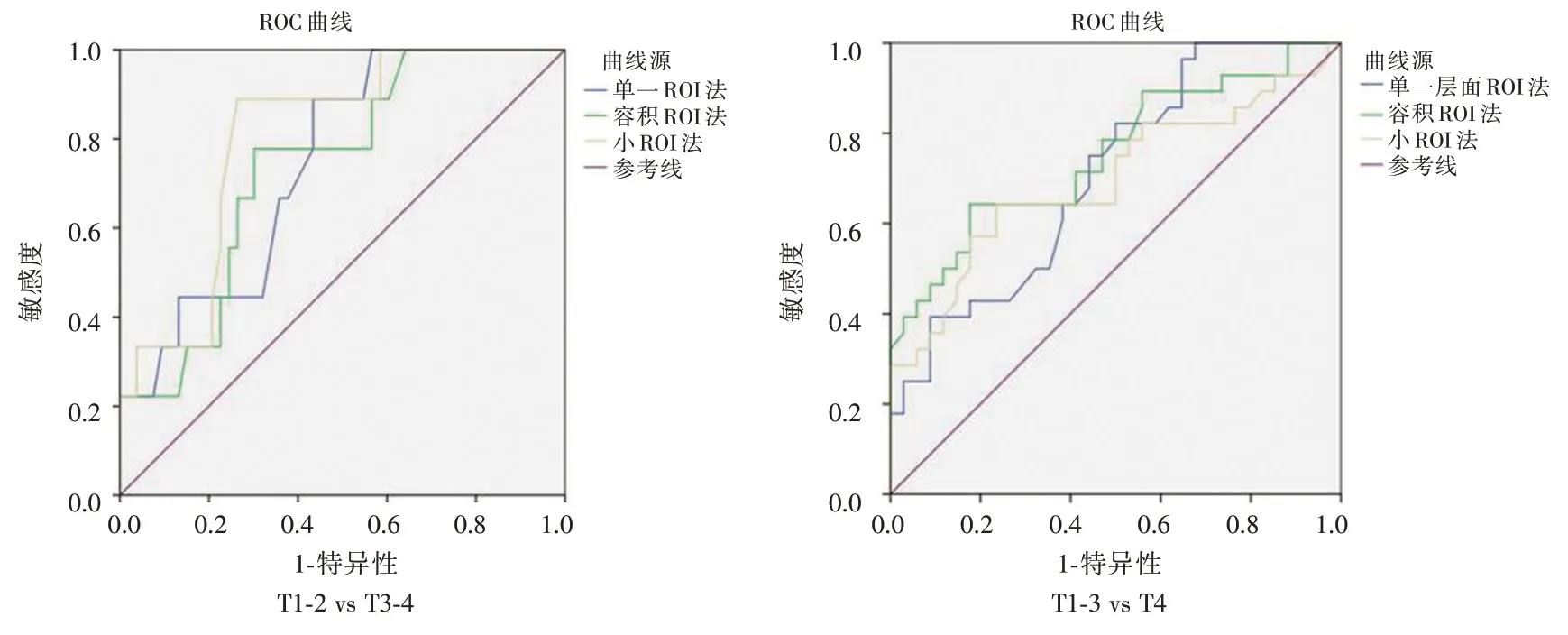
图2 小ROI 法、单一层面ROI 法、容积ROI 法测量直肠癌ADC 值在T1-2 vs T3-4、T1-3 vs T4 分期中的ROC 分析Fig.2 The ROC analysis of ADC values to differentiate T1-2 and T3-4,T1-3 and T4 by small ROI,single-section ROI and whole-tumor volume ROI methods in rectal cancer
2.4 3 种ROI 法测得ADC 值在直肠癌N 分期中的应用价值3 种ROI 法测量的ADC 值在有无淋巴结转移中差异有统计学意义(P<0.05),见表2。绘制ROC 曲线,容积ROI 在区分N0vs.N1-2与N0-1vs.N2之间效能最佳:AUC = 0.813、0.695。容积ROI 在区分有无淋巴结转移的灵敏度与特异度最高,分别为81.3%、71.0%,见表4 和图3。
2.5 3 种ROI 法测得ADC 值在直肠癌Ⅰ~Ⅳ分期中的应用价值3种ROI法测量的ADC值在直肠癌临床分期差异有统计学意义(P<0.05),见表5。绘制ROC 曲线,容积ROI 区分有I-IIA 期与IIBC-IV的诊断效能最高,灵敏度和特异度最高:AUC =0.893,见表6、图4。
3 讨论
目前直肠癌治疗主要采用新辅助放化疗及直肠全系膜切除术(total mesorectal excision,TME),两者联合可以明显提高直肠癌的治疗效果,降低复发率。根据美国NCCN指南[9]、欧洲的ESMO指南[10]及国内的2017版结直肠癌诊疗规范[11],早期直肠癌(T1 和T2 期)或局部进展期直肠癌(T3a、T3b 期)不伴有淋巴结转移,则可直接行TME或微创的内镜下肿瘤切除术,若术前评估淋巴结转移阳性,则需行术前新辅助治疗,再行TME切除。Ⅰ期直肠癌患者推荐直接手术切除,不推荐新辅助治疗。Ⅱ期患者根据有无高危因素(组织学分化差Ⅲ或Ⅳ级、T4、血管淋巴管浸润、术前肠梗阻或肠穿孔、神经侵犯、切缘阳性或无法判定)选择是否需要进行辅助化疗。对直肠癌患者进行术前准确分期,有助于评估患者预后、能否行TME 以及是否需要术前新辅助放化疗。DWI 被推荐用于NCRT 再分期[5],但是如何测量ADC 值仍未达成统一共识。ADC 值的测量不仅受b 值选取大小、血流灌注、细胞组织密度的影响,在选取ROI 时的位置、测量大小及勾画方式不同与ADC 值关系密切[7,12]。本文对比分析发现3 种不同ROI 勾画法测量所得ADC 值均能评估直肠癌术前分期值,容积ROI 法诊断直肠癌TN 分级及Ⅰ~Ⅳ分期要优于单一层面法及小ROI 法。

表4 三种ROI 法测得ADC 值在直肠癌N 分期的诊断价值Tab.4 The diagnosis of ADC values measured by three ROI methods to evaluate N stage in rectal cancer ×10-3 mm2/s

图3 小ROI 法、单一层面ROI 法、容积ROI 法测量直肠癌ADC 值在N0 vs N1-3、N0-1 vs N2-3 分期中的ROC 分析Fig.3 The ROC analysis of ADC values to differentiate N0 and N1-2、N0-1 and N2 by small ROI,single-section ROI and whole-tumor volume ROI methods in rectal cancer

表5 3 种ROI 法测得ADC 值在Ⅰ~Ⅳ分期中的比较Tab.5 The analysis of ADC values measured by three ROI methods in rectal cancer Ⅰ~Ⅳstage x±s,×10-3 mm2/s
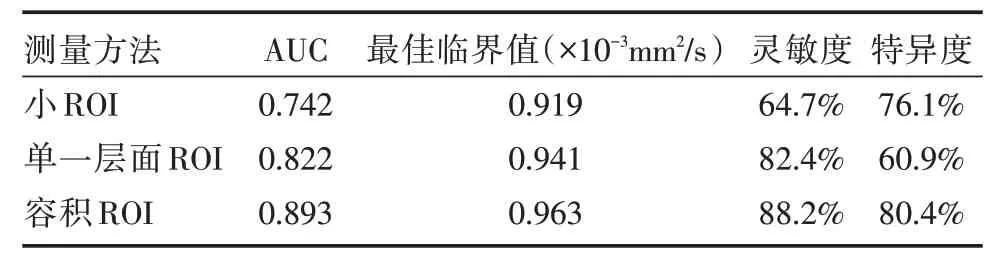
表6 3 种ROI 法测得ADC 值区分直肠癌Ⅰ~ⅡA 期与ⅡBC~Ⅳ的价值Tab.6 The diagnosis of ADC values measured by three ROI methods to differentiate Ⅰ~ⅡA and ⅡBC~Ⅳstage in rectal cancer

图4 小ROI 法、单一层面ROI 法、容积ROI 法测量直肠癌ADC 值在Ⅰ~ⅡA vs ⅡBC~Ⅳ分期中的ROC 分析Fig.4 The ROC analysis of ADC values to differentiate Ⅰ~ⅡA and ⅡBC~Ⅳby small ROI,single-section ROI and wholetumor volume ROI methods in rectal cancer.
本研究中小ROI 勾画法所测得ADC 值明显低于单一层面法及容积法,容积ROI 法和单一层面ROI法覆盖了更多的肿瘤信号,不仅包含了肿瘤实体组织信号,并且还包含了坏死液化、囊变、出血等成分,可导致局部细胞密度、细胞膜的通透性改变,更能反映肿瘤真实的组织学特征。小ROI测量ADC值更容易受勾画位置和每个ROI大小不同的影响[4,7]。容积ROI法相对单一层面ROI法能更完整的获得肿瘤组织微观分子运动信息,数据可重复性更强。
由于恶性肿瘤细胞排列紧密,水分子扩散运动受限,DWI 常呈高信号,ADC 呈低信号。肿瘤恶性程度越高,分化程度越低,侵袭性越强,浸润深度进展,异型细胞增殖越多,细胞间隙减少,水分子扩散运动受限,ADC 值越低[13]。本研究中3 种ROI 勾画方式测得ADC 值均表现为与肿瘤T分期呈负相关,即T分期越高,其相应的ADC 值减低。本研究发现3种方法勾画ADC 值均可用于区分T1-2与T3-4、T1-3与T4,提示ADC 值能够微观反映肿瘤细胞生理功能改变,可以帮助疾病的早期评估,改善预后。区分T1-2与T3-4小ROI 法诊断效能要高于单一层面法和容积法,区分T1-3与T4容积ROI 法诊断效能最佳,上述相关性研究中容积法ROI于T分期的相关性要优于另外两种方法,分析出现这种结果可能是由于本研究样本量不足所致数据偏倚可能,T1期病例只有1例,T1-2期共只有9例,远小于T3-4期患者量。
淋巴结转移是肿瘤复发的独立预测因子,在有淋巴结转移的直肠癌患者中,阳性淋巴结的数量严重影响患者的生存预后情况[14]。对于直肠癌的N 分期,目前国内外大多数研究利用DWI 分析淋巴结大小、边界、信号改变及ADC 值来评判,准确性较低[2];而对原发肿瘤测定ADC 值来预测淋巴结是否转移的研究甚少,本研究中3 种ROI 勾画方式测得ADC 值均表现为与淋巴结分期呈负相关,即N 分期越大,淋巴结转移数目越多,直肠癌患者ADC 值越低。这可能是由于ADC 值越低,肿瘤生物学行为越恶性,淋巴结转移的可能性越大。区分N0-1与N2的诊断效能稍低于N0与N1-2,原因一有可能是本组N0与N1组数据远远大于N2组病例数,可能存在数据偏倚;二有可能是:肿瘤分化程度越低,越易向直肠周围淋巴结、脂肪、系膜筋膜及壁外血管侵犯,越容易发生脉管癌栓和神经束膜侵犯[15-16],本研究中N0-1组有3 例合并脉管癌栓,2 例合伴神经束膜受侵。本研究发现容积ROI 法测得的ADC 值预测淋巴结是否转移的价值最好,相关性最高,机理可能是淋巴结是否转移与原发肿瘤的生物学行为有着密切的关系,容积ROI 法包含肿块坏死液化、出血区域,而这些区域预示肿瘤生物学行为较差,分化程度偏低,更易出现淋巴结转移。
直肠癌Ⅰ~Ⅳ分期是根据肿瘤TNM 分期进行综合评价,肿瘤恶性程度越高,分化程度越低,越容易出现深度浸润、淋巴结转移及远处转移,反映其分子运动的ADC 值越低。只要有淋巴结转移即被判定为Ⅲ期,只要有远处转移即被判定为Ⅳ期,本研究中三3 种ROI 勾画方式测得ADC 值均表现为与肿瘤Ⅰ~Ⅳ分期呈负相关。Ⅱ期直肠癌可以细分为ⅡA(T3N0M0)、ⅡB(T4aN0MO)及ⅡC(T4bN0MO)三种,T4 分期在Ⅱ期直肠癌中属于高危因素,需要进行辅助化疗,本位研究中3 种ROI法侧得ADC值均能够区别Ⅰ~ⅡA期与ⅡBC~Ⅳ期,而容积ROI 法诊断效能最高,敏感性88.2% ,特异性80.4%。容积ROI 勾画法与直肠癌Ⅰ~Ⅳ分期的相关性亦要优于单一层面法及小ROI 法。
本研究的局限性在于:首先本研究样本量偏小,信息采集欠细化,没有根据浸润深度对T3 期病例进一步区分T3a、T3b、T3c 及T3d 期,没有分析直肠系膜筋膜侵犯情况。其次,DWI 的图像信噪比空间分辨率较差,容易受运动伪影及生理因素的影像,对肠腔结构及肠壁显示欠清,在DWI 检查前务必做好清洁肠道准备,在测量及勾画ROI 时,需要参考T2 成像,不宜单独使用。
综上所述,3 种ROI 勾画法测得ADC 值均能评估直肠癌T 分期、N 分期及Ⅰ~IV 分期,其中容积ROI 法相关性最好,能够更准确评估直肠癌患者分期情况,为患者的预后和治疗策略制定提供重要的依据。
