外周血CD4+调节性T细胞表达水平与糖尿病周围神经病变的相关研究
2020-07-01宋湘穗
林 坚,宋湘穗
(佛山市顺德明景糖尿病医院内分泌科,广东 佛山 528300)
糖尿病一种是由胰岛素分泌不足和/或胰岛素抵抗共同作用导致的内分泌紊乱性疾病,随着糖尿病病程延长及病情的进展,常并发各种并发症[1]。糖尿病周围神经病变(Diabetic Peripheral Neuropathy,DPN)是糖尿病最常见的慢性并发症之一,超过50%的2型糖尿病患者合并DPN[2]。该病是指在除外其他疾病的情况下,糖尿病患者所患的与周围神经功能障碍有关的病变[3-4]。该病在临床早期主要表现为针刺、烧灼、电击等疼痛症状,后期可出现运动神经受累、肌力减退甚至肌肉萎缩等情况[5]。该病的发病机制尚未完全明确,但是可表现为T细胞亚群中各免疫细胞的平衡失调,从而导致免疫细胞自身功能的降低[6-7]。正常情况下,机体的外周血T淋巴细胞亚群需要保持维持恒定比例,才能维持正常的免疫功能。而DNP可能为一种自身免疫性疾病,发病原因可能与自身免疫系统的调节功能紊乱相关[8-9]。外周血CD4+调节性T细胞可直接反映人体免疫系统功能状态,对于维持免疫稳态而言是必需的,它可调控或辅助其它类型淋巴细胞发挥免疫作用[10-11]。本文具体探讨了外周血CD4+调节性T细胞表达水平与DPN的相关性,以明确DPN的发生机制。现总结报道如下。
1 资料与方法
1.1 对象和方法本研究经医院医学伦理委员会的批准通过,所有患者和家属知情同意并签署知情同意书。选取2016年8月至2019年2月间在我院诊治的DPN患者124例作为DPN组,同期选择无合并DPN的2型糖尿病患者124例作为非DPN组。纳入标准:DPN组符合DPN的诊断标准[10];符合2型糖尿病的诊断标准[11];年龄30~70岁。排除标准:妊娠与哺乳期妇女;有严重肝、肾功能障碍者;并发其他原因所致的神经病变者;临床资料缺乏者;合并风湿免疫系统疾病,长期口服激素及免疫抑制剂者。
1.2 观察指标(1)每位患者入院后,详细记录其一般信息,包括患者的性别、年龄、体重指数(Body Mass Index,BMI)、糖尿病病程。(2)所有受试者空腹8 h以上,于次日造成抽取静脉血2mL,采用全自动生化分析仪(日本日立公司,7100型)测定甘油三酯(TG)、总胆固醇(TC)、高密度脂蛋白-胆固醇(HDL-C)、低密度脂蛋白-胆固醇(LDL-C)、肌酐、尿毒氮、尿微量白蛋白、糖化血红蛋白。(3)采集所有患者的空腹静脉血3~5mL,EDTA抗凝后室温保存。分离外周血单个核细胞,阴性分选CD4+调节性T细胞。将l00 μL CD4+调节性T细胞加入流式细胞管,加入1μL抗人CD28抗体(美国sigma公司,货号2094222),室温避光孵育30 min,PBS洗涤后进行重悬,采用FACSCalibur 流式分析仪(美国BD公司,XP2942型)计算CD4+调节性T细胞含量。
1.3 统计方法应用SPSS 20.0统计软件分析数据,计量数据采用“均数±标准差”表示,正态分布用Shapiro-Wilk检验,方差齐时使用Levene检验方法;计数数据采用构成比(%)表示,DPN组与非DPN组对比采用卡方检验,应用Spearman相关行相关性分析,全部检验采用双侧检验,检验水准为α=0.05。
2 结果
2.1 两组一般资料对比两组患者的性别、年龄、BMI及病程对比,差异无统计学意义(P>0.05),DPN组患者的糖尿病病程显著长于非DPN组(P<0.05)。见表1。
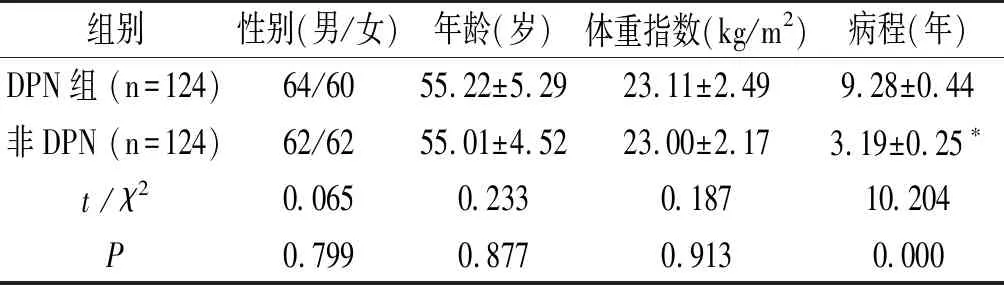
表1 两组一般资料对比
注:与DPN组相比,*P<0.05
2.2 两组生化指标对比两组患者的TC、TG、HDL-C、肌酐与尿素氮值对比,差异无统计学意义(P>0.05);DPN组患者的糖化血红蛋白、尿微量白蛋白、LDL-C值与非DPN组对比差异有统计学意义(P<0.05)。见表2。

表2 两组生化指标对比
注:与DPN组相比,*P<0.05
2.3 CD4+调节性T细胞表达水平对比DPN组患者的CD4+调节性T细胞表达水平显著低于非DPN组(P<0.05)。见表3。
2.4 相关性分析在DPN组患者中,Spearman相关分析显示CD4+调节性T细胞表达水平与糖化血红蛋白、尿微量白蛋白、LDL-C、糖尿病病程都具有显著相关性(P<0.05)。见表4。

表3 两组CD4+调节性T细胞表达水平对比

表4 DPN组患者CD4+调节性T细胞表达水平与其他指标的相关性(n=124)
3 讨论
糖尿病周围神经病变(DPN)是糖尿病的常见并发症,发病率高达20.0%左右[12]。该病早期起病隐匿,进展缓慢,主要为感觉神经受累,是导致足部溃疡、感染和截肢的主要原因之一[13]。该病的发病原因不明,发病机制可能涉及机体代谢紊乱、氧化应激、血管因素等。DPN迄今尚无有效的治疗方法,故对其进行早期诊断与明确其发病因素具有重要价值[14]。
本研究显示DPN组患者的糖尿病病程显著长于非DPN组(P<0.05);DPN组患者的糖化血红蛋白、尿微量白蛋白、LDL-C值与非DPN组对比差异有统计学意义(P<0.05)。从机制上分析,DPN的发生、发展与高血糖、胰岛素缺乏和血脂异常密切相关,氧化应激、活化蛋白激酶C、线粒体功能障碍、神经营养因子生成减少等在DPN的进展中也发挥重要作用[15]。特别是糖尿病病程、糖化血红蛋白、LDL-C值增加与尿微量白蛋白减少可通过微血管损害影响神经微循环,从而减弱了受损神经纤维的再生能力,促进机体形成DPN[16]。
调节性T细胞是一类具有独特免疫调节功能的T细胞亚群,也是T细胞的一个亚群,在维持机体的免疫稳态和控制自身免疫病的进展方面发挥重要作用[17]。有研究显示,随着机体年龄的增加,调节性T细胞可逐渐在脂肪内累积,可逐渐生活完全阻断脂肪组织中的炎症时,导致胰岛素抵抗的发生[18]。调节性T细胞具有细胞毒性T细胞效应和多种间接抑制机制,可以“主动”的方式参与免疫应答及免疫耐受的调控[19]。研究显示,调节性T细胞细可过分泌白介素IL-10或转化生长因子β(TGF-β)发挥各自的调节作用,抵消TNF-α介导的脂肪细胞胰岛素信号传导抑制,阻断炎性细胞因子的产生[20]。还有研究发现DPN患者外周血中CD4+调节性T细胞表达水平减少,可能是导致DPN患者神经组织自身免疫性损伤的原因之一[21]。本研究显示,DPN组患者的CD4+调节性T细胞表达水平显著低于非DPN组(P<0.05);Spearman相关分析显示,DPN组患者的CD4+调节性T细胞表达水平与糖化血红蛋白、尿微量白蛋白、LDL-C、糖尿病病程都有显著相关性(P<0.05),说明DPN患者者的确存在细胞免疫功能异常。从机制上分析,因为CD4+调节性T细胞表达水平表达水平,导致机体淋巴细胞亚群比例结构网发生变化,进一步导致T细胞功能被打乱,加剧细胞免疫功能异常[22]。而长期糖尿病发病与血脂异常可导致患者细胞免疫功能严重受损,胸腺肽分泌减少,也会引起机体免疫细胞数量质量均下降,使得调节性T细胞比例发生变化[23]。特别是DPN患者常常处于应激状态,引起下丘脑-垂体-肾上腺轴兴奋,抑制T淋巴细胞的活化及分泌,从而导致CD4+数量减少[24-25]。
本研究也有一定的不足,纳入的样本数量比较少,没有对DPN患者的病情进行分级分析,没有深入分析影响DPN发生的具体机制,且影响CD4+调节性T细胞表达水平表达的因素比较多,将在后续研究中进行进一步分析。
总之,DPN患者的外周血CD4+调节性T细胞表达水平呈现下降趋势,与患者的糖化血红蛋白、尿微量白蛋白、LDL-C、糖尿病病程有相关性。
