质量控制管理在急性缺血性脑卒中溶栓绿色通道建设中的应用
2020-06-28柯阳吴钢谢冬梅
柯阳 吴钢 谢冬梅
急性缺血性脑卒中(AIS)治疗关键是尽早开通阻塞的血管,静脉溶栓是开通血管的重要措施,时间窗为4.5~6 h内[1]。林雄方等[2]研究证明急性溶栓治疗完善绿色通道的构建能够缩短溶栓急救时间,显著提高治疗效果,改善患者的神经功能。中国国家卒中登记(CNSR)研究显示从患者进入急诊室到接受溶栓药物治疗的间隔时间平均为116 min,比发达国家明显延长,因此绿色通道缩短AIS患者进入医院到静脉溶栓开始给药时间(DNT)尤其重要,通过科学的流程管理、多学科的协作才能构建完善的急性脑梗死急性静脉溶栓的绿色通道[3]。绿色通道的建设完善需要对溶栓治疗目标时间进行质控管理,通过质控量表持续整改追踪,缩短卒中患者静脉溶栓DNT,并观察缩短救治时间后治疗效果。
1 资料与方法
1.1 一般资料 选取2017年9月至2018年4月我院AIS后rt-PA静脉溶栓患者56例为对照组,其中男43例,女13例;年龄35~90岁,平均(62.27±13.22)岁;溶栓前神经功能缺损(NIHSS)评分(7.16±4.16)分;卒中史13例,高血压史30例,冠心病史7例,糖尿病史9例,抽烟史23例,喝酒史14例,超重23例。选取2018年5—12月AIS后rt-PA静脉溶栓患者56例为试验组,其中男41例,女15例;年龄44~88岁,平均(64.16±10.72)岁;溶栓前NIHSS评分(7.08±4.12)分;卒中史18例,高血压史29例,冠心病史6例,糖尿病史11例,吸烟史25例,喝酒史18例,超重21例。两组患者均满足急性脑梗死诊断标准,发病时间<6 h,年龄18~90岁,无妊娠、活动性出血、明确的出血倾向病史或其他明确的溶栓及血管内治疗禁忌。两组患者性别、年龄、高血压等既往史及NIHSS评分比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组 按照常规溶栓流程,在急诊完成头颅CT后再通知神经科制定救治方案。
1.2.2 试验组 优化急性脑卒中溶栓流程,急诊护士及医师经过初筛评估为疑是急性卒中患者后立即通知卒中小组,专科医师再次评估为疑是急性脑卒中患者,立即进入绿色通道进行救治,并医护全程陪护,按照北京天坛医院缺血性脑卒中急救绿色通道工作手册(2016.12版)rt-P溶栓治疗目标时间管理修定质控表进行评估及记录管理,溶栓后统计各环节的时间,调查分析延误的原因,每月进行多学科联合例会讨论,对存在的问题整改,修订优化绿色通道的流程:(1)每一时间窗内急性脑卒中患者统计的节点时间。包括发病时间;入院的交通工具;到院时间;急诊医师接诊时间;卒中团队接诊时间;静脉采血时间;标本送达检验科时间;检验结果报告时间;送CT检查时间;CT检查完成时间;CT检查结果报告时间;到卒中单元时间;签静脉溶栓知情同意书时间;开始静脉溶栓时间;血管内介入治疗签字时间;动脉穿刺时间;开始取栓时间;闭塞血管再通时间。(2)每一份质控量表溶栓前后评估患者NIHSS评分。总结各环节时间延误的原因,不能开展静脉溶栓的原因等。
1.3 观察指标 (1)DNT及DNT达标率。(2)美国国立卫生院神经功能缺损(NIHSS)评分。采用评价脑卒中神经功能严重程度的评估量表:意识水平(3分),凝视(2分),视野(3分),面瘫(3分),上肢运动(4分),下肢运动(4分),共济失调(2分),感觉(2分),语言(3分),构音障碍(2分),忽视症(2分),总分0~30分,评分越高表明神经功能缺损越严重。(3)临床疗效。以溶栓治疗后14 d NIHSS评分下降>3分或神经功能缺损症状完全消失为疗效良好,NIHSS评分下降≤3分为疗效不良。(4)并发症和病死率。观察溶栓治疗后14 d内牙龈出血或皮下瘀斑、严重出血、病死情况。

2 结 果
2.1 两组患者DNT及DNT达标率比较 试验组患者DNT短于对照组,DNT达标率高于对照组,差异有统计学意义(P<0.05),见表1。
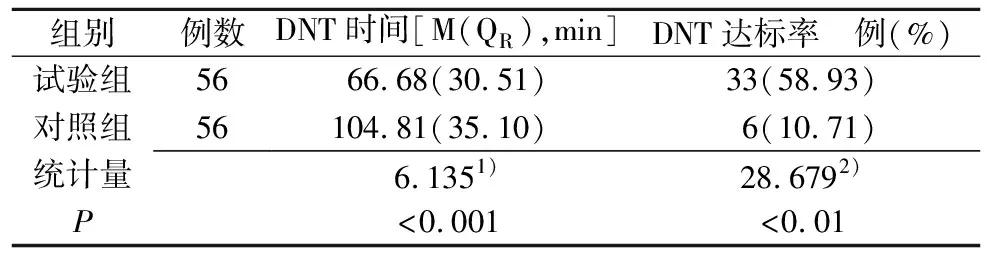
表1 两组患者DNT及DNT达标率比较
注:1)为u值,2)为χ2值。
2.2 两组患者rt-PA静脉溶栓前、溶栓后2 h、溶栓后2周的NIHSS评分比较 两组患者溶栓前、溶栓后2 h、溶栓后2周NIHSS评分比较差异均无统计学意义(P>0.05),见表2。
表2 两组患者rt-PA静脉溶栓前、溶栓后2 h、溶栓后2周的 NIHSS评分比较(分,
2.3 两组患者溶栓后2 h和2周显效率、并发症发生率、病死率比较 两组患者rt-PA静脉溶栓后2 h、溶栓后2周显效率、并发症发生率、病死率比较差异均无统计学意义(P>0.05),见表3。

表3 两组患者rt-PA静脉溶栓后2 h、溶栓后2周的显效率、并发症发生率、病死率比较(例)

3 讨 论
急性缺血性脑卒中具有较高的致残率及病死率,尽早的静脉溶栓是治疗急性缺血性卒中最有效的方法,急诊绿色通道模式进行静脉溶栓治疗效果好[4-5]。胡晓等[6]研究证明完善的绿色通道及溶栓流程,不仅可以缩短DNT,还可以提高AIS患者的治疗效果。优化院内流程,缩短院内延误,推荐在质量改进项目中对关键指标:到达医院至CT时间(door to CT),DNT进行持续质量改进(Ⅰ类证据,B级推荐)[7],因而绿色通道的建设及流程的完善,需要持续质控分析管理,本研究对影响静脉溶栓各节点时间进行记录追踪统计,前期分析主要延误:(1)缴费延误。患者家属对办理就诊卡流程不熟悉、排队时间长。(2)急诊人员人力紧张、抢救多,导致抽血及送检延误。(3)检验科信息系统无法识别急性脑卒中检验项目,当医师未注意标识绿色通道标识(注明超急性脑卒中),导致出具检验结果延误。(4)流程延误。急诊医师接诊识别,急诊医护送患者行CT检查,患者完成CT室再回急诊科,而后急诊医师才呼叫神内医师会诊。(5)到达病房至签知情同意书时间。患者家属考虑同意溶栓时间延误。通过定期的多学科联合例会,包括急诊科、影像放射科、检验科、神经内外科、医务科针对以上主要院内延误问题进行多次讨论整改,根据医院实际情况修订优化:(1)为了便于办理就诊及缴费,在急诊科抢救室门口放置自助挂号及缴费机,溶栓护士在岗时协助患者家属缴费,缩短缴费的院内延误。(2)改进静脉溶栓流程,急诊科医护人员初筛后立即通知卒中溶栓小组,由溶栓护士抽血及送检血标本,卒中小组人员送CT室进行检查。(3)卒中医护双重核对检查单盖上脑卒中绿色通道专用章,送检检验科再次与检验科交接以缩短院内延误。(4)加强卒中相关人员的培训,重点是急诊医师、分诊护士对卒中的识别[8],加强住院医师关于溶栓知情同意的沟通技巧,强调溶栓获益大风险小,绿色通道的接诊医师就着手关于静脉溶栓及血管介入的沟通以缩短开通血管的时间。
由于本研究观察时间尚短,两组静脉溶栓后2 h及2周后的NIHSS评分比较差异无统计学意义(P>0.05),需要进一步观察。持续绿色通道质控管理是持续的过程,发现问题要及时反馈到个人并追责到个人,制定奖惩机制,专人质控及记录,总结存在的问题,提出整改措施[9]。
本研究通过急性脑卒中绿色通道质控表实施质控,每月定期召开多学科联合例会,通过多学科的通力协作,明确各相关人员岗位职责,科学地持续整改,不断修订完善绿色通道溶栓流程,缩短AIS患者的DNT,尽早得到静脉溶栓救治,让患者从中尽可能获益。
