血清降钙素原在鉴别小儿不典型化脓性脑膜炎和病毒性脑炎中的作用
2020-06-26周慧霞
兰 敏, 周慧霞
(湖北省武穴市妇幼保健院 儿科, 湖北 武穴, 435400)
不典型化脓性脑膜炎和病毒性脑炎均属于颅内感染疾病,好发于小儿群体。近几年,由于广谱抗生素的广泛应用,患儿发生典型性化脓性脑膜炎的概率较低,而不典型化脓性脑膜炎的发生率呈现逐渐升高趋势,若诊断和治疗不及时,会增加脑膜炎的病死率,增加并发症的发生风险[1-3]。抗生素使用不规范以及不典型化脓性脑膜炎脑脊液检查,大大增加了鉴别诊断脑炎感染类型的难度[4]。此外,由于化脓性脑膜炎的治疗周期长,所以采用特异性强、敏感性好的指标以鉴别诊断不典型化脓性脑膜炎和病毒性脑炎具有重要意义。甲状腺C细胞会产生血清降钙素原(PCT), 但在健康人机体中生成量较少。若机体出现细菌感染,其他组织均能产生PCT, 使血清中的PCT显著增加; 若机体出现病毒感染,则血清中的PCT水平正常或轻度升高。所以可以应用PCT的检测以鉴别诊断不典型化脓性脑膜炎、病毒性脑炎[5-6]。本研究将本院72例脑膜炎患儿纳入研究,探讨PCT对于鉴别和诊断小儿不典型化脓性脑膜炎和病毒性脑炎病毒性脑炎的临床价值,现报告如下。
1 资料与方法
1.1 一般资料
选择2018年6月—2019年9月本院接诊的72例脑膜炎患儿为研究对象。纳入标准: ① 经病理学检查并确诊[7]; ② 临床表现为全身感染中毒、脑膜刺激征、颅内压升高; ③ 患儿和家属均知情本研究且签署同意书。④ 本研究经伦理委员会审批和同意。排除标准: ① 乙型脑炎; ② 真菌性脑炎; ③ 依从性差; ④ 流行性脑炎。按照不同病因,将36例不典型化脓性脑膜炎患儿纳入A组,其中男20例,女16例; 年龄1~12岁,平均(6.21±1.83)岁; 病程2~8 d, 平均(5.15±1.03) d。36例病毒性脑炎患儿纳入B组,男19例,女17例,年龄1~11岁,平均(6.25±1.63)岁; 病程 1~9 d, 平均(5.06±1.02) d。2组一般资料比较,差异无统计学意义(P>0.05), 具有可比性。
1.2 方法
患儿入院后,对其病情进行实时监测,同时进行脑脊液生化检查, 1 d内抽取空腹状态静脉血3 mL, 并放在含EDTANa2、抑肽酶的试管中混合均匀,在4 ℃的温度下以3 000转/min速度进行5 min离心,把获得的血清置于-20 ℃的环境中待检。PCT检测: 应用电化学发光免疫法对患儿PCT进行检测,所选仪器为全自动电化学发光分析仪(型号Cobas E601),试剂盒由Roche公司提供,所有操作严格按照说明书完成。采用全自动生化分析仪(型号迈瑞BS-300)对C反应蛋白(CRP)进行检测;应用全自动血液细胞分析仪(型号BC-3000)对患儿的白细胞计数(WBC)进行测定。PCT正常值≥0.5 μg/L, CRP正常值≥8.0 mg/L, WBC正常值(4~10)×109/L。
1.3 观察指标
① 比较A组与B组患儿的CRP、PCT和WBC水平及高出正常值的检出率。② 观察2组PCT水平≤0.5 μg/L, >0.5~2.0 μg/L, >2.0~10.0 μg/L, >10.0 μg/L时,患儿数量分布情况。
1.4 统计学方法
2 结 果
2.1 2组CRP、PCT和WBC水平比较
2组CRP、WBC水平差异无统计学意义(P>0.05), A组PCT水平高于B组,差异有统计学意义(P<0.05)。见表1。

表1 2组患儿CRP、PCT和WBC水平
CRP: C反应蛋白; PCT: 血清降钙素原; WBC: 白细胞数。
与B组比较, *P<0.05。
2.2 2组CRP、PCT和WBC高出正常值检出率
2组CRP、WBC高出正常值检出率差异无统计学意义(P>0.05), A组PCT高出正常值检出率高于B组,差异有统计学意义(P<0.05)。见表2。
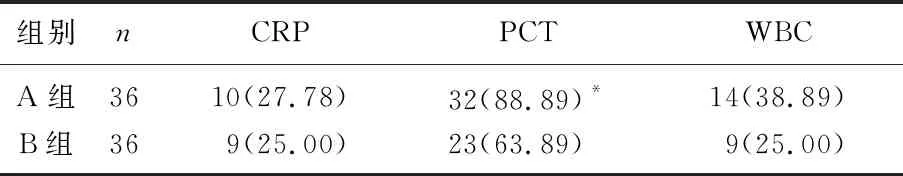
表2 2组CRP、PCT和WBC高出正常值检出情况[n(%)]
与B组比较, *P<0.05。
2.3 2组患儿PCT的分布情况比较
PCT检测结果表明, A组患儿占比随PCT浓度的增加而升高, B组患儿占比随PCT浓度增加而降低, 2组比较差异有统计学意义(P<0.05)。见表3。
3 讨 论
化脓性脑膜炎在小儿中具有较高的发病率、致死率及致残率[8], 临床上结合患儿临床症状和典型脑脊液的检查结果,即能对化脓性脑膜炎患儿进行确诊。但是,大多数患儿经抗生素治疗后会出现不典型症状,因此十分容易被误诊为病毒性脑炎[9-10]。此外,将病毒性脑炎误诊为化脓性脑膜炎易导致抗生素滥用。所以,临床需要寻求一种敏感性、特异性较强的指标以鉴别诊断病毒性脑炎和不典型化脓性脑膜炎。

表3 2组患儿PCT的分布情况[n(%)]
与B组比较, *P<0.05。
PCT含有116个氨基酸,大约有13 kD分子量。当机体在正常的生理状况时,其甲状腺C细胞会生成PCT, 进一步发生裂解,变成有激素活性的PCT[11-13]。人体正常生理状态时,血清内的PCT含量十分低。但当机体受到细菌感染或存在脓毒症时,除甲状腺C细胞外的单核和巨噬细胞也存在产生PCT的可能性外,患儿血清内的PCT含量会不同程度增加[14-15]。临床研究[16-17]表明,全身细菌感染患儿的血清内的PCT含量显著增加,而病毒感染患儿PCT含量轻度增加或在正常水平内。与CRP不同,自身免疫性疾病引起发热时,患儿的PCT含量不会出现显著变化,可见PCT的特异性显著优于CRP。研究[18]显示,对小儿不典型化脓性脑膜炎、病毒性脑炎进行鉴别和诊断时, PCT的特异性、敏感性优于CRP、WBC。
本研究结果显示,不典型化脓性脑膜炎和病毒性脑炎患儿CRP和WBC水平、检出率比较无显著差异,但是病毒性脑炎患儿的PCT水平为(0.34±0.15) μg/L, 检出率为63.89%, 均显著低于不典型化脓性脑膜炎患儿。可见,不典型化脓性脑膜炎患儿PCT含量显著增加,病毒性脑炎患儿PCT原含量增加不显著,其能够有效鉴别小儿不典型化脓性脑膜炎及病毒性脑炎。同时, PCT 检测结果表明,A 组患儿占比随PCT浓度的增加而升高, B组患儿占比随PCT浓度增加而降低,由此可知,不典型化脓性脑膜炎、病毒性脑炎患儿PCT水平差异显著,且PCT值不同,其患儿占比也有显著差异。因此, PCT检测可用于早期对小儿不典型化脓性脑膜炎、病毒性脑炎进行快速鉴别和诊断。
综上所述, PCT检测是鉴别小儿不典型化脓性脑膜炎、病毒性脑炎的理想指标,且操作简便,灵敏度高,有利于患儿治疗。
