建立老年全髋关节置换术后谵妄风险预测模型的临床研究
2020-06-19谭秀娟葛凤敏卓海珍何海燕陈翠平
谭秀娟 葛凤敏 卓海珍 何海燕 陈翠平


【摘要】 目的 本研究的目的是通過分析老年全髋关节置换患者术后相关危险因素,建立65岁以上患者行全髋关节置换术后发生谵妄的列线图。
方法 回顾性收集2015~2016年208例在广东医科大学附属医院骨科行全髋关节置换术的65岁以上老年患者年龄、性别、麻醉方式、术前合并症、是否输血、是否发生术后谵妄。用单因素和多因素Logistic回归方法,分析围术期相关因素和患者发生术后谵妄的关系。
结果 共有22例患者发生术后谵妄,发生率为13.6%。单因素分析表明年龄、体重、ASA分级、术前冠心病史、出血量、输血量、血钠浓度是术后发生谵妄的影响因素。其中年龄是术后发生谵妄的危险因素,年龄越大,发生谵妄的概率越大;体重、血钠浓度是术后发生谵妄的保护因素,体重越重、血钠浓度越高,发生谵妄的概率越低(P<0.05或0.01)。
结论 本研究基于年龄、体重、血钠浓度这3项老年全髋关节置换患者术后谵妄的独立影响因素,构建的预测老年全髋关节置换术后谵妄风险的列线图模型,具有良好的适用性,可为老年全髋关节置换术后谵妄评估提供科学指导。
【关键词】 老年人;全髋关节置换;术后谵妄;预测模型;列线图
中图分类号:R687.4 文献标志码:A DOI:10.3969/j.issn.1003-1383.2020.05.013
Clinical study on the risk prediction model of delirium after total hip replacement in elderly patients
TAN Xiujuan,GE Fengmin,ZHUO Haizhen,HE Haiyan,CHEN Cuiping
(Department of Anesthesiology,Affiliated Hospital of Guangdong Medical University,Zhanjiang 524000,Guangdong,China)
【Abstract】 Objective To establish a nomogram of delirium after total hip replacement in patients over 65 years old through analyzing the postoperative risk factors in elderly patients with total hip replacement.
Methods From 2015 to 2016,data on age,gender,anesthesia mode,preoperative complications,blood transfusion and postoperative delirium of 208 elderly patients over 65 years old who underwent total hip replacement in the Department of Orthopaedics,Affiliated Hospital of Guangdong Medical University were retrospectively collected.The relationship between perioperative related factors and postoperative delirium was analyzed by univariate and multivariate Logistic regression.
Results Postoperative delirium occurred in 22 patients,and incidence was 13.6%.Single factor analysis showed that age,weight,ASA grade,preoperative coronary heart disease history,bleeding volume,blood transfusion volume,blood sodium concentration were influencing factors of postoperative delirium.Age was the risk factor of postoperative delirium,the older the age,the greater the probability of delirium.Body weight and blood sodium concentration were protective factors for postoperative delirium,the heavier the body weight and the higher the blood sodium concentration,the lower the probability of delirium(P<0.05 or 0.01).
Conclusion The nomogram predicting postoperative delirium in patients with total hip replacement based on three independent influencing factors-age,weight and concentration of serum sodium has good applicability,which can provide scientific guidance for the assessment of postoperative delirium in elderly patients.
【Key words】 the elderly;total hip replacement;postoperative delirium;prediction; nomogram
术后谵妄是围手术期一个影响广泛的问题,它可以直接影响病人的临床结果[1]。术后谵妄的发生带来的是住院时间延长,并发症的增加,功能和精神恢复差,高病死率和高费用等一系列问题[2~3]。谵妄的确切原因尚不清楚,可能由许多相互作用的因素引起,这取决于患者[4]的易感性。术后谵妄是全髋关节置换术的一大并发症[5],它的发生率在行手术治疗的老年患者中可达5%~61%[6]。作为一个麻醉医生,如果能在术前识别出诱发患者发生谵妄的高危因素,从而适当地调整麻醉计划,具有重要的临床意义。但如何实现对老年髋关节置换患者术后谵妄风险的个体化预测,现国内外研究鲜有报道。因此,本研究将通过分析行全髋关节置换术的老年患者的临床资料,旨在建立个体化预测老年全髋关节置换术后谵妄风险的列线图模型,以在术前对高危患者进行有效的干预,减少术后谵妄的发生。
1 资料与方法
1.1 一般资料
经医院医学伦理委员会批准,回顾性收集2015~2016年208名在广东医科大學附属医院骨科行全髋关节置换术,年龄在65岁以上的患者。
1.2 诊断标准、入组标准和排除标准
诊断标准:谵妄诊断依据美国精神病学会制定的《精神障碍诊断和统计手册》第5版的标准:(1)精神状态急性改变或波动;(2)注意力障碍;(3)无序思维;(4)意识水平下降。患者临床表现符合(1)和(2),再加上(3)或(4)的任意一项,即可诊断为谵妄[7]。入选标准:(1)年龄≥65岁;(2)2015~2016年期间在我院行全髋关节置换术;(3)有完整的电子病历和麻醉记录。排除标准:(1)术前患有中枢神经系统和心理疾病;(2)服用镇静剂、抗抑郁药;(3)电子病历不完整;(4)合并肝肾功能不全的患者;(5)合并恶性肿瘤患者。
1.3 数据收集
所有数据均由同一个研究组的成员进行回顾性收集。收集患者年龄、性别、体重等一般情况,是否合并高血压、冠心病、糖尿病等病史,血钠浓度等实验室检查结果,以及美国麻醉医师协会评分(American Society of Anesthesiologists,ASA)、麻醉方式、手术时间、出血量、是否输血、术中最低心率等麻醉和手术资料。术后根据查房记录和会诊记录确认患者是否发生术后谵妄。
1.4 统计学方法
应用SPSS 23.0统计软件。计量资料符合正态分布的用均值±标准差(±s)描述,采用独立样本t检验;不符合正态分布的用中位数(最小值~最大值)描述,采用非参数检验(Mann-Whiteney检验)比较其分布。计数资料的比较采用χ.2检验。采用单因素和多因素Logistic回归模型对患者临床资料进行分析,确定患者术后谵妄的独立危险因素。将独立危险因素引入R软件(R3.2.3),应用RMS程序包,构建预测老年髋部骨折术后谵妄风险的列线图模型。检验水准:α=0.05,双侧检验。
2 结果
我院在2015~2016期间有208名65岁以上患者进行全髋关节置换术。其中排除6名术前帕金森病患者,11名中枢神经系统和心理疾病患者,29名资料不齐全患者,最后共有162名老年患者纳入标准,其中男66例,女96例,年龄 65~94岁,平均(73.91±6.23)岁,共有22例发生术后谵妄,发生率为13.6%。
2.1 术后谵妄组与术后非谵妄组患者临床资料比较
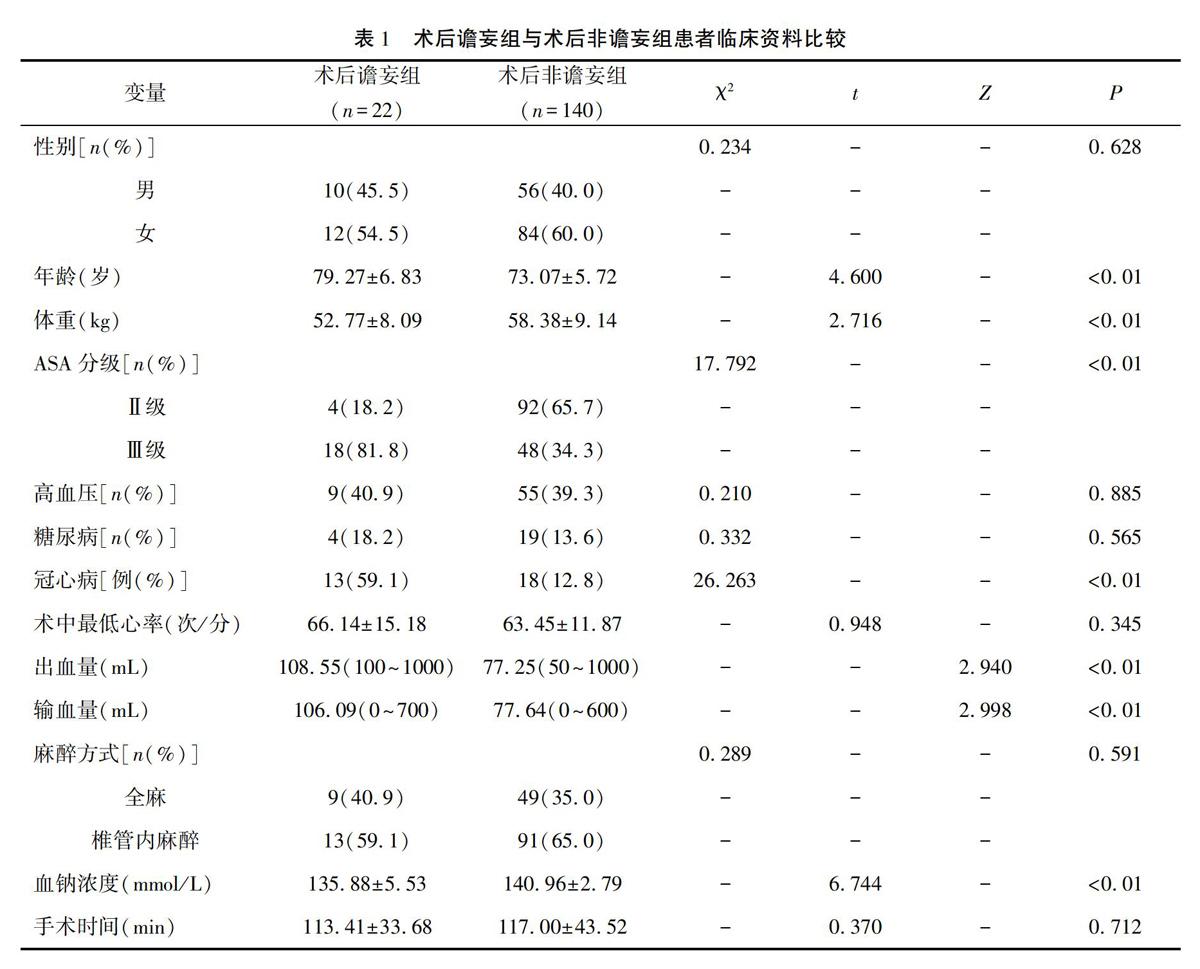
两组在性别、高血压病、糖尿病、术中最低心率、麻醉方式、手术时间方面,差异均无统计学意义(P>0.05);术后谵妄组患者的年龄、体重、血钠浓度、冠心病、术中出血和输血量方面显著高于术后非谵妄组,差异有统计学意义(P<0.01)。两组在ASA分级方面差异有统计学意义(P<0.01)。见表1。
2.2 老年全髋关节置换术后谵妄独立危险因素分析
将表1中患者各临床变量进行单因素Logistic回归(逐步向前法),发现其术后谵妄的相关因素包括年龄、体重、输血量、失血量、冠心病、血钠浓度及ASA分级。详见表2。对相关指标进行赋值:年龄、体重、输血量、出血量、血钠浓度为连续变量;冠心病:否=0,是=1;ASA分级:Ⅰ级=1,Ⅱ级=2,Ⅲ级=3,Ⅳ级=4。进一步进行多因素Logistic回归分析,结果显示:年龄(OR=1.122,95%CI:1.003~1.253)是发生谵妄的危险因素,年龄越大,发生谵妄的概率越大;体重(OR=0.861,95%CI:0.778~0.953)及血钠浓度(OR=0.733,95%CI:0.595~0.903)为老年全髋关节置换术后谵妄的保护因素(P<0.05),体重越重、血钠浓度越高,发生谵妄的概率越低。见表3。
2.3 列线图
基于上述多因素Logistic回归分析结果,应用R软件,我们构建了一个列线图模型,该模型可以直观预测老年全髋关节置换术后谵妄的发生率。比如:某髋部骨折患者年龄75岁(得分=10.1分)、体重45 kg(得分=49.0分)、术前血钠浓度130 mmol/L(得分=58.7分),则列线图模型评分总得分=22.1+49.0+58.7=117.8分,对应的术后谵妄发生风险为0.8,即该老年髋部骨折患者拟行全髋关节置换术,有80%的风险并发术后谵妄,属高风险患者。详见图1。
3 讨论
3.1 术后谵妄的评估时机
谵妄是一种大脑功能障碍,表现为精神状态的波动。它是术后常见并发症之一。术后谵妄在老年全髋关节置换术中发生率可高达50%。本研究中患者术后谵妄的发生率为18.9%(27/192),比文献报道的发生率(23.9%)[8]要低。这可能与评估术后谵妄的方法和诊断标准有关,目前常用的术后谵妄的评估方法有RASS镇静评分[9]、SAS镇静量表[10]、重症监护病房意识模糊评估量表(CAM-ICU)[11]、护理谵妄筛查量表(Nu-DESC)[12]、重症监护谵妄筛查表(ICDSC)[13]等,但金标准还是本研究使用的《精神障碍诊断和统计手册》第5版(DSM-5)[7]。谵妄还有可能与诊断时机有关,CARD等[14]指出相当比例的患者在术后立即出现谵妄症状,但主要是以低活性亚型表现而未被发现。NEUFELD等[15]在一项大于70岁的老年人择期手术研究中发现,45%的患者在达到离开PACU标准时呈现谵妄,而本研究只关注了术后回病房后是否发生谵妄。还有一个原因是在本研究中术前痴呆、意识障碍或抑郁的患者已排除,而术前痴呆[16]、意识障碍[17]、抑郁[18]都会影响术后谵妄的发生率。
3.2 术后谵妄的危险因素
引起术后谵妄的危险因素很多,其中比较常见有年龄、衰弱指数、术前合并症、围术期输血、手术类型、术后是否入住ICU等[19]。本研究通过对行全髋关节置换术老年患者的临床资料进行单因素及多因素 Logistic 回归分析,发现年龄、体重、术前血钠浓度为老年全髋关节置换患者术后谵妄的独立影响因素。年龄是所有危险因素中对术后谵妄预测最重要的因素。因为随着年龄的增长,与年龄相关的并发症也随之增加,功能储备也下降[20]。且高龄患者对麻醉和手术耐受性低,导致术后谵妄发生的风险也会显著上升[21]。本研究结果亦表明年龄为老年全髋关节置换患者術后谵妄的独立危险因素,这与VAN DER SLUIS等[22]研究相符。本研究表明体重是老年全髋关节置换患者并发术后谵妄的影响因素,这与JUNG等[23]的研究结果相一致,可能原因为老年人身体虚弱、营养不良,很难维持正常大脑的储备,由于大脑储备能力的减退,在急性应激损伤(如手术)后就很容易发展成术后谵妄[24],即体重越低术后谵妄的发生率越高。本研究还发现一个新点就是低钠血症的患者发生术后谵妄的概率较大。这可能与低钠引起老年人神志淡漠[25]有关,还有一个原因是因为合并脑血管病、冠心病和糖尿病等疾病的老年人患低钠血症的比率较高,低钠血症是老年患者30天死亡的独立预测因子[26]。从OR值我们可以得出年龄越大老年全髋关节置换患者并发术后谵妄的风险越高,年龄每增加10岁,将增加列线图模型评分10分的权重;体重越轻老年全髋关节置换患者并发术后谵妄的风险越高,体重每减轻10 kg,将增加列线图模型评分11.5分的权重;血钠浓度越低,老年全髋关节置换患者并发术后谵妄的风险越高,血钠浓度每降低6 mmol/L,将增加列线图模型评分20分的权重。
3.3 术后谵妄的列线图模型
术后谵妄的预测模型有很多[27],但尚未有预测髋关节置换患者术后谵妄风险模型的研究报道。HARWOOD等[28]指出,模型对术后谵妄的预测比独立危险因素更好,而列线图模型通过将Logistic回归结果量化、图形化、可视化,整合相关危险因素,具备个体化预测不良临床事件发生风险的能力[29]。CHOI等[30]现已将列线图模型成功应用于头颈部癌症患者术后谵妄风险的预测中。本研究基于年龄、体重及血钠浓度这3项老年全髋关节置换患者术后谵妄的独立影响因素,建立预测老年全髋关节置换患者术后谵妄风险的列线图模型,有助于麻醉医生直观地评估老年全髋关节置换患者并发术后谵妄的风险,以甄别高风险患者。
3.4 本研究的不足之处
本来在我们预期之内,全麻是影响术后谵妄的危险因素,但在本研究的独立危险因素中没有体现,可能原因与我院行全髋关节置换术的全麻率较低有关。本研究的另一个不足之处是基于回顾性研究限制,实验很大一部分都是术后依靠临床的记录,还有更多引起老年人术后谵妄的危险因素,如术前听力障碍[31]、视觉障碍[32]、酒精依赖[33]、禁食时间[34]、教育水平、术后疼痛、睡眠情况等数据和评分都无法追溯。
综上所述,本研究根据列线图模型评分能计算出患者各自并发术后谵妄的风险,在临床诊治过程中应给予重点关注并及时调整治疗策略,可有效减少术后谵妄的发生,而且我们构建的列线图模型,资料随手可得,基层医院也很适用,可为临床老年髋关节置换患者术后谵妄评估提供科学指导。
参 考 文 献
[1] RENGEL K F,PANDHARIPANDE P P,HUGHES C G.Postoperative delirium[J].Presse Med,2018,47(4 Pt 2):e53-e64.
[2] SIDDIQI N,HOUSE A O,HOLMES D.Occurrence and outcome of delirium in medical in-patients: a systematic literature review[J].Age Ageing,2006,35(4):350-364.
[3] INOUYE S K.Delirium in older persons[J].N Engl J Med,2006,354(11):1157-1165.
[4] INOUYE S K,CHARPENTIER P A.Precipitating factors for delirium in hospitalized elderly persons:predictive model and interrelationship with baseline vulnerability[J].JAMA,1996,275(11):852-857.
[5] MCLSAAC D I,WIJEYSUNDERA D N,HUANG A,et al.Association of the hospital volume of frail surgical patients cared for with outcomes after elective,major noncardiac surgery:a retrospective population-based cohort study[J].Anesthesiology,2017,126(4):602-613.
[6] VIRAMONTES O,LUAN ERFE B M,ERFE J M,et al.Cognitive impairment and postoperative outcomes in patients undergoing primary total hip arthroplasty:A systematic review[J].J Clin Anesth,2019,56:65-76.
[7] American Psychiatric Association DSM-Task Force Arlington VAUS.Diagnostic and statistical manual of mental disorders:DSM-5TM (5th ed)[J].Codas,2013,25 (2):191-192.
[8] GLEASON L J,SCHMITT E M,KOSAR C M,et al.Effect of delirium and other major complications on Outcomes after elective surgery in older adults[J].JAMA Surg,2015,150(12):1134-1140.
[9] SESSLER C N,GOSNELL M S,GRAP M J,et al.The Richmond agitation-sedation scale:validity and reliability in adult intensive care unit patients[J].Am J Respir Crit Care Med,2002,166(10):1338-1344.
[10] RIKER R R,PICARD J T,FRASER G L.Prospective evaluation of the sedation-agitation scale for adult critically ill patients[J].Crit Care Med,1999,27(7):1325-1329.
[11] ELY E W,INOUYE S K,BERNARD G R,et al.Delirium in mechanically ventilated patients:validity and reliability of the confusion assessment method for the intensive care unit (CAM-ICU)[J].JAMA,2001,286(21):2703-2710.
[12] GAUDREAU J D,GAGNON P,HAREL F,et al.Fast,systematic,and continuous delirium assessment in hospitalized patients:the nursing delirium screening scale[J].J Pain Symptom Manage,2005,29(4):368-375.
[13] BERGERON N,DUBOIS M J,DUMONT M,et al.Intensive care delirium screening checklist:evaluation of a new screening tool[J].Intensive Care Med,2001,27(5):859-864.
[14] CARD E,PANDHARIPANDE P,TOMES C,et al.Emergence from general anaesthesia and evolution of delirium signs in the post-anaesthesia care unit[J].Br J Anaesth,2015,115(3):411-417.
[15] NEUFELD K J,LEOUTSAKOS J M,Sieber F E,et al.Outcomes of early delirium diagnosis after general anesthesia in the elderly[J].Anesth Analg,2013,117(2):471-478.
[16] LEE K H,HA Y C,LEE Y K,et al.Frequency,risk factors,and prognosis of prolonged delirium in elderly patients after hip fracture surgery[J].Clin Orthop Relat Res,2011,469(9):2612-2620.
[17] OTOMO S,MAEKAWA K,GOTO T,et al.Pre-existing cerebral infarcts as a risk factor for delirium after coronary artery bypass graft surgery[J].Interact Cardiovasc Thorac Surg,2013,17(5):799-804.
[18] HARASAWA N,MIZUNO T.A novel scale predicting postoperative delirium(POD) in patients undergoing cerebrovascular surgery[J].Arch Gerontol Geriatr,2014,59(2):264-271.
[19] VASILEVSKIS E E,HAN J H,HUGHES C G,et al.Epidemiology and risk factors for delirium across hospital settings[J].Best Pract Res Clin Anaesthesiol,2012,26(3):277-287.
[20] NOBILI A,GARATTINI M P M.Multiple diseases and polypharmacy in the elderly:challenges for the internist of the third millennium[J].J Comorbid,2011,1:28-44.
[21] OH E S,LI M,FAFOWORA T M,et al.Preoperative risk factors for postoperative delirium following hip fracture repair:a systematic review[J].Int J Geriatr Psychiatr,2015,30(9):900-910.
[22] VAN DER SLUIS F J,Buisman P L,Meerdink M,et al.Risk factors for postoperative delirium after colorectal operation[J].Surgery,2017,16(3):704-711.
[23] JUNG P,PEREIRA M A,HIEBERT B,et al.The impact of frailty on postoperative delirium in cardiac surgery patients[J].J Thorac Cardiovasc Surg,2015,149(3):869-875.
[24] QUINLAN N,MARCANTONIO E R,INOUYE S K,et al.Vulnerability:the crossroads of frailty and delirium[J].J Am Geriatr Soc,2011,59(Suppl 2):S262-S268.
[25] XAR D,SILVA A,MENDONA J,et al.Inadequate emergence after anesthesia:emergence delirium and hypoactive emergence in the Postanesthesia Care Unit[J].Journal of Clinical Anesthesia,2013,25(6):439-446.
[26] KUO S C H,KUO P J,RAU C S,et al.Hyponatremia Is Associated with Worse Outcomes from Fall Injuries in the Elderly[J].Int J Environ Res Public Health,2017,14(5).pii:E460.
[27] KASSIE G M,NGUYEN T A,KALISCH ELLETT L M,et al.Do Risk Prediction Models for Postoperative Delirium Consider Patients' Preoperative Medication Use?[J].Drugs Aging,2018,35(3):213-222.
[28] HARWOOD R H,TEALE E.Where next for delirium research?[J].Int J Geriatr Psychiatry,2018,33(11):1512-1520.
[29] 陶立元,張华,赵一鸣.列线图的制作要点及其应用[J].中华儿科杂志,2017,55(5):323.
[30] CHOI N Y,KIM E H,BAEK C H,et al.Development of a nomogram for predicting the probability of postoperative delirium in patients undergoing free flap reconstruction for head and neck cancer[J].Eur J Surg Oncol,2017,43(4):683-688.
[31] USHIDA T,YOKOYAMA T,KISHIDA Y,et al.Incidence and risk factors of postoperative delirium in cervical spine surgery[J].Spine (Phila Pa 1976),2009,34(23):2500-2504.
[32] EDLUND A,LUNDSTRM M,KARLSSON S,et al.Delirium in older patients admitted to general internal medicine[J].J Geriatr Psychiatry Neurol,2006,19(2):83-90.
[33] KUDOH A,TAKASE H,MATSUNO S,et al.A history of aggression is a risk factor for postoperative confusion in elderly male drinkers[J].J Anesth,2007,21(1):13-18.
[34] INOUYE S K,LEO-SUMMERS L,ZHANG Y,et al.A chart-based method for identification of delirium:validation compared with interviewer ratings using the confusion assessment method[J].JAGS,2005,53(2):312-318.
(收稿日期:2019-08-07 修回日期:2020-02-27)
(编辑:潘明志)
作者简介:谭秀娟,女,主治医师,医学硕士,研究方向:麻醉学。E-mail:307319679@qq.com
[本文引用格式]谭秀娟,葛凤敏,卓海珍,等.建立老年全髋关节置换术后谵妄风险預测模型的临床研究[J].右江医学,2020,48(5):379-384.
