糖尿病合并眼病患者内眼术前结膜囊菌群分布及药物敏感性分析
2020-06-16万宇李战梅黄海黄学文何艺岚
万宇,李战梅,黄海,黄学文,何艺岚
糖尿病为常见的代谢紊乱性疾病,是一种终身性疾病,若自身免疫力较低,眼部并发症的发病率则远高于正常人群。糖尿病所致的眼损害是糖尿病最主要的微血管并发症[1]。视网膜病变、白内障、开角型青光眼等在糖尿病患者中均较为常见[2-4],严重影响患者的生存质量,手术是临床首选治疗方案。如何预防术后感染一直是临床治疗中关注的焦点。据临床研究[5]报道,糖尿病合并眼病患者在内眼术后眼内炎的发生率高达0.13%~0.30%。术后细菌性眼内炎是眼科内眼手术一种严重的致盲性并发症,糖尿病患者结膜囊细菌培养及药敏分析已成为术前常规检查。本研究对南充市中心医院2016 年1 月~2018年1 月需行内眼手术的463 例糖尿病患者和440 例非糖尿病患者的结膜囊分泌物行细菌培养、鉴定及药敏试验进行统计分析,旨在为糖尿病患者术后眼内炎的防范提供临床指导。
1 对象与方法
1.1 研究对象
收集2016 年1 月—2018 年1 月在南充市中心医院眼科住院眼病患者,按照有无2 型糖尿病分为糖尿病组和非糖尿病组。糖尿病组眼病患者463 例(551 只眼),其中男191 例(219 只眼),女272 例(332 只眼);平均年龄(67.6±7.8)岁;平均病程(9.8±3.3)年。非糖尿病组眼病患者440 例(536 只眼)作为对照,其中男201 例(273 只眼),女239 例(263 只眼);平均年龄(63.5±9.2)岁;平均病程(8.6±3.7)年。2 组患者在性别、年龄及病程方面差异均无统计学意义(P>0.05),具有可比性。该研究经本院医学伦理会讨论通过,研究对象享有知情权。
1.2 诊断标准、纳入标准和排除标准
诊断标准[6]:(1)患者表现为多饮、多尿、多食、消瘦和疲乏无力等现象;(2)患者空腹血糖≥7.0 mmol/L,随机血糖≥11.1 mmol/L,葡萄糖负荷后2 h 血糖≥11.1 mmol/L 或已确认为2 型糖尿病并接受治疗者即使血糖测量正常也视为糖尿病。符合以上2 项者即可诊断。
青光眼手术指征[7]:确诊为青光眼患者,使用降眼压药物1~3 种,用药后眼压>21 mm Hg(1 mm Hg=0.133 kPa),或暗室俯卧实验阳性。
白内障手术指征[8]:双眼前后或同时患病,病程数月至数年不等。晶状体混浊,并排除其他导致视力下降的因素,初期可伴有屈光改变、眩光、固定黑影或单眼多视、复视等症状。最佳矫正视力<0.5 作为手术指征。
视网膜病变手术指征[9]:患者眼底出现视网膜微血管瘤、出血、硬性渗出、软性渗出、视网膜内微血管异常、视网膜新生血管等并符合手术条件者。
纳入标准:(1)年龄在40~85 岁之间;(2)符合手术指征并接受手术治疗者;(3)无急性眼部感染或其他眼部疾病史;(4)用药前完成药物过敏史的问诊;(5)患者近3 个月内无抗生素眼药水滴眼以及抗生素使用史(包括眼局部用药和全身用药);(6)无抗生素过敏史;(7)患者签署知情同意书。
排除标准:(1)无法理解本研究目的者;(2)年龄≤40 岁或≥85 岁;(3)拒绝手术治疗;(4)抗生素过敏史;(5)近3 个月内有抗生素使用史者。
1.3 研究方法
1.3.1 标本采集
了解研究对象病史,收集研究对象的基本情况包括性别、年龄、居住地、病史、病程,并于用药前由眼科专业医师采集结膜囊标本。受试者取坐位后仰,结膜囊内0.4%盐酸奥布卡因滴眼液点眼进行表麻,注视上方暴露下穹隆部,无菌棉拭子生理盐水湿润于下穹隆中外1/3 交界向内眦部旋转擦拭,注意避免睑缘皮肤及角膜污染,取出后放入无菌试管中送检。
1.3.2 细菌培养鉴定
结膜囊标本接种遵循《全国临床检验操作规程》操作指导,细菌培养将采集好的结膜囊标本迅速接种于哥伦比亚血平板和巧克力平板(购自郑州安图生物有限公司),培养条件:5%CO2,35℃孵育18~24 h,有细菌生长为结膜囊培养阳性,转种血平板进行分离鉴定,观察结果并鉴定结果。细菌自动鉴定分析仪为法国生物梅里埃公司VITEK 2 Compact,使用纸片扩散法(KB 法)进行药敏试验,结果判读遵循美国临床实验室标准化协会(CLSI)标准。药敏纸片购自北京天坛药物有限公司,包括红霉素、头孢他啶、妥布霉素、左氧氟沙星、氧氟沙星、诺氟沙星、环丙沙星、万古霉素、庆大霉素等。质控菌株:金黄色葡萄球菌ATCC25923 购自卫生部临检中心。
1.4 评定标准
药物敏感性实验将培养的不同种类细菌涂于血琼脂培养基上,分别贴上红霉素、头孢他定、妥布霉素、左氧氟沙星、氧氟沙星、诺氟沙星等滤纸片,温度37℃,培养并观察两者之间的相关性。判断标准参照2007 年CLSI 《抗菌药物敏感性试验执行标准(第17版)》[8],抑菌圈直径≤21 mm 为耐药,≥22 mm为敏感。
1.5 统计学方法
采用WHONET5.6 进行数据分析,统计各抗生素耐药情况。采用SPSS22.0 统计软件,计量资料用t检验、计数资料采用χ2检验进行数据分析,以P<0.05表示差异具有统计学意义。
2 结果
2.1 2 组患者一般资料的比较
经统计学分析,2 组患者在性别、年龄、病程方面差异无统计学意义(P>0.05)(表1)。

表1 2 组患者一般资料的比较(例)
2.2 2 组患者细菌分布情况
(1)糖尿病组463 例眼病患者共取样518 份棉拭子接种,518 份样本检出286 株,检出率55.21%;非糖尿病组440 例眼病患者共取样492 份棉拭子接种,492 份样本中检出153 株,检出率31.10%。2 组患者的细菌检出率比较,差异有统计学意义(χ2=11.750,P=0.001)。(2)糖尿病组检出革兰氏阳性菌233 株(81.47%),其中表皮葡萄球菌163 株(56.99%),棒状杆菌27 株(9.44%),金黄色葡萄球菌20 株(6.99%);革兰氏阴性菌53 株(18.53%),其中洛菲不动杆菌16 株(5.59%)。非糖尿病组检出革兰氏阳性菌108 株 (70.59%),其中表皮葡萄球菌76 株(49.67%),棒状杆菌15 株(9.80%),金黄色葡萄球菌9 株(5.88%);革兰氏阴性菌45 株(29.41%),其中洛菲不动杆菌12 株(7.84%)。2 组患者结膜囊细菌分布情况比较,差异有统计学意义(χ2=7.231,P=0.007)(图1、表2)。
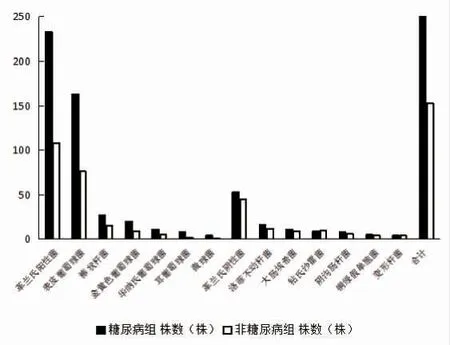
图1 2 组患者细菌培养分布图
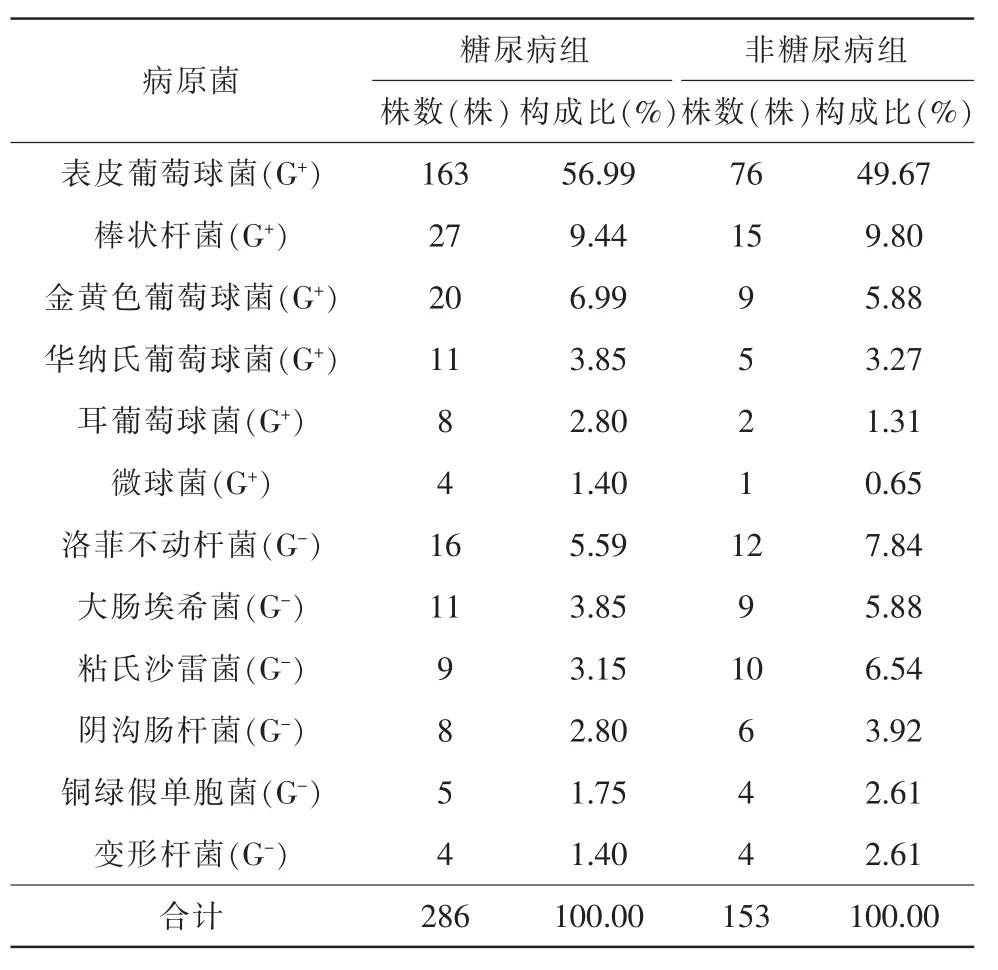
表2 2 组患者细菌分布情况
2.3 2 组患者主要菌群药敏分析
2 组患者结膜囊检出表皮葡萄球菌、棒状杆菌及金黄色葡萄球菌对多种抗生素具有一定敏感性。药敏试验结果:(1)糖尿病组患者结膜囊所分离细菌中,表皮葡萄球菌对药物的敏感性从高到低依次为,万古霉素>左氧氟沙星>氧氟沙星=环丙沙星>诺氟沙星;棒状杆菌对药物的敏感性从高到低依次为,万古霉素>环丙沙星=头孢他啶>妥布霉素=庆大霉素>左氧氟沙星>氧氟沙星=诺氟沙星;金黄色葡萄球菌对药物的敏感性从高到低依次为,万古霉素>环丙沙星=氧氟沙星>左氧氟沙星=诺氟沙星>妥布霉素。其中表皮葡萄球菌和金黄色葡萄球菌对庆大霉素产生耐药。(2)非糖尿病组表皮葡萄球菌对药物的敏感性从高到低依次为,万古霉素>左氧氟沙星>氧氟沙星>诺氟沙星>环丙沙星>妥布霉素;棒状杆菌对药物的敏感性从高到低依次为,万古霉素>环丙沙星=头孢他啶>妥布霉素=氧氟沙星=红霉素>诺氟沙星=庆大霉素;金黄色葡萄球菌对药物的敏感性从高到低依次为,万古霉素>环丙沙星=头孢他啶=氧氟沙星>左氧氟沙星=诺氟沙星=红霉素。非糖尿病组患者所检出细菌均未对所试抗生素产生耐药(表3-5)。

表3 2 组患者表皮葡萄球菌药敏试验结果比较[株(%)]
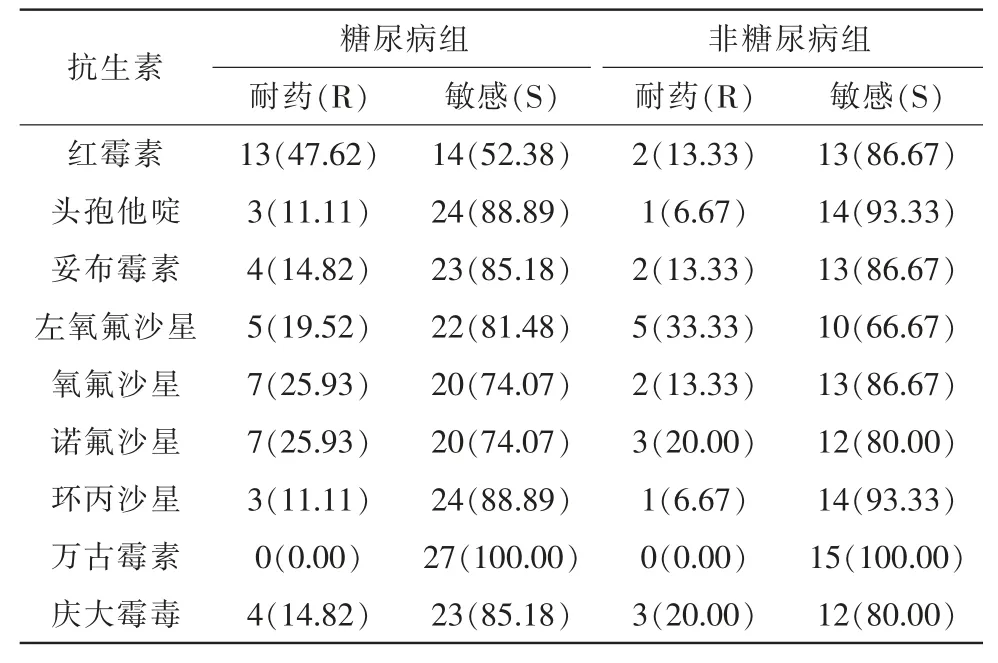
表4 2 组患者棒状杆菌药敏试验结果比较[株(%)]

表5 2 组患者金黄色葡萄球菌药敏试验结果比较[株(%)]
3 讨论
人体结膜囊与外环境相通,正常人结膜囊均可分离出定植菌群。临床对结膜囊检出菌是否为致病菌的认定也存在不同的争议[10]。一般条件致病菌在机体屏障防御功能完整时多不会发生感染,但当手术破坏了机体的天然屏障时,条件致病菌则可转变成为致病菌,导致严重的眼内炎。尤其糖尿病患者,由于自身免疫力低下,对病原菌防御力能力较低,易引发感染;且糖尿病容易引起眼部微血管病变、微血管硬化可致眼内营养供给不足,小血管易发生渗漏造成出血点及硬性渗出,在手术或发生外伤时,结膜囊定植细菌便成为引发眼内感染的高危因素。定植菌株可通过手术切口进入前房诱发眼内炎的发生,尤其发生在术后72 h 后的眼内炎,目前临床尚无有效的治疗方式[10]。术前结膜囊的抗感染处理对眼内手术极为关键。临床研究[11-12]显示,糖尿病并发白内障患者术前预防性应用抗生素滴眼可大幅降低术后眼内炎的发生。所以,了解糖尿病结膜囊菌群分布特点及其药物敏感性是合理应用抗生素的前提,对预防术后眼内感染,提高手术成功率均有重要的临床意义。
本研究数据显示,非糖尿病组患者结膜囊细菌检出率低于糖尿病组。考虑存在两方面原因,一是糖尿病患者血糖偏高,又伴随多种代谢疾病及血管和神经系统病变等并发症,导致自身免疫功能低下;二是糖尿病患者结膜囊内循环代谢减慢,泪液中抗体、补体和酶的含量及功能下降,引起机械冲刷和微生物抑制的能力减弱,导致细菌感染及菌株生长。表皮葡萄球菌是结膜囊检出率较高的菌株,一般无致病性,近年因抗生素的广泛应用,致病微生物种类、致病力发生较大改变。表皮葡萄球菌因自身生物膜特性可依附于多种高分子聚合物表面,在人工晶体置换、角膜移植等操作时感染眼部。目前,表皮葡萄球菌已经上升为首要的眼部感染致病菌[13]。也有研究[14-16]发现,在人工晶体植入后棒状杆菌亦可导致眼内炎发生。结膜囊微生态菌群可随年龄、环境及免疫力等因素发生改变,当菌群比例发生变化或耐药菌株转为优势菌群时容易导致患者发生眼内感染,部分眼内炎分离菌相与结膜囊分离菌相一致,也印证了眼内炎与结膜囊菌群关系密切。术前结膜囊抗感染处理最主要措施为抗生素滴眼,但抗生素的经验性使用容易导致结膜囊菌群以及耐药性变化[17]。本研究中糖尿病组患者结膜囊所分离的3 个主要细菌均对红霉素产生不同程度的耐药率,同张晓燕等[18]研究结果相同,且单独使用大环内酯类抗菌药物治疗金黄色葡萄球菌感染,易检出耐药突变株,故根据《抗菌药物临床应用指导原则(2015 年版)》[19],应暂停红霉素对该类细菌的治疗。同时,本研究显示糖尿病组患者结膜囊所分离细菌对万古霉素均表现出显著的敏感性,可能与喹诺酮类药物抗菌谱广相关,其主要通过抑制DNA 促旋酶A 亚基的切口和封口功能而抑制细菌DNA 的合成,对革兰氏阳性菌、革兰氏阴性菌均有较强的抗菌作用,尤其左旋氧氟沙星相对不良反应较少,故可在治疗时同其他药物联用或作为抗眼炎滴眼药的首选。抗生素滴眼液经历了氯霉素、庆大霉素、妥布霉素及喹诺酮类4 个时代,氨基糖苷类广谱抗生素作用于细菌蛋白质合成,庆大霉素在临床应用时间较长,耐药现象较为严重。基于以上现象,根据药敏结果选用广谱抗生素或两种抗生素联合滴眼对术后眼内炎的预防有重要的临床应用价值。
综上所述,喹诺酮类药物对多种致病菌有均抑制作用且耐药性小,可与头孢类联用于术前使用。糖尿病眼病细菌培养鉴定及药敏是术前结膜囊抗感染合理用药的前提,对术后眼内炎的预防至关重要。
